Malattia di Alzheimer
| Malattia di Alzheimer | |
|---|---|
 | |
| Specialità | neurologia |
| Eziologia | ignoto |
| Sede colpita | Sistema nervoso centrale |
| Classificazione e risorse esterne (EN) | |
| OMIM | 104300 |
| MeSH | D000544 |
| MedlinePlus | 000760 |
| eMedicine | 1134817 |
| GeneReviews | Panoramica |
| Sinonimi | |
| Morbo di Alzheimer Demenza presenile di tipo Alzheimer Demenza degenerativa primaria di tipo Alzheimer | |
| Eponimi | |
| Alois Alzheimer | |
La malattia di Alzheimer-Perusini (anche nota come morbo di Alzheimer[1], demenza presenile di tipo Alzheimer, demenza degenerativa primaria di tipo Alzheimer), per semplicità Alzheimer, è la forma più comune di demenza degenerativa progressivamente invalidante con esordio prevalentemente in età presenile (oltre i 65 anni)[2]. Nel DSM-5 viene nominata come disturbo neurocognitivo maggiore o lieve dovuto a malattia di Alzheimer (331.0). Si stima che circa il 50-70% dei casi di demenza sia dovuta a tale condizione, mentre il 10-20% a demenza vascolare.
Il sintomo precoce più frequente è la difficoltà nel ricordare eventi recenti. Con l'avanzare dell'età possono comparire altri sintomi come: afasia, disorientamento, cambiamenti repentini di umore, depressione, incapacità di prendersi cura di sé, problemi nel comportamento. Ciò porta il soggetto inevitabilmente a isolarsi nei confronti della società e della famiglia. A poco a poco, le capacità mentali basilari vengono perse. Anche se la velocità di progressione può variare, l'aspettativa media di vita dopo la diagnosi è dai tre ai nove anni.[3]
La patologia è stata descritta per la prima volta nel 1906, dallo psichiatra e neuropatologo tedesco Alois Alzheimer.[4] Nel 2006 vi erano 26,6 milioni di malati in tutto il mondo e si stima che ne sarà affetta 1 persona su 85 a livello mondiale entro il 2050.[5]
La causa e la progressione della malattia di Alzheimer (Alzheimer's Disease, AD) non sono ancora ben comprese. La ricerca indica che la malattia è strettamente associata a placche amiloidi e ammassi neurofibrillari riscontrati nel cervello, ma non è nota la causa prima di tale degenerazione.[6] Attualmente i trattamenti terapeutici utilizzati offrono piccoli benefici sintomatici e possono parzialmente rallentare il decorso della patologia; anche se sono stati condotti oltre 500 studi clinici per l'identificazione di un possibile trattamento per l'Alzheimer, non sono ancora stati identificati trattamenti che ne arrestino o invertano il decorso.[7] Circa il 70% del rischio si ritiene sia genetico con molti geni solitamente coinvolti. Altri fattori di rischio includono: traumi, depressione o ipertensione. Il processo della malattia è associato a placche amiloidi che si formano nel SNC.[8]
Una diagnosi probabile è basata sulla progressione della malattia, test cognitivi con imaging medico e gli esami del sangue per escludere altre possibili cause[9]. I sintomi iniziali sono spesso scambiati per normale invecchiamento. È necessaria la biopsia del tessuto cerebrale per una diagnosi definitiva[8]. L'esercizio mentale e fisico può diminuire il rischio di AD. Non esistono farmaci o integratori che scientificamente possano diminuire il rischio di AD.[10]
A livello preventivo, sono state proposte diverse modificazioni degli stili di vita personali come potenziali fattori protettivi nei confronti della patologia, ma non vi sono adeguate prove di una correlazione certa tra queste raccomandazioni e la riduzione effettiva della degenerazione. Stimolazione mentale, esercizio fisico e una dieta equilibrata sono state proposte sia come modalità di possibile prevenzione, sia come modalità complementari di gestione della malattia.[11]
La sua ampia e crescente diffusione nella popolazione, la limitata e, comunque, non risolutiva efficacia delle terapie disponibili e le enormi risorse necessarie per la sua gestione (sociali, emotive, organizzative ed economiche), che ricadono in gran parte sui familiari dei malati, la rendono una delle patologie a più grave impatto sociale del mondo.[12][13]
Anche se il decorso clinico della malattia di Alzheimer è in parte specifico per ogni individuo, la patologia causa diversi sintomi comuni alla maggior parte dei pazienti.[14] I primi sintomi osservabili sono spesso erroneamente considerati problematiche "legate all'età", o manifestazioni di stress.[15] Nelle prime fasi, il sintomo più comune è l'incapacità di acquisire nuovi ricordi e la difficoltà nel ricordare eventi osservati recentemente. Quando si ipotizza la presenza di una possibile malattia di Alzheimer, la diagnosi viene di solito confermata tramite specifiche valutazioni comportamentali e test cognitivi, spesso seguiti dall'imaging a risonanza magnetica[16].
Con l'avanzare della malattia, il quadro clinico può prevedere confusione, irritabilità e aggressività, sbalzi di umore, difficoltà nel linguaggio, perdita della memoria a breve e lungo termine e progressive disfunzioni sensoriali.[15][17]
Poiché per la malattia di Alzheimer non sono attualmente disponibili terapie risolutive e il suo decorso è progressivo, la gestione dei bisogni dei pazienti diviene essenziale. Spesso è il coniuge o un parente stretto (caregiver)[18] a prendersi in carico il malato, compito che comporta notevoli difficoltà e oneri. Chi si occupa del paziente può sperimentare pesanti carichi personali che coinvolgono aspetti sociali, psicologici, fisici ed economici.[19][20][21]
Storia[modifica | modifica wikitesto]

Nel 1901, il dottor Alois Alzheimer, uno psichiatra tedesco, interrogò una sua paziente di 51 anni, la signora Auguste D. Le mostrò parecchi oggetti e successivamente le domandò che cosa le era stato indicato. Lei non poteva però ricordare. Inizialmente registrò il suo comportamento come "disordine da amnesia di scrittura", ma la signora Auguste D. fu la prima paziente a cui venne diagnosticata quella che in seguito sarebbe stata conosciuta come malattia di Alzheimer.
Alois Alzheimer affidò successivamente all'italiano Gaetano Perusini, un giovane e brillante neurologo udinese, il compito di raccogliere informazioni e dati su casi analoghi. Perusini descrisse altri casi, approfondendone gli aspetti clinico-patologici corredandoli di abili disegni a mano.
Tali osservazioni e disegni vennero pubblicati da Alzheimer su un lavoro comparso nel 1910 (Contributi alla conoscenza delle patologie neurologiche e le sue relazioni con i processi di degradazione del tessuto nervoso) sulla rivista Histologische und histopathologische Arbeiten über die Grosshirnrinde (Studi istologici e istopatologici sulla corteccia cerebrale), ma senza il nome di Perusini.[22]
Negli anni successivi vennero registrati in letteratura scientifica undici altri casi simili; nel 1910 la patologia venne inserita per la prima volta dal grande psichiatra tedesco Emil Kraepelin nel suo classico Manuale di Psichiatria, venendo da lui definita come "Malattia di Alzheimer", o "Demenza Presenile". Il termine, inizialmente utilizzato solo per le rare forme "early-onset" (ovvero, con esordio clinico prima dei 65 anni), dopo il 1977 è stato ufficialmente esteso a tutte le forme di Alzheimer[4][23][24].
Epidemiologia[modifica | modifica wikitesto]
| Età | Nuovi casi per mille persone all'anno |
|---|---|
| 65-69 | 3 |
| 70-74 | 6 |
| 75-79 | 9 |
| 80-84 | 23 |
| 85-89 | 40 |
| 90+ | 69 |
La malattia di Alzheimer è definibile come un processo degenerativo che pregiudica progressivamente le cellule cerebrali, rendendo a poco a poco l'individuo che ne è affetto incapace di una vita normale e provocandone alla fine la morte. In Italia ne soffrono circa 492 000 persone[25] e 26,6 milioni nel mondo secondo uno studio[26] della Johns Hopkins Bloomberg School of Public Health di Baltimora, Stati Uniti, con una netta prevalenza di donne (presumibilmente per via della maggior vita media delle donne rispetto agli uomini[27] ma anche per una diversa conformazione cerebrale tra uomo e donna[28]).
Definita anche "demenza di Alzheimer", viene appunto catalogata tra le demenze, essendo un deterioramento cognitivo cronico progressivo. Tra tutte le demenze quella di Alzheimer è la più comune, rappresentando, a seconda della casistica, l'80-85% di tutti i casi di demenza.
A livello epidemiologico, tranne che in rare forme genetiche familiari "early-onset" (cioè con esordio giovanile), il fattore maggiormente correlato all'incidenza della patologia è l'età. Molto rara sotto i 65 anni, la sua incidenza aumenta progressivamente con l'aumentare dell'età, per raggiungere una diffusione significativa nella popolazione oltre gli 85 anni.
Da rilevazioni europee, nella popolazione generale l'incidenza (cioè il numero di nuovi casi all'anno) è di 2,5 casi ogni 1 000 persone per la fascia di età tra i 65 e i 69 anni; sale a 9 casi su 1 000 persone tra i 75 e i 79 anni, e a 40,2 casi su 1 000 persone tra gli 85 e gli 89 anni[29].
Fasi[modifica | modifica wikitesto]
Il decorso della malattia è diviso in quattro fasi, con un modello progressivo del deterioramento cognitivo e funzionale.
Pre-demenza[modifica | modifica wikitesto]
I primi sintomi sono spesso subdoli ed erroneamente attribuiti all'invecchiamento o stress.[15] I test neuropsicologici dettagliati possono rivelare difficoltà cognitive lievi fino a otto anni prima che una persona soddisfi i criteri clinici per la diagnosi di AD.[30] I primi sintomi possono influenzare molte attività di vita quotidiana.[31] Uno dei sintomi più evidenti è la difficoltà a ricordare i fatti appresi di recente e l'incapacità di acquisire nuove informazioni.[30][32]
Piccoli problemi d'attenzione, nella pianificazione di azioni, di pensiero astratto, o problemi con la memoria semantica (memoria che collega la parola al suo significato) possono essere sintomatici delle prime fasi dell'Alzheimer. L'apatia, che si osserva in questa fase, è il sintomo neuropsichiatrico più persistente che permane per tutto il decorso della malattia.[33] I sintomi depressivi, l'irritabilità e la scarsa consapevolezza delle difficoltà di memoria sono molto comuni.[34] La fase pre-clinica della malattia è stata chiamata "mild cognitive impairment" (MCI). Quest'ultima si trova spesso ad essere una fase di transizione tra l'invecchiamento normale e la demenza. Il MCI può presentarsi con una varietà di sintomi e, quando la perdita di memoria è il sintomo predominante, è chiamato "MCI amnesico" ed è spesso visto come una fase prodromica della malattia di Alzheimer.[35] Uno dei primi stadi della malattia di Alzheimer comporta la formazione di aggregati tossici, chiamati oligomeri, della proteina amiloide-beta (Aβ). Questi oligomeri possono iniziare a formarsi più di un decennio prima della comparsa dei sintomi e prima che si formino altri marcatori noti di malattia. La capacità di rilevare questi oligomeri consentirebbe la diagnosi precoce della malattia[36].
Fase iniziale[modifica | modifica wikitesto]

Nelle persone con AD la crescente compromissione di apprendimento e di memoria alla fine porta ad una diagnosi definitiva. In una piccola percentuale, difficoltà nel linguaggio, nell'eseguire azioni, nella percezione (agnosia), o nell'esecuzione di movimenti complessi (aprassia) sono più evidenti dei problemi di memoria.[37] L'AD non colpisce allo stesso modo tutti i tipi di memoria. Vecchi ricordi della vita personale (memoria episodica), le nozioni apprese (memoria semantica), e la memoria implicita (la memoria del corpo su come fare le cose, come l'utilizzo di una forchetta per mangiare) sono colpiti in misura minore rispetto a nozioni imparate di recente.[38][39]
I problemi linguistici sono caratterizzati principalmente da un impoverimento nel vocabolario e una diminuzione nella scioltezza, che portano ad un depauperamento generale del linguaggio orale e scritto[37][40]. In questa fase, la persona con il morbo di Alzheimer è di solito in grado di comunicare adeguatamente idee di base.[37][40][41]. Può essere presente una certa difficoltà d'esecuzione in attività come la scrittura, il disegno o vestirsi, coordinazione dei movimenti e difficoltà di pianificare movimenti complessi (aprassia), ma sono comunemente inosservati. Con il progredire della malattia, le persone con AD spesso possono continuare a svolgere molti compiti in modo indipendente, ma potrebbero avere bisogno di assistenza o di controllo per le attività più impegnative cognitivamente.
Fase intermedia[modifica | modifica wikitesto]
Il progredire dell'AD ostacola l'indipendenza nei soggetti i quali lentamente non sono più in grado di svolgere le attività quotidiane. Le difficoltà linguistiche diventano evidenti per via dell'afasia, che porta frequentemente a sostituire parole con altre errate nel contesto (parafasie). La lettura e la scrittura vengono lentamente abbandonate. Le sequenze motorie complesse diventano meno coordinate con il passare del tempo e aumenta il rischio di cadute. In questa fase, i problemi di memoria peggiorano, e la persona può non riconoscere i parenti stretti. La memoria a lungo termine, che in precedenza era intatta, diventa compromessa. I cambiamenti comportamentali e neuropsichiatrici diventano più evidenti. Si può passare rapidamente dall'irritabilità al pianto; non sono rari impeti di rabbia o resistenza verso chi se ne prende cura. I soggetti perdono anche la consapevolezza della propria malattia e i limiti che essa comporta (anosognosia). Si può sviluppare incontinenza urinaria.
Fase finale[modifica | modifica wikitesto]
Durante le fasi finali, il paziente è completamente dipendente dagli altri. Il linguaggio è ridotto a semplici frasi o parole, anche singole, portando infine alla completa perdita della parola. Nonostante la perdita delle abilità linguistiche verbali, alcune persone spesso possono ancora comprendere e restituire segnali emotivi. Anche se l'aggressività può ancora essere presente, l'apatia e la stanchezza sono i sintomi più comuni. Le persone con malattia di Alzheimer alla fine non saranno in grado di eseguire neanche i compiti più semplici in modo indipendente; la massa muscolare e la mobilità si deteriorano al punto da renderle costrette a letto e incapaci di nutrirsi. La causa della morte è di solito un fattore esterno, come un'infezione o una polmonite.
Eziologia[modifica | modifica wikitesto]
La causa per la maggior parte dei casi di Alzheimer è ancora in gran parte sconosciuta, ad eccezione che per casi dall'1% al 5% in cui sono state individuate le differenze genetiche esistenti[42]. Diverse ipotesi cercano di spiegare la causa della malattia:
Genetica[modifica | modifica wikitesto]
L'ereditabilità genetica della malattia di Alzheimer, sulla base di studi sui gemelli e familiari, comprendono dal 49% al 79% dei casi.[43][44] Circa lo 0,1% dei casi sono forme familiari autosomiche (non legati ai cromosomi sessuali) con ereditarietà dominante, che hanno un esordio prima dei 65 anni.[45] Questa forma della malattia è conosciuta come Alzheimer giovanile. La maggior parte di questi casi, trasmissibili come caratteri mendeliani autosomici dominanti, possono essere attribuiti a mutazioni in uno dei tre geni: gene codificante il precursore dell'amiloide (APP 1) i geni codificanti per le Preseniline 1 (PS1) e 2(PS2).[46] La maggior parte delle mutazioni nei geni APP e PS 1 e 2 aumentano la produzione di una piccola proteina chiamata Aβ42, che è la componente principale delle placche amiloidi senili.[47] Alcune delle mutazioni alterano il rapporto tra Aβ42 e le altre principali forme come Aβ40 (non patologica) senza aumentare i livelli di Aβ42.[48][49] Ciò suggerisce che le mutazioni della presenilina possono causare malattie anche se è inferiore la quantità totale di Aβ prodotto. Esistono varianti del gene APP che sono protettive.[50].
La maggior parte dei casi di malattia di Alzheimer non presenta ereditarietà autosomica dominante e viene denominata AD sporadica, in cui le differenze ambientali e genetiche possono agire come fattori di rischio. Il fattore di rischio genetico più noto è l'eredità dell'allele ε4 della Apolipoproteina E (APO-E).[51][52] Tra il 40 e il 80% delle persone con la malattia sono in possesso di almeno un allele APOEε4.[52] L'allele APOEε4 aumenta il rischio della malattia di tre volte negli eterozigoti e di 15 volte negli omozigoti.[45] Come molte malattie umane, effetti ambientali e modificatori genetici provocano penetranza incompleta. Ad esempio, alcune popolazioni della Nigeria non mostrano la relazione tra dose di APOEε4 e incidenza o età di insorgenza della malattia di Alzheimer, osservabile in altre popolazioni umane.[53][54] Nei primi tentativi di screening, sono stati riconosciuti circa 400 geni associabili a AD sporadica con insorgenza tardiva (LOAD); ciò ha determinato una bassa resa dello screening. Più recenti studi di associazione sull'intero genoma (GWAS) hanno trovato 19 aree in geni che sembrano associate al rischio.[55] Questi geni sono: CASS4, CELF1, FERMT2, HLA-DRB5, INPP5D, MEF2C, NME8, PTK2B, SORL1, ZCWPW1, SlC24A4, CLU, PICALM, CR1, BIN1, MS4A, ABCA7, EPHA1 e CD2AP.[52]
Mutazioni nel gene TREM2 sono state associate ad un rischio da 3 a 5 volte più elevato di sviluppare la malattia di Alzheimer.[56][57]. Si pensa che, quando TREM2 è mutat, i globuli bianchi nel cervello non sono più in grado di controllare la quantità di beta-amiloide presenti.
Placche amiloidi[modifica | modifica wikitesto]
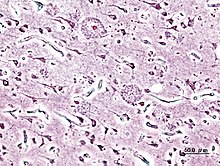
La malattia è dovuta a una diffusa distruzione di neuroni, principalmente attribuita alla beta-amiloide, una proteina che, depositandosi tra i neuroni, agisce come una sorta di collante, inglobando placche e grovigli "neurofibrillari". La malattia è accompagnata da una forte diminuzione di acetilcolina nel cervello (si tratta di un neurotrasmettitore, ovvero di una molecola fondamentale per la comunicazione tra neuroni, e dunque per la memoria e ogni altra facoltà intellettiva). La conseguenza di queste modificazioni cerebrali è l'impossibilità per il neurone di trasmettere gli impulsi nervosi e quindi la morte dello stesso, con conseguente atrofia progressiva del cervello nel suo complesso.
A livello neurologico macroscopico, la malattia è caratterizzata da una diminuzione nel peso e nel volume del cervello, dovuta ad atrofia corticale, visibile anche in un allargamento dei solchi e corrispondente appiattimento delle circonvoluzioni.
A livello microscopico e cellulare, sono riscontrabili depauperamento neuronale, placche senili (dette anche placche amiloidi), ammassi neurofibrillari, angiopatia congofila (amiloidea).
Dall'analisi post-mortem di tessuti cerebrali di pazienti affetti da Alzheimer (solo in tale momento si può confermare la diagnosi clinica da un punto di vista anatomo-patologico), si è potuto riscontrare un accumulo extracellulare di una proteina, chiamata Beta-amiloide.
La APP (Amyloid precursor protein, Proteina Progenitrice dell'Amiloide) che viene prodotta è degradata durante il processo di trasporto sulla superficie cellulare (processo di degradazione della APP) e vede coinvolti tre enzimi che operano tagli proteolitici: la α-secretasi e la β-secretasi in un primo momento e successivamente la γ-secretasi. Attraverso due tagli successivi operati prima dall'α-secretasi e poi dalla γ-secretasi, viene prodotto un peptide innocuo chiamato p3. La β-secretasi opera un taglio differente che, in seguito al successivo taglio da parte della γ-secretasi, porta alla produzione (pathway amiloidogenico) di due peptidi di 40 e 42 amminoacidi, chiamati beta-amiloide (Aβ40 e Aβ42): il secondo (Aβ42) è considerato il più tossico a livello neuronale. Nei soggetti sani il processo di degradazione della APP sembra essere operato principalmente dalla α-secretasi. Per motivi non totalmente chiariti, nei soggetti malati l'enzima che interviene sull'APP non è l'α-secretasi ma la β-secretasi, con una larga produzione di proteina beta-amiloide.
Tale β-amiloide non presenta le caratteristiche biologiche della forma naturale, ma ha addirittura un effetto tossico sul neurone; ciò è già di per sé un aspetto atipico per una patologia amiloide, nelle quali generalmente il danno è mediato da aspetti citolesivi, compressivi e trofici dati dal deposito fibrillare stesso (il frammento amiloide è generalmente inerte da un punto di vista funzionale fisiopatologico).
Alla morte del neurone (dovuta, nelle prime fasi, all'effetto tossico sopracitato) i frammenti amiloidi vengono liberati nello spazio extracellulare tendendo a depositarsi in aggregati fibrillari insolubili via via sempre più grandi, andando a formare le cosiddette placche amiloidi, rilevabili all'esame istologico. Tali placche neuronali innescano un processo reattivo infiammatorio mediato da astrociti e microglia, attivando una risposta immunitaria richiamando macrofagi e neutrofili, i quali produrranno citochine, interleuchine e TNF-α che danneggiano irreversibilmente i neuroni.
Proteina Tau[modifica | modifica wikitesto]
Ulteriori studi mettono in evidenza che nei malati di Alzheimer interviene un ulteriore meccanismo patologico: all'interno dei neuroni una Proteina Tau, fosforilata in maniera anomala, si accumula nei cosiddetti "aggregati neurofibrillari" (o ammassi neurofibrillari).
Particolarmente colpiti da questo processo patologico sono i neuroni colinergici, specialmente quelli delle aree corticali, sottocorticali e, tra queste ultime, le aree ippocampali. In particolare, l'ippocampo è una struttura encefalica che svolge un ruolo fondamentale nell'apprendimento e nei processi di memorizzazione; perciò la distruzione dei neuroni di queste zone è ritenuta essere la causa principale della perdita di memoria dei malati.
Altre ipotesi[modifica | modifica wikitesto]
Ipotesi più recenti sulle cause emergono da alcuni studi pubblicati nel 2014, che evidenziano l'associazione dell'insorgenza precoce del morbo con la presenza di rame non ceruloplasminico nel sangue[58].
Uno studio pubblicato nel 2018 ha dimostrato il coinvolgimento di due virus della famiglia degli herpesvirus (HHV-6A e HHV-7). Nello specifico, i geni dei due virus possono interagire con le reti geniche dei neuroni, alterandone il metabolismo e favorendo lo sviluppo di placche amiloidi e grovigli di proteine tau[59].
Ipotesi dopaminergica[modifica | modifica wikitesto]
L'ultima ipotesi formulata (aprile 2017) indica nella morte dei neuroni dell'area tegmentale ventrale deputati alla produzione della dopamina la causa della malattia.[60] La scoperta è stata fatta da un gruppo di ricercatori dell'Università Campus Bio-Medico di Roma guidato da Marcello D'Amelio.[60] Nelle prime fasi della malattia, infatti, si registra la morte dei neuroni dopaminergici nella zona tegmentale ventrale del cervello: questo genera deficienza del neurotrasmettitore nell'ippocampo, portando quindi ai tipici sintomi della perdita di memoria.[60] Il ricercatore a capo dell'equipe afferma anche:
«Abbiamo verificato che l'area tegmentale ventrale rilascia dopamina anche nel nucleus accumbens che è l'area che controlla gratificazione e disturbi dell'umore, garantendone il buon funzionamento[61].»
Le affermazioni e i risultati delle ricerche sono stati pubblicati su Nature[60], assieme allo studio, eseguito somministrando a topi che presentavano mancanza dell'enzima tirosina-idrossilasi positivo L-Dopa, precursore della dopamina, e selegilina, inibitore delle MAO-B, gli enzimi atti al catabolismo della dopamina. Le cavie hanno dimostrato recupero quasi totale della memoria e delle facoltà motivazionali.
Clinica[modifica | modifica wikitesto]
| Fasi della malattia di Alzheimer[62] | |||
|---|---|---|---|
| Effetti dell'invecchiamento sulla memoria, ma senza malattia di Alzheimer | Primi stadi | ||
| Dimenticanze occasionali | Collocare occasionalmente oggetti nel posto sbagliato | Perdita di memoria a breve termine | Dimenticare fatti che sono accaduti e vuoti di memoria |
| Distrazioni | Dimenticare appuntamenti | Lievi cambiamenti osservati dai propri cari | Lieve confusione in situazioni al di fuori della vita famigliare |
| Stadio intermedio | Stadio avanzato | ||
| Profonda difficoltà a ricordare informazioni acquisite recentemente | Profonda confusione in molte circostanze | Difficoltà di parola | Iniziare più volte la stessa conversazione |
| Maggior aggressività o passività | Qualche perdita di autoconsapevolezza | Debilitanti deficit cognitivi | Atteggiamento più violento, più ansioso o più paranoico |
Il decorso della malattia può essere diverso, nei tempi e nelle modalità sintomatologiche, per ogni singolo paziente; esistono comunque una serie di sintomi comuni, che si trovano frequentemente associati nelle varie fasi con cui, clinicamente, si suddivide per convenzione il decorso della malattia. A una prima fase lieve, fa seguito la fase intermedia, e quindi la fase avanzata/severa; il tempo di permanenza in ciascuna di queste fasi è variabile da soggetto a soggetto, e può in certi casi durare anche diversi anni.
La malattia viene spesso anticipata dal cosiddetto mild cognitive impairment (MCI), un leggero calo di prestazioni in diverse funzioni cognitive in particolare legate alla memoria, all'orientamento o alle capacità verbali. Tale calo cognitivo, che è comunque frequente nella popolazione anziana, non è necessariamente indicativo di demenza incipiente, ma può in alcuni casi essere seguito dall'avvio delle fasi iniziali dell'Alzheimer.
La malattia inizialmente si manifesta spesso come demenza caratterizzata da amnesia progressiva e altri deficit cognitivi. Il deficit di memoria è prima circoscritto a sporadici episodi nella vita quotidiana, ovvero disturbi di quella che viene chiamata on-going memory (ricordarsi cosa si è mangiato a pranzo, cosa si è fatto durante il giorno) e della memoria prospettica (che riguarda l'organizzazione del futuro prossimo, come ricordarsi di andare a un appuntamento); poi man mano il deficit aumenta e la perdita della memoria arriva a colpire anche la memoria episodica retrograda (riguardante fatti della propria vita o eventi pubblici del passato) e la memoria semantica (le conoscenze acquisite), mentre la memoria procedurale (che riguarda l'esecuzione automatica di azioni) viene relativamente risparmiata fino alle fasi intermedio-avanzate della malattia.
A partire dalle fasi lievi e intermedie possono poi manifestarsi crescenti difficoltà di produzione del linguaggio, con incapacità nella definizione di nomi di persone od oggetti, e frustranti tentativi di "trovare le parole", seguiti poi nelle fasi più avanzate da disorganizzazione nella produzione di frasi e uso sovente scorretto del linguaggio (confusione sui significati delle parole, ecc.). Sempre nelle fasi lievi-intermedie, la pianificazione e gestione di compiti complessi (gestione di documenti, attività lavorative di concetto, gestione del denaro, guida dell'automobile, cucinare, ecc.) cominciano a diventare progressivamente più impegnative e difficili, fino a richiedere assistenza continuativa o divenire impossibili.
Nelle fasi intermedie e avanzate, inoltre, possono manifestarsi problematiche comportamentali (vagabondaggio, coazione a ripetere movimenti o azioni, reazioni comportamentali incoerenti) o psichiatriche (confusione, ansia, depressione e, occasionalmente, deliri e allucinazioni). Il disorientamento nello spazio, nel tempo o nella persona (ovvero la mancata o confusa consapevolezza di dove si è situati nel tempo, nei luoghi e/o nelle identità personali, proprie o di altri - comprese le difficoltà di riconoscimento degli altri significativi) è sintomo frequente a partire dalle fasi intermedie-avanzate. In tali fasi si aggiungono difficoltà progressive anche nella cura della persona (lavarsi, vestirsi, assumere farmaci, ecc.).
Ai deficit cognitivi e comportamentali, nelle fasi più avanzate si aggiungono infine complicanze mediche internistiche, che portano a una compromissione progressiva della salute. Una persona colpita dalla malattia può vivere anche una decina di anni dopo la diagnosi clinica di malattia conclamata.
Come sottolineato, con il progredire della malattia le persone non solo presentano deficit di memoria, ma risultano deficitarie nelle funzioni strumentali mediate dalla corteccia associativa, e possono pertanto presentare afasia e aprassia, fino a presentare disturbi neurologici e poi internistici; pertanto i pazienti, nelle fasi intermedie e avanzate, necessitano di continua assistenza personale (solitamente erogata da familiari e badanti, i cosiddetti caregiver, che sono a loro volta sottoposti ai forti stress tipici di chi assiste i malati di Alzheimer).
Diagnosi[modifica | modifica wikitesto]

La malattia di Alzheimer è di solito diagnosticata clinicamente dalla storia del paziente, da osservazioni cliniche, dalla presenza di particolari caratteristiche neurologiche e neuropsicologiche e per l'assenza di condizioni alternative.[63][64]
Sistemi avanzati di imaging biomedico, come la tomografia computerizzata (TC), la risonanza magnetica (MRI), la tomografia a emissione di fotone singolo (SPECT) o la tomografia ad emissione di positroni (PET cerebrale) possono essere utilizzate per aiutare a escludere altre patologie cerebrali o altri tipi di demenza.[65] Inoltre, si possono prevedere il passaggio da fasi prodromiche (decadimento cognitivo lieve) alla malattia di Alzheimer.[65][66]
Gli accertamenti neuropsicologici e cognitivi, inclusi i test di memoria ed esecutivi, possono ulteriormente caratterizzare lo stato della malattia.[15] Diverse organizzazioni mediche hanno creato i criteri diagnostici per facilitare e standardizzare il processo diagnostico. La diagnosi clinica viene confermata a livello patologico solo con l'analisi istologica del cervello post-mortem.[67]
La malattia di Alzheimer può essere diagnosticata anche mediante la rilevazione della proteina specifica Brain Derived-tau (BD-tau) nel sangue.[68]
Criteri diagnostici[modifica | modifica wikitesto]
Lo statunitense National Institute of Neurological and Communicative Disorders and Stroke (NINCDS) e l'Associazione dei Malati di Alzheimer ha istituito il criterio diagnostico NINCDS-ADRDA nel 1984, in seguito aggiornato nel 2007.[69] Questo criterio richiede che la presenza di deficit cognitivi e una sospetta sindrome di demenza debbano essere confermati da test neuropsicologici per porre la diagnosi clinica di Alzheimer. Una conferma istopatologica, tra cui un esame al microscopio del tessuto cerebrale (eseguibile solo post-mortem) è necessaria per una conferma della diagnosi definitiva a posteriori.[70]
Sono otto gli ambiti funzionali cognitivi più comunemente compromessi: memoria, linguaggio, abilità percettiva, attenzione, abilità costruttiva, orientamento, risoluzione dei problemi e capacità funzionali. Questi ambiti cognitivi sono equivalenti ai criteri della NINCDS ADRDA, come elencati nel Diagnostic and Statistical Manual of Mental Disorders (DSM) pubblicato dalla American Psychiatric Association.[71][72]
Tecniche diagnostiche[modifica | modifica wikitesto]

Diversi test di screening neuropsicologico vengono utilizzati per la diagnostica nei casi di Alzheimer. I test valutano diverse funzioni e competenze cognitive, come il saper copiare disegni simili a quelli mostrati nella foto, ricordare parole, leggere e sottrarre numeri in serie.
Test neuropsicologici come il Mini Mental State Examination (MMSE), sono ampiamente utilizzati per valutare i disturbi cognitivi che vengono considerati per la formulazione della diagnosi. Una batteria di test più completa è necessaria per garantire la massima affidabilità dei risultati, in particolare nelle prime fasi della malattia.[73][74] L'esame neurologico nelle prime fasi della malattia solitamente presenta risultati normali, fatta eccezione per evidenti deficit cognitivi che non differiscono però da quello derivanti da altre malattie di tipo demenziale.
Ulteriori esami neurologici sono cruciali nella diagnosi differenziale di Alzheimer dalle altre malattie. Colloqui con gli altri membri della famiglia sono inoltre utilizzate nella valutazione funzionale della malattia. I caregiver possono, infatti, fornire importanti informazioni sulla capacità di vita quotidiana, così come la diminuzione, nel tempo, della funzione mentale della persona.[75]
Il punto di vista di chi assiste il malato è particolarmente importante, dato che una persona con Alzheimer è spesso inconsapevole del suo deficit.[76]
A volte le famiglie hanno difficoltà nella rilevazione esatta dei primi sintomi di demenza nelle sue fasi iniziali, e per questo non riescono sempre a comunicare informazioni accurate al medico.[77]
Un altro indicatore oggettivo delle prime fasi della malattia è l'analisi del liquido cerebrospinale per la ricerca di beta-amiloide o di proteine tau.[78] La ricerca di queste proteine è in grado di prevedere l'insorgenza della malattia di Alzheimer con una sensibilità compresa tra il 94% e il 100%. Quando è utilizzata in combinazione con le tecniche di neuroimaging esistenti, i medici sono grado di identificare i pazienti che stanno già sviluppando la malattia.[79] Gli esami del liquido cerebrospinale sono disponibili più facilmente, a differenza delle tecnologie di neuroimaging più moderne.[80]
Altri test clinici supplementari forniscono informazioni aggiuntive su alcune caratteristiche della malattia, o vengono utilizzati per escludere altre diagnosi. È comune eseguire test di funzionalità tiroidea, valutare i livelli di vitamina B12, escludere la sifilide, escludere problemi metabolici (tra cui test per la funzione renale, i livelli di elettroliti e per il diabete), valutare i livelli di metalli pesanti (ad esempio il piombo e il mercurio) e l'anemia. È anche necessario escludere la presenza di sintomatologia psichiatrica, come deliri, disturbi dell'umore, disturbi del pensiero di natura psichiatrica, o pseudodemenze depressive.
In particolare vengono utilizzati test psicologici per la rilevazione della depressione, dal momento che la depressione può essere concomitante con l'Alzheimer, essere un segno precoce di deficit cognitivo[81], o esserne addirittura la causa.[82][83]
Imaging diagnostico[modifica | modifica wikitesto]

Se sono disponibili, la SPECT cerebrale perfusionale e la Tomografia a emissione di positroni (PET), possono essere utilizzati per la conferma di una diagnosi di Alzheimer in associazione con le valutazioni dello stato mentale.[84] In una persona già affetta da demenza, la SPECT sembra essere superiore nel differenziare la malattia di Alzheimer da altre possibili cause, rispetto all'analisi della storia familiare e all'osservazione del paziente.[85] I progressi hanno portato alla proposta di nuovi criteri diagnostici di imaging biomedico.[15][69]
Una nuova tecnica nota come PiB-PET è stata sviluppata per visualizzare direttamente e chiaramente immagini di depositi di beta-amiloide in vivo, utilizzando un radiotracciante che si lega selettivamente ai depositi A-beta.[86]
La PiB-PET utilizza il carbonio-11 per la scansione PET. Studi recenti suggeriscono che la PiB-PET è precisa all'86% nel predire quali persone, già affette da decadimento cognitivo lieve, svilupperanno la malattia di Alzheimer entro due anni, e al 92% in grado di escludere la probabilità di sviluppare la malattia di Alzheimer.[87]
Un radiofarmaco per PET chiamato (E)-4-(2-(6-(2-(2-(2-([18F]-fluoroethoxy) ethoxy) ethoxy) pyridin-3-yl) vinyl)-N-methyl benzenamine, o 18F AV-45, o florbetapir-fluorine-18, o semplicemente florbetapir, contenente il più duraturo radionuclide fluoro-18, è stato recentemente realizzato e testato come possibile supporto diagnostico nella malattia di Alzheimer. Il florbetapir, come il PiB, si lega alla beta-amiloide, ma grazie all'uso del fluoro-18 ha un'emivita di 110 minuti, in rapporto al tempo di dimezzamento radioattivo PiB che è di 20 minuti. La maggior durata permette di accumulare maggior tracciante nel cervello di persone con malattia di Alzheimer, in particolare nelle regioni note per essere associate a depositi di beta-amiloide.[88][89][90][91] Radiofarmaci recenti simili al florbetapir sono florbetaben e flutemetamol.
La risonanza magnetica volumetrica è in grado di rilevare cambiamenti nella dimensione delle regioni del cervello. L'atrofia di queste regioni si sta mostrando come un indicatore diagnostico della malattia. Essa può risultare meno costosa di altre tecniche di imaging attualmente in fase di studio.[92]
Un possibile biomarcatore: i complessi K[modifica | modifica wikitesto]
Un gruppo di neuroscienziati italiani coordinati da Luigi De Gennaro ha dimostrato la presenza di una diminuzione dei complessi K causata dalla malattia di Alzheimer, e che tale diminuzione risulta correlata con l'entità del declino cognitivo misurato su ciascun paziente. La scoperta è stata considerata promettente per la diagnosi precoce della malattia, diagnosi che potrebbe quindi essere tratta per il tramite di questo biomarcatore, caratteristico del sonno NREM[93][94].
Terapia[modifica | modifica wikitesto]
Anche se non esiste ancora una cura, sono state proposte diverse strategie terapeutiche per tentare di influenzare clinicamente il decorso della malattia di Alzheimer: tali strategie puntano a modulare farmacologicamente alcuni dei meccanismi patologici che ne stanno alla base. È inoltre opportuno integrare interventi psicosociali, cognitivi e comportamentali, che hanno dimostrato effetti positivi, sinergicamente all'uso dei presidi farmacologici, nel rallentamento dell'evoluzione dei sintomi e nella qualità della vita dei pazienti e dei caregiver[95].
Intervento farmacologico[modifica | modifica wikitesto]
In primo luogo, basandosi sul fatto che nell'Alzheimer si ha diminuzione dei livelli di acetilcolina, un'ipotesi terapeutica è stata quella di provare a ripristinarne i livelli fisiologici. L'acetilcolina pura non può però essere usata, in quanto troppo instabile e con un effetto limitato. Gli agonisti colinergici invece avrebbero effetti sistemici e produrrebbero troppi effetti collaterali, e non sono quindi utilizzabili. Si possono invece usare gli inibitori della colinesterasi, l'enzima che catabolizza l'acetilcolina: inibendo tale enzima, si aumenta la quantità di acetilcolina presente nello spazio intersinaptico.
Sono a disposizione farmaci inibitori reversibili dell'acetilcolinesterasi, che hanno una bassa affinità per l'enzima presente in periferia, e che sono sufficientemente lipofili da superare la barriera emato-encefalica (BEE), e agire quindi di preferenza sul sistema nervoso centrale. Tra questi, la tacrina, il donepezil, la fisostigmina, la galantamina e la neostigmina sono stati i capostipiti, ma l'interesse farmacologico è attualmente maggiormente concentrato su rivastigmina e galantamina, il primo perché privo di importanti interazioni farmacologiche, il secondo poiché molto biodisponibile e con emivita di sole sette ore, tale da non causare facilmente effetti collaterali.
Un'altra e più recente linea d'azione prevede il ricorso a farmaci che agiscano direttamente sul sistema glutamatergico, come la memantina. La memantina ha dimostrato un'attività terapeutica, moderata ma positiva, nella parziale riduzione del deterioramento cognitivo in pazienti con Alzheimer da moderato a grave[96].
La tacrina non è più utilizzata perché epatotossica, mentre il donepezil, inibitore non competitivo dell'acetilcolinesterasi, sembrerebbe più efficace[97] perché, con una emivita di circa 70 ore, permette una sola somministrazione al giorno (al contrario della galantamina, che ha una emivita di sole 7 ore). Ovviamente, però, il donepezil è più soggetto a manifestare effetti collaterali dovuti a un aumento del tono colinergico (come insonnia, aritmie, bradicardia, nausea, diarrea). Di contro, la galantamina e la rivastigmina possono causare gli stessi effetti, ma in misura molto minore.
Nel giugno 2021 la FDA approva il farmaco Aducanumab[98], anticorpo monoclonale, il quale sarebbe capace di rallentare il declino cognitivo se somministrato nelle fasi precoci della malattia. L'approvazione del farmaco è stata tuttavia oggetto di numerose critiche in quanto i trial clinici non hanno evidenziato chiaramente il reale beneficio del farmaco[99][100].
Nel novembre 2021 è stato annunciato dal Brigham and Women's Hospital di Boston uno studio clinico in via di sviluppo volto ad esaminare l'efficacia di un vaccino nasale per il trattamento del morbo di Alzheimer[101]. Il vaccino è basato su una sostanza chiamata Protollin[102][103][104]. Inoltre un team di scienziati britannici e tedeschi ha sviluppato un nuovo potenziale vaccino contro il morbo di Alzheimer a base di anticorpi e proteine, come pubblicato dalla rivista Molecular Psychiatry[105]. Il vaccino, chiamato Tapas[106], è una collaborazione tra i ricercatori dell'Università di Leicester, l'University Medical Center Göttingen e l'ente benefico per la ricerca medica LifeArc[107][108].
Intervento psicosociale e cognitivo[modifica | modifica wikitesto]

Le forme di trattamento non-farmacologico consistono prevalentemente in interventi comportamentali, di supporto psicosociale e di training cognitivo[109]. Tali misure sono solitamente integrate in maniera complementare con il trattamento farmacologico, e hanno dimostrato una loro efficacia positiva nella gestione clinica complessiva del paziente[95][110][111].
I training cognitivi (di diverse tipologie, e con diversi obiettivi funzionali: Reality-Orientation Therapy, Validation Therapy, Reminiscence Therapy, i vari programmi di stimolazione cognitiva – Cognitive Stimulation Therapy, ecc.), hanno dimostrato risultati positivi sia nella stimolazione e rinforzo delle capacità neurocognitive, sia nel miglioramento dell'esecuzione dei compiti di vita quotidiana[112][113]. I diversi tipi di intervento si possono rivolgere prevalentemente alla sfera cognitiva (ad es., Cognitive Stimulation Therapy), comportamentale (Gentlecare, programmi di attività motoria), sociale ed emotivo-motivazionale (ad esempio Reminiscence Therapy, Validation Therapy, etc.).
La Reality-Orientation Therapy, focalizzata su attività formali e informali di orientamento spaziale, temporale e sull'identità personale, ha dimostrato in diversi studi clinici di poter facilitare la riduzione del disorientamento soggettivo e contribuire a rallentare il declino cognitivo, soprattutto se effettuata con regolarità nelle fasi iniziali e intermedie della patologia[114][115]. La maggior parte dei trattamenti sono in ambiente Snoezelen.
I vari programmi di stimolazione cognitiva (Cognitive Stimulation), sia eseguiti a livello individuale (eseguibili anche presso il domicilio dai caregiver, opportunamente formati), sia in sessioni di gruppo, possono rivestire una significativa utilità nel rallentamento dei sintomi cognitivi della malattia[112] e, a livello di economia sanitaria, presentano un ottimo rapporto tra costi e benefici[116]. La stimolazione cognitiva, oltre a rinforzare direttamente le competenze cognitive di tipo mnestico, attentivo e di pianificazione, facilita anche lo sviluppo di "strategie di compensazione" per i processi cognitivi lesi, e sostiene indirettamente la "riserva cognitiva" dell'individuo[117].
La Reminiscence Therapy (fondata sul recupero e la socializzazione di ricordi di vita personale positivi, con l'assistenza di personale qualificato e materiali audiovisivi), ha dimostrato risultati interessanti sul miglioramento dell'umore, dell'autostima e delle competenze cognitive, anche se ulteriori ricerche sono ritenute necessarie per una sua completa validazione[118].
Forme specifiche di musicoterapia e arteterapia, attuate da personale qualificato, possono essere utilizzate per sostenere il tono dell'umore e forme di socializzazione nelle fasi intermedio-avanzate della patologia, basandosi su canali di comunicazione non verbali[117].
Positivo sembra essere anche l'effetto di una moderata attività fisica e motoria, soprattutto nelle fasi intermedie della malattia, sul tono dell'umore, sul benessere fisico e sulla regolarizzazione dei disturbi comportamentali, del sonno e alimentari[117].
Alcuni articoli apparsi in The Lancet Neurology sottolineano che acido folico e vitamina B12 possono avere un ruolo nella prevenzione dei disturbi del sistema nervoso centrale, nei disturbi dell'umore, incluso il morbo di Alzheimer e la demenza vascolare[119][120].
Fondamentale è inoltre la preparazione e il supporto, informativo e psicologico, rivolto ai "caregiver" (parenti e personale assistenziale) del paziente, che sono sottoposti a stress fisici ed emotivi significativi, in particolare con l'evoluzione della malattia[110][121].
Una chiara informazione ai famigliari, una buona alleanza di lavoro con il personale sanitario, e la partecipazione a forme di supporto psicologico diretto (spesso tramite specifici gruppi di auto mutuo aiuto tra pari), oltre all'eventuale coinvolgimento in associazioni di famigliari, rappresentano essenziali forme di sostegno per l'attività di cura[109].
Sempre nello stesso senso appare di particolare utilità, solitamente a partire dalle fasi intermedie della patologia, l'inserimento del paziente per alcune ore al giorno nei Centri Diurni, presenti in molte città (attività che può portare benefici sia per la stimolazione cognitiva e sociale diretta del paziente, sia per il supporto sociale indiretto ai caregiver)[109].
La cura dell'Alzheimer è però ai primi passi: al momento non esistono ancora farmaci o interventi psicosociali che guariscano o blocchino la malattia. Si può migliorare la qualità della vita dei pazienti malati, e provare a rallentarne il decorso nelle fasi iniziali e intermedie.
Prognosi[modifica | modifica wikitesto]

nessun dato
≤ 50
50-70
70-90
90-110
110-130
130-150
150-170
170-190
190-210
210-230
230-250
≥ 250
Le fasi iniziali della malattia di Alzheimer sono difficili da diagnosticare. Una diagnosi definitiva è posta solitamente una volta che si verifica una significativa compromissione cognitiva e una percepibile riduzione di capacità di svolgere le attività della vita quotidiana, anche se la persona è ancora in grado di gestirsi autonomamente. Il deterioramento della memoria e il peggioramento dei disturbi cognitivi e non cognitivi, associati alla malattia, riducono progressivamente l'autonomia nella vita quotidiana.[37]
L'aspettativa di vita della popolazione con la malattia si riduce,[122][123][124] con un tempo di vita media di circa sette anni dopo la diagnosi.[122] Meno del 3% della popolazione vive più di quattordici anni.[125] Malattie caratteristiche significativamente associate alla ridotta sopravvivenza sono un aumento della gravità del deficit cognitivo, diminuzione del livello funzionale, diverse cadute e disturbi neurologici. Altre patologie concomitanti, come problemi cardiaci, diabete o storia di abuso di alcool sono correlate con una sopravvivenza più breve.[123][126][127] L'aspettativa di vita è particolarmente ridotta rispetto alla popolazione sana quando la malattia di Alzheimer colpisce coloro che sono più giovani.[124] Gli uomini hanno una prognosi di sopravvivenza meno favorevole rispetto alle donne.[125][128]
La malattia è la causa di morte nel 70% dei casi.[122] La polmonite e la disidratazione sono le cause immediate più frequenti di morte, mentre il cancro è meno frequente rispetto alla popolazione generale.[122][128]
Prevenzione[modifica | modifica wikitesto]

Al momento non ci sono prove definitive per sostenere l'efficacia di una qualsiasi misura preventiva per la malattia di Alzheimer.[129] Studi per identificarle hanno spesso prodotto risultati incoerenti. Tuttavia, studi epidemiologici hanno proposto correlazioni tra alcuni fattori modificabili (come la dieta, il rischio cardiovascolare, l'utilizzo di prodotti farmaceutici o lo svolgimento di attività intellettuali) e la probabilità per una popolazione di sviluppare la malattia. Solo ulteriori ricerche, tra cui gli studi clinici, riveleranno se questi fattori possono aiutare a prevenire o ritardare l'insorgenza della malattia di Alzheimer.[130]
Quadro clinico e dieta[modifica | modifica wikitesto]
Sebbene i fattori di rischio cardiovascolari, come l'ipercolesterolemia, l'ipertensione, il diabete e il fumo, siano associati con un rischio maggiore di insorgenza della malattia,[131][132] le statine, che sono farmaci per l'abbassamento del colesterolo, non si sono dimostrate efficaci nel prevenire o migliorare il decorso.[133][134] I componenti di una dieta mediterranea, che comprendono frutta e verdura, pane, grano e altri cereali, olio d'oliva, pesce e vino rosso, possono singolarmente o tutti insieme ridurre il rischio e ritardare il decorso della malattia di Alzheimer.[135] I loro benefici effetti cardiovascolari sono stati proposti come meccanismo di azione.[135] Esistono prove limitate che un consumo, da lieve a moderato, di alcool, soprattutto vino rosso, sia associato a un minor rischio di Alzheimer.[136]
Ipotesi sull'uso di vitamine non hanno trovato prove sufficienti di efficacia per raccomandare la vitamina C,[137] E[137][138] o acido folico, con o senza vitamina B12,[139] come agenti di prevenzione o per il trattamento dell'Alzheimer. Inoltre, la somministrazione della vitamina E, è associata a rischi per la salute.[140] Studi compiuti sugli effetti degli integratori di acido folico (B9) e di altre vitamine B non hanno mostrato alcuna correlazione significativa con il declino cognitivo.[141]
L'utilizzo a lungo termine di farmaci anti-infiammatori non steroidei (FANS) è associato a una ridotta probabilità di sviluppare Alzheimer.[142] Studi post-mortem umani, studi su modelli animali, o in studi in vitro, supportano l'ipotesi che i FANS possano ridurre l'infiammazione correlata alle placche amiloidi.[142] Tuttavia, studi riguardanti il loro uso come trattamento palliativo non sono riusciti a dimostrare risultati positivi, mentre nessun processo di prevenzione è stato realizzato.[142] La curcumina del curry ha mostrato una certa efficacia nel prevenire i danni cerebrali, nei modelli di topo, in virtù delle sue proprietà anti-infiammatorie.[143][144] La terapia ormonale sostitutiva, anche se utilizzata in passato, non è più ritenuta efficace per prevenire la demenza e in alcuni casi può anche esserne ritenuta responsabile.[145][146]
Stile di vita[modifica | modifica wikitesto]
Esistono studi che mostrano correlazioni tra determinati stili di vita e l'incidenza del rischio di contrarre la patologia o con la sua progressione.
Le persone che si impegnano in attività intellettuali, come la lettura, i giochi da tavolo, i cruciverba, l'esecuzione con strumenti musicali, o che hanno una regolare interazione sociale, mostrano una riduzione del rischio di sviluppo della malattia di Alzheimer.[147] Questo è compatibile con la teoria della riserva cognitiva, in cui si afferma che alcune esperienze di vita forniscono all'individuo una riserva cognitiva che ritarda l'insorgenza di manifestazioni di demenza.[147] L'apprendimento di una seconda lingua, anche in tarda età, sembra ritardare la malattia di Alzheimer.[148] La pratica di attività fisica è anch'essa un comportamento associato a un ridotto rischio di Alzheimer.[149]
Alcuni studi hanno mostrato un aumentato rischio di sviluppare la malattia nel caso di assunzione di metalli, e, in particolare, alluminio,[150][151] o in caso di esposizione a particolari solventi.[152] La qualità di alcuni di questi studi è stata però criticata,[153] e altri studi hanno concluso che non vi è alcuna relazione tra questi fattori ambientali e lo sviluppo di Alzheimer.[154][155][156][157]
Mentre alcuni studi suggeriscono che l'esposizione a campi elettromagnetici a bassa frequenza può aumentare il rischio di sviluppare la malattia di Alzheimer, i revisori hanno rilevato che sono necessari ulteriori indagini epidemiologiche e di laboratorio per poter avvalorare tale ipotesi.[158] Il fumo è un importante fattore di rischio per l'Alzheimer.[159]
Alcuni studi compiuti presso il National Institute on Ageing di Baltimora ipotizzano che il digiuno a intervalli regolari (1 o 2 giorni a settimana) potrebbe avere un ruolo palliativo alle forme più gravi della malattia[160].
Costi economico-sociali[modifica | modifica wikitesto]
La crescente incidenza di questa patologia nella popolazione generale in tutto il mondo è accompagnata da una crescita equivalente del suo enorme costo economico e sociale: allo Stato, secondo Lancet, il costo economico per la cura dei pazienti affetti da demenza a livello mondiale è di circa 600 miliardi di dollari all'anno[161], con un trend di crescita che lo porterà nel 2030 ad aumentare dell'85% (e con un carico crescente anche per i Paesi in via di sviluppo), facendolo divenire uno degli oneri con maggior impatto economico per i sistemi sanitari nazionali e le comunità sociali dell'intero pianeta[162].
Nonostante questo, la ricerca scientifica e clinica sulla demenza è ancora gravemente sottofinanziata: in Inghilterra, ad esempio, si calcola che il costo economico complessivo della cura dei pazienti affetti da demenza superi quello per i tumori e per le malattie cardiovascolari messe insieme, ma la ricerca sulle demenze riceve solo un dodicesimo dei finanziamenti di quella per i tumori[162].
Progetti di calcolo distribuito[modifica | modifica wikitesto]
Esistono alcuni progetti di calcolo distribuito in rete nel campo della proteomica che si propongono di contribuire alla ricerca scientifica sulla malattia di Alzheimer, migliorando la conoscenza delle proteine coinvolte nei suoi processi etiopatogenetici, attraverso lo sfruttamento in parallelo della potenza di calcolo inutilizzata dei microprocessori di centinaia di migliaia di PC e altri dispositivi di elaborazione dati normalmente utilizzati dai volontari, che si collegano tramite Internet, ed emulano informaticamente i meccanismi di ripiegamento delle proteine.
A tali progetti chiunque può liberamente partecipare scaricando, e lasciando eseguire in background, il software necessario, progettato in modo da essere compatibile con le normali attività dell'utente. I principali sono Folding@home e Rosetta@home. Esiste anche neuGRID, un progetto internazionale finanziato dall'Unione europea che prevede lo sviluppo di un'infrastruttura digitale per la ricerca scientifica, basata sul sistema Grid e dotata di un'interfaccia user-friendly, che permetterà alla comunità di neuroscienziati europei l'avanzamento della ricerca per lo studio della malattia di Alzheimer e di altre malattie neurodegenerative.
La sindrome nell'arte[modifica | modifica wikitesto]
Diversi artisti ed esperti del settore che hanno tentato di rappresentare gli effetti cognitivi di tale sindrome (e della demenza in generale) attraverso l'arte.[163]
Sono divenuti molto famosi a partire da metà anni 2000 il ciclo di autoritratti del 1995-2000 dell'artista britannico William Utermohlen[164], che a loro volta hanno ispirato il cortometraggio francese Mémorable del 2019 (con una candidatura agli Oscar)[165].
Il musicista Leyland Kirby, in arte The Caretaker, nel corso della sua carriera, si è focalizzato a più riprese sul rapporto tra il suono e le malattie neurodegenerative: Everywhere at the End of Time è stato convenzionalmente ritenuto il suo capolavoro, una monolitica opera di sei ore che analizza in maniera minuziosa gli effetti della demenza attraverso la musica.
Filmografia[modifica | modifica wikitesto]
- Iris - Un amore vero di Richard Eyre (USA UK 2001)
- Le pagine della nostra vita di Nick Cassavetes (USA, 2004)
- Away from Her - Lontano da lei, di Sarah Polley (Canada, 2006)
- Una sconfinata giovinezza, di Pupi Avati (Italia, 2010)
- La versione di Barney, di Richard J. Lewis (Canada, Italia 2010)
- The Iron Lady di Phyllida Loyd ( UK. FR 2011)
- Amour di Michael Haneke (Francia 2012)
- Still Alice, di Richard Glatzer e Wash Westmoreland (USA, 2014)
- Florida, di Philippe Le Guay (Francia, 2015) e The Father, di Florian Zeller (Regno Unito, 2020); entrambi tratti dalla pièce del secondo, Le Père (2012)
Note[modifica | modifica wikitesto]
- ^ Il termine morbo, dal latino Mòrbus, "malattia che conduce a morte", è stato storicamente utilizzato per indicare le malattie a decorso fatale, soprattutto perché sconosciute e quindi incurabili. Attualmente è un vocabolo in via di abbandono sia per rispetto del malato, sia perché di molte malattie è stata trovata l'origine e la cura.
- ^ (EN) R. Brookmeyer et al., Projections of Alzheimer's disease in the United States and the public health impact of delaying disease onset, in American Journal of Public Health, vol. 88, n. 9, settembre 1998, pp. 1337–42, DOI:10.2105/AJPH.88.9.1337, PMC 1509089, PMID 9736873.
- ^ (EN) S. Todd, S. Barr, M. Roberts e A.P. Passmore, Survival in dementia and predictors of mortality: a review., in International journal of geriatric psychiatry, vol. 28, n. 11, novembre 2013, pp. 1109-24, DOI:10.1002/gps.3946, PMID 23526458.
- ^ a b (EN) N.C. Berchtold e C.W. Cotman, Evolution in the conceptualization of dementia and Alzheimer's disease: Greco-Roman period to the 1960s, in Neurobiology of Aging, vol. 19, n. 3, 1998, pp. 173–89, DOI:10.1016/S0197-4580(98)00052-9, PMID 9661992.
- ^ Prevalenza stimata nel 2006:
- (EN) Brookmeyer R. et al., Forecasting the global burden of Alzheimer's disease, in Alzheimer's and Dementia, vol. 3, n. 3, luglio 2007, pp. 186–91, DOI:10.1016/j.jalz.2007.04.381, PMID 19595937. URL consultato il 18 giugno 2008 (archiviato dall'url originale il 7 dicembre 2008).
- (EN) World population prospects: the 2006 revision, highlights (PDF), Working Paper No. ESA/P/WP.202, Divisione per la popolazione, Dipartimento per gli affari economici e sociali, ONU, 2007. URL consultato il 27 agosto 2008 (archiviato dall'url originale il 19 agosto 2008).
- ^ (EN) Tiraboschi P. et al., The importance of neuritic plaques and tangles to the development and evolution of AD, in Neurology, vol. 62, n. 11, giugno 2004, pp. 1984–9, PMID 15184601.
- ^ (EN) Alzheimer's Disease Clinical Trials, su clinicaltrials.gov, US National Institutes of Health. URL consultato il 18 agosto 2008.
- ^ a b (EN) C. Ballard et al., Alzheimer's disease., in Lancet, vol. 377, n. 9770, 19 marzo 2011, pp. 1019-31, DOI:10.1016/S0140-6736(10)61349-9, PMID 21371747.
- ^ (EN) Dementia diagnosis and assessment (PDF), su pathways.nice.org.uk. URL consultato il 30 novembre 2014 (archiviato dall'url originale il 5 dicembre 2014).
- ^ (EN) More research needed on ways to prevent Alzheimer's, panel finds (PDF), su nia.nih.gov, National Institute on Aging, 29 agosto 2006. URL consultato il 29 febbraio 2008 (archiviato dall'url originale il 28 gennaio 2012).
- ^ (EN) Can Alzheimer's disease be prevented (PDF), su nia.nih.gov, National Institute on Aging, 2006. URL consultato il 29 febbraio 2008 (archiviato dall'url originale il 2 ottobre 2006).
- ^ (EN) Meek PD, McKeithan EK e Schumock GT., Economic considerations in Alzheimer's disease (abstract), in Pharmacotherapy, vol. 18, 2 P 2, marzo-aprile 1998, pp. 68-73.
- ^ (EN) C.W. Zhu e M. Sano, Economic considerations in the management of Alzheimer's disease (PDF), in Clinical Interventions in Aging, vol. 1, n. 2, 2006, pp. 143–54, PMC 2695165.
- ^ (EN) What is Alzheimer's disease?, su alzheimers.org.uk, agosto 2007. URL consultato il 21 febbraio 2008.
- ^ a b c d e (EN) G. Waldemar et al., Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline, in European Journal of Neurology, vol. 14, n. 1, gennaio 2007, pp. e1–26, DOI:10.1111/j.1468-1331.2006.01605.x, PMID 17222085.
- ^ (EN) Alzheimer's diagnosis of AD, su alzheimers-research.org.uk, Alzheimer's Research Trust. URL consultato il 29 febbraio 2008 (archiviato dall'url originale il 22 ottobre 2007).
- ^ (EN) Tabert M.H. et al., A 10-item smell identification scale related to risk for Alzheimer's disease, in Ann. Neurol., vol. 58, n. 1, 2005, pp. 155–160, DOI:10.1002/ana.20533, PMID 15984022.
- ^ (EN) The MetLife study of Alzheimer's disease: The caregiving experience (PDF), su metlife.com, MetLife Mature Market Institute, agosto 2006. URL consultato il 5 febbraio 2011 (archiviato dall'url originale l'8 gennaio 2011).
- ^ (EN) C.A. Thompson et al., Systematic review of information and support interventions for caregivers of people with dementia, in BMC Geriatr, vol. 7, 2007, p. 18, DOI:10.1186/1471-2318-7-18, PMC 1951962, PMID 17662119.
- ^ (EN) Schneider J. et al., EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: I—Factors associated with carer burden, in International Journal of Geriatric Psychiatry, vol. 1, n. 8, agosto 1999, pp. 651–661, PMID 10489656.
- ^ (EN) Murray J. et al., EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: II—A qualitative analysis of the experience of caregiving, in International Journal of Geriatric Psychiatry, vol. 14, n. 8, agosto 1999, pp. 662–667, PMID 10489657.
- ^ (DE) A. Alzheimer, Beiträge zur Kenntnis der pathologishcen Neuroglia und ihrer Beziehungen zu den Abbauvorgängen im Nervengewebe, in Histologische und Histopathologische Arbeiten überdie Grosshirnrinde, 1910.
- ^ (EN) Robert Katzman, Robert D. Terry e L. Bick Katherine (editore), Alzheimer's disease: senile dementia and related disorders, in Raven Press, New York, 1978, p. 595.
- ^ (EN) F. Boller e M.M. Forbes, History of dementia and dementia in history: an overview, in Journal of the Neurological Sciences, 158 (2), giugno 1998, pp. 125–33.
- ^ N. Vanacore, M. Maggini e R. Raschetti, Epidemiologia della demenza di Alzheimer in Italia, in Notiziario ISS, vol. 18, n. 2, febbraio 2005.
- ^ (EN) Ron Brookmeyer et al., Forecasting the global burden of Alzheimer's disease, in Alzheimer's and Dementia, vol. 3, n. 3, 2007, pp. 186–191, DOI:10.1016/j.jalz.2007.04.381.
- ^ (EN) Liesi E. Hebert, Paul A. Scherr, Judith J. McCann, Laurel A. Beckett e Denis A. Evans, Is the Risk of Developing Alzheimer's Disease Greater for Women than for Men?, in American Journal of Epidemiology, 153 (2), 2001, pp. 132-136.
- ^ Diverse caratteristiche cervello tra uomo e donna, su womensbrainproject.com.
- ^ (EN) F. Bermejo-Pareja et al., Incidence and subtypes of dementia in three elderly populations of central Spain, in Journal of the Neurological Sciences, vol. 264, n. 1-2, gennaio 2008, pp. 63-72.
- ^ a b (EN) L. Bäckman, S. Jones, A.K. Berger, E.J. Laukka e B.J. Small, Multiple Cognitive Deficits During the Transition to Alzheimer's Disease, in Journal of Internal Medicine, vol. 256, n. 3, settembre 2004, pp. 195–204, DOI:10.1111/j.1365-2796.2004.01386.x, PMID 15324363.
- ^ (EN) L. Nygård, Instrumental Activities of Daily Living: A Stepping-stone Towards Alzheimer's Disease Diagnosis in Subjects with Mild Cognitive Impairment?, in Acta Neurologica Scandinavica, Suppl, n. 179, 2003, pp. 42–6, DOI:10.1034/j.1600-0404.107.s179.8.x, PMID 12603250.
- ^ (EN) E. Arnáiz e O. Almkvist, Neuropsychological Features of Mild Cognitive Impairment and Preclinical Alzheimer's Disease, in Acta Neurologica Scandinavica, vol. 179, 2003, pp. 34–41, DOI:10.1034/j.1600-0404.107.s179.7.x, PMID 12603249.
- ^ (EN) A.M. Landes et al., Apathy in Alzheimer's Disease, in Journal of the American Geriatrics Society, vol. 49, n. 12, dicembre 2001, pp. 1700–7, DOI:10.1046/j.1532-5415.2001.49282.x, PMID 11844006.
- ^ (EN) E.D. Murray et al., Depression and Psychosis in Neurological Practice, in W.G. Bradley, R.B. Daroff, G.M. Fenichel e J. Janković (a cura di), Bradley's neurology in clinical practice., 6ª ed., Philadelphia, PA, Elsevier/Saunders, 2012, ISBN 1-4377-0434-4.
- ^ (EN) M. Grundman et al., Mild cognitive impairment can be distinguished from Alzheimer disease and normal aging for clinical trials, in Arch. Neurol., vol. 61, n. 1, 2004, pp. 59–66, DOI:10.1001/archneur.61.1.59, PMID 14732621.
- ^ (EN) Blood test for early Alzheimer’s detection, su National Institutes of Health (NIH), 9 gennaio 2023. URL consultato il 10 febbraio 2023.
- ^ a b c d (EN) H. Förstl e A. Kurz, Clinical Features of Alzheimer's Disease, in European Archives of Psychiatry and Clinical Neuroscience, vol. 249, n. 6, 1999, pp. 288–290, DOI:10.1007/s004060050101, PMID 10653284.
- ^ (EN) G.A. Carlesimo e M. Oscar-Berman, Memory Deficits in Alzheimer's Patients: A Comprehensive Review, in Neuropsychology Review, vol. 3, n. 2, giugno 1992, pp. 119–69, DOI:10.1007/BF01108841, PMID 1300219.
- ^ (EN) M. Jelicic et al., Implicit Memory Performance of Patients with Alzheimer's Disease: A Brief Review, in International Psychogeriatrics, vol. 7, n. 3, 1995, pp. 385–392, DOI:10.1017/S1041610295002134, PMID 8821346.
- ^ a b (EN) V. Taler e N.A. Phillips, Language Performance in Alzheimer's Disease and Mild Cognitive Impairment: a comparative review, in Journal of Clinical and Experimental Neuropsychology, vol. 30, n. 5, luglio 2008, pp. 501–56, DOI:10.1080/13803390701550128, PMID 18569251.
- ^ (EN) E.M. Frank, Effect of Alzheimer's Disease on Communication Function, in Journal of the South Carolina Medical Association, vol. 90, n. 9, settembre 1994, pp. 417–23, PMID 7967534.
- ^ (EN) What We Know Today About Alzheimer's Disease, su alz.org, Alzheimer's Association. URL consultato il 1º ottobre 2011.«While scientists know Alzheimer's disease involves progressive brain cell failure, the reason cells fail isn't clear.»
- ^ (EN) R.S. Wilson et al., Heritability of different forms of memory in the Late Onset Alzheimer's Disease Family Study., in Journal of Alzheimer's Disease, vol. 23, n. 2, 2011, pp. 249-55, DOI:10.3233/JAD-2010-101515, PMID 20930268.
- ^ (EN) M. Gatz et al., Role of genes and environments for explaining Alzheimer disease, in Arch Gen Psychiatry, vol. 63, n. 2, febbraio 2006, pp. 168-74, DOI:10.1001/archpsyc.63.2.168, PMID 16461860.
- ^ a b Blennow K, de Leon MJ, Zetterberg H, Alzheimer's Disease, in Lancet, vol. 368, n. 9533, luglio 2006, pp. 387–403, DOI:10.1016/S0140-6736(06)69113-7, PMID 16876668.
- ^ Waring SC, Rosenberg RN, Genome-wide association studies in Alzheimer disease, in Archives of Neurology, vol. 65, n. 3, marzo 2008, pp. 329–34, DOI:10.1001/archneur.65.3.329, PMID 18332245.
- ^ D.J. Selkoe, Translating cell biology into therapeutic advances in Alzheimer's disease, in Nature, vol. 399, 6738 Suppl, giugno 1999, pp. A23–31, DOI:10.1038/19866, PMID 10392577.
- ^ (EN) D.R. Borchelt et al., Familial Alzheimer's disease-linked presenilin 1 variants elevate βA1-42/1-40 ratio in vitro and in vivo, in Neuron, vol. 17, n. 5, 1996, pp. 1005–13, DOI:10.1016/S0896-6273(00)80230-5, PMID 8938131.
- ^ (EN) J. Shioi et al., FAD mutants unable to increase neurotoxic Aβ 42 suggest that mutation effects on neurodegeneration may be independent of effects on Abeta, in Journal of Neurochemistry, vol. 101, n. 3, 2007, pp. 674–81, DOI:10.1111/j.1471-4159.2006.04391.x, PMID 17254019.
- ^ (EN) T. Jonsson et al., A mutation in APP protects against Alzheimer's disease and age-related cognitive decline., in Nature, vol. 488, n. 7409, 2 agosto 2012, pp. 96–9, DOI:10.1038/nature11283, PMID 22801501.
- ^ Strittmatter WJ, Saunders AM, Schmechel D, Pericak-Vance M, Enghild J, Salvesen GS, Roses AD, Apolipoprotein E: high-avidity binding to beta-amyloid and increased frequency of type 4 allele in late-onset familial Alzheimer disease, in Proceedings of the National Academy of Sciences of the United States of America, vol. 90, n. 5, 1993, pp. 1977–81, DOI:10.1073/pnas.90.5.1977, PMC 46003, PMID 8446617.
- ^ a b c (EN) R.W. Mahley et al., Apolipoprotein E4: a causative factor and therapeutic target in neuropathology, including Alzheimer's disease, in Proceedings of the National Academy of Sciences of the United States of America, vol. 103, n. 15, aprile 2006, pp. 5644–51, DOI:10.1073/pnas.0600549103, PMC 1414631, PMID 16567625.
- ^ (EN) K. Hall et al., Cholesterol, APOE genotype, and Alzheimer disease: an epidemiologic study of Nigerian Yoruba, in Neurology, vol. 66, n. 2, gennaio 2006, pp. 223–227, DOI:10.1212/01.wnl.0000194507.39504.17, PMC 2860622, PMID 16434658.
- ^ (EN) O. Gureje et al., APOE ε4 is not associated with Alzheimer's disease in elderly Nigerians, in Annals of Neurology, vol. 59, n. 1, gennaio 2006, pp. 182–185, DOI:10.1002/ana.20694, PMC 2855121, PMID 16278853.
- ^ (EN) J.C. Lambert, Meta-analysis of 74,046 individuals identifies 11 new susceptibility loci for Alzheimer's disease., in Nature Genetics, vol. 45, n. 12, dicembre 2013, pp. 1452–8, DOI:10.1038/ng.2802, PMC 3896259, PMID 24162737.
- ^ (EN) T. Jonsson et al., Variant of TREM2 associated with the risk of Alzheimer's disease (Original article), in The New England Journal of Medicine, vol. 368, n. 2, 2012, pp. 107–16, DOI:10.1056/NEJMoa1211103, PMC 3677583, PMID 23150908.
- ^ (EN) R. Guerreiro et al., TREM2 variants in Alzheimer's disease (Original article), in The New England Journal of Medicine, vol. 368, n. 2, 2012, pp. 117–27, DOI:10.1056/NEJMoa1211851, PMC 3631573, PMID 23150934.
- ^ (EN) R. Squitti et al., Value of serum nonceruloplasmin copper for prediction of mild cognitive impairment conversion to Alzheimer disease., in Ann Neurol, vol. 75, n. 4, aprile 2014, pp. 574-80, DOI:10.1002/ana.24136, PMID 24623259.
- ^ (EN) Ben Readhead et al., Multiscale Analysis of Independent Alzheimer’s Cohorts Finds Disruption of Molecular, Genetic, and Clinical Networks by Human Herpesvirus (PDF), in Neuron, 21 giugno 2018, DOI:10.1016/j.neuron.2018.05.023. URL consultato il 23 giugno 2018.
- ^ a b c d (EN) A. Nobili, EC. Latagliata; MT. Viscomi; V. Cavallucci; D. Cutuli; G. Giacovazzo; P. Krashia; FR. Rizzo; R. Marino; M. Federici; P. De Bartolo, Dopamine neuronal loss contributes to memory and reward dysfunction in a model of Alzheimer's disease., in Nat Commun, vol. 8, Apr 2017, p. 14727, DOI:10.1038/ncomms14727, PMID 28367951.
- ^ Alzheimer? Colpa della dopamina!
- ^ (EN) Consumer Reports and Drug Effectiveness Review Project, Evaluating Prescription Drugs Used to Treat: Alzheimer's Disease Comparing Effectiveness, Safety, and Price (PDF), Consumer Reports, 2012, p. 2. URL consultato il 1º maggio 2013 (archiviato dall'url originale il 6 agosto 2016)., che si basa sulla guida dell'Alzheimer's Association come fonte
- ^ (EN) M.F. Mendez, The accurate diagnosis of early-onset dementia, in International Journal of Psychiatry Medicine, vol. 36, n. 4, 2006, pp. 401–412, DOI:10.2190/Q6J4-R143-P630-KW41, PMID 17407994.
- ^ (EN) H.W. Klafki et al., Therapeutic approaches to Alzheimer's disease, in Brain, vol. 129, Pt 11, novembre 2006, pp. 2840–55, DOI:10.1093/brain/awl280, PMID 17018549.
- ^ a b (EN) Dementia: Quick reference guide (PDF), Londra, (UK) National Institute for Health and Clinical Excellence, novembre 2006, ISBN 1-84629-312-X. URL consultato il 22 febbraio 2008 (archiviato il 27 febbraio 2008).
- ^ M.L. Schroeter et al., Neural Correlates of Alzheimer's Disease and Mild Cognitive Impairment: A Systematicand Quantitative Meta-Analysis involving 1,351 Patients, in NeuroImage, vol. 47, n. 4, 2009, pp. 1196–1206, DOI:10.1016/j.neuroimage.2009.05.037, PMC 2730171, PMID 19463961.
- ^ McKhann G et al., Clinical diagnosis of Alzheimer's disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer's Disease, in Neurology, vol. 34, n. 7, luglio 1984, pp. 939–44, PMID 6610841.
- ^ Breakthrough Test for Alzheimer’s: New Biomarker Can Detect Neurodegeneration in Blood, su scitechdaily.com, DOI:10.1093/brain/awac407. URL consultato il 31 dicembre 2022.
- ^ a b B. Dubois et al., Research criteria for the diagnosis of Alzheimer's disease: revising the NINCDS-ADRDA criteria, in Lancet Neurol, vol. 6, n. 8, agosto 2007, pp. 734–46, DOI:10.1016/S1474-4422(07)70178-3, PMID 17616482.
- ^ Blacker D, Albert MS, Bassett SS, Go RC, Harrell LE, Folstein MF, Reliability and validity of NINCDS-ADRDA criteria for Alzheimer's disease. The National Institute of Mental Health Genetics Initiative, in Arch. Neurol., vol. 51, n. 12, dicembre 1994, pp. 1198–204, PMID 7986174.
- ^ American Psychiatric Association, Diagnostic and statistical manual of mental disorders: DSM-IV-TR, 4th Edition Text Revision, Washington, DC, American Psychiatric Association, 2000, ISBN 0-89042-025-4.
- ^ (JA) N. Ito, Clinical aspects of dementia, in Hokkaido Igaku Zasshi, vol. 71, n. 3, maggio 1996, pp. 315–20, PMID 8752526.
- ^ (EN) T.N. Tombaugh e N.J. McIntyre, The mini-mental state examination: a comprehensive review, in J Am Geriatr Soc, vol. 40, n. 9, settembre 1992, pp. 922–35, PMID 1512391.
- ^ (EN) F. Pasquier, Early diagnosis of dementia: neuropsychology, in Journal of Neurology, vol. 246, n. 1, gennaio 1999, pp. 6–15, DOI:10.1007/s004150050299, PMID 9987708.
- ^ Harvey P.D. et al., The validation of a caregiver assessment of dementia: the Dementia Severity Scale, in Alzheimer Dis Assoc Disord, vol. 19, n. 4, 2005, pp. 186–94, DOI:10.1097/01.wad.0000189034.43203.60, PMID 16327345.
- ^ (FR) C. Antoine et al., Awareness of deficits and anosognosia in Alzheimer's disease., in Encephale, vol. 30, n. 6, 2004, pp. 570–7, DOI:10.1016/S0013-7006(04)95472-3, PMID 15738860.
- ^ (PT) V.T. Cruz et al., The initial symptoms of Alzheimer disease: caregiver perception, in Acta Med Port, vol. 17, n. 6, 2004, pp. 435–44, PMID 16197855.
- ^ (EN) J. Marksteiner et al., Cerebrospinal fluid biomarkers for diagnosis of Alzheimer's disease: beta-amyloid(1-42), tau, phospho-tau-181 and total protein, in Drugs Today, vol. 43, n. 6, giugno 2007, pp. 423–31, DOI:10.1358/dot.2007.43.6.1067341, PMID 17612711.
- ^ (EN) G. De Meyer et al., Diagnosis-Independent Alzheimer Disease Biomarker Signature in Cognitively Normal Elderly People, in Arch Neurol., vol. 67, n. 8, agosto 2010, pp. 949–56, DOI:10.1001/archneurol.2010.179, PMC 2963067, PMID 20697045.
- ^ (EN) G. Kolata, Spinal-Fluid Test Is Found to Predict Alzheimer's, in The New York Times, 9 agosto 2010. URL consultato il 10 agosto 2010.
- ^ X. Sun et al., Amyloid-Associated Depression: A Prodromal Depression of Alzheimer Disease?, in Arch Gen Psychiatry, vol. 65, n. 5, 2008, pp. 542–550, DOI:10.1001/archpsyc.65.5.542, PMC 3042807, PMID 18458206.
- ^ (EN) D.S. Geldmacher e P.J. Whitehouse, Differential diagnosis of Alzheimer's disease, in Neurology, vol. 48, 5 Suppl 6, maggio 1997, pp. S2–9, PMID 9153154.
- ^ (EN) G.G. Potter e Steffens D.C., Contribution of depression to cognitive impairment and dementia in older adults, in Neurologist, vol. 13, n. 3, maggio 2007, pp. 105–17, DOI:10.1097/01.nrl.0000252947.15389.a9, PMID 17495754.
- ^ Bonte F.J. et al., Tc-99m HMPAO SPECT in the differential diagnosis of the dementias with histopathologic confirmation, in Clin Nucl Med, vol. 31, n. 7, luglio 2006, pp. 376–8, DOI:10.1097/01.rlu.0000222736.81365.63, PMID 1678580.
- ^ (EN) N.J. Dougall et al., Systematic review of the diagnostic accuracy of 99mTc-HMPAO-SPECT in dementia, in Am J Geriatr Psychiatry, vol. 12, n. 6, 2004, pp. 554–70, DOI:10.1176/appi.ajgp.12.6.554, PMID 15545324.
- ^ PiB PET:
- (EN) N.M. Kemppainen et al., Cognitive reserve hypothesis: Pittsburgh Compound B and fluorodeoxyglucose positron emission tomography in relation to education in mild Alzheimer's disease, in Ann. Neurol., vol. 63, n. 1, gennaio 2008, pp. 112–8, DOI:10.1002/ana.21212, PMID 18023012.
- (EN) M.D. Ikonomovic et al., Post-mortem correlates of in vivo PiB-PET amyloid imaging in a typical case of Alzheimer's disease, in Brain, vol. 131, Pt 6, giugno 2008, pp. 1630–45, DOI:10.1093/brain/awn016, PMC 2408940, PMID 18339640.
- (EN) C.R. Jack et al., 11C PiB and Structural MRI Provide Complementary Information in Imaging of AD and Amnestic MCI, in Brain, vol. 131, Pt 3, marzo 2008, pp. 665–80, DOI:10.1093/brain/awm336, PMC 2730157, PMID 18263627.
- ^ (EN) H.A. Abella, Report from SNM: PET imaging of brain chemistry bolsters characterization of dementias [collegamento interrotto], in Diagnostic Imaging, 16 giugno 2009.
- ^ (EN) A.P. Carpenter Jr. et al., The use of the exploratory IND in the evaluation and development of 18F-PET radiopharmaceuticals for amyloid imaging in the brain: a review of one company's experience, in Q J Nucl Med Mol Imaging, vol. 53, n. 4, 2009, pp. 387–93, PMID 19834448.
- ^ (EN) K. Leung, (E)-4-(2-(6-(2-(2-(2-(18F-fluoroethoxy)ethoxy)ethoxy)pyridin-3-yl)vinyl)-N-methyl benzenamine [[18F]AV-45], su Molecular Imaging and Contrast Agent Database, 8 aprile 2010. URL consultato il 24 giugno 2010.
- ^ (EN) G. Kolata, Promise Seen for Detection of Alzheimer's, in The New York Times, 23 giugno 2010. URL consultato il 23 giugno 2010.
- ^ (EN) D.F. Wong et al., In Vivo Imaging of Amyloid Deposition in Alzheimer's Disease using the Novel Radioligand 18FAV-45 (Florbetapir F 18), in The Journal of Nuclear Medicine, vol. 51, n. 6, giugno 2010, pp. 913–20, DOI:10.2967/jnumed.109.069088, PMC 3101877, PMID 20501908.
- ^ (EN) J.T. O'Brien, Role of imaging techniques in the diagnosis of dementia, in Br J Radiol, vol. 80, speciale 2, 27 dicembre, pp. S71–7, DOI:10.1259/bjr/33117326, PMID 18445747.
- ^ (EN) Luigi De Gennaro, Maurizio Gorgoni e Flaminia Reda, The Fall of Sleep K-Complex in Alzheimer Disease, in Scientific Reports, vol. 7, n. 1, 2017-05, pp. 39688, DOI:10.1038/srep39688. URL consultato il 21 dicembre 2022.
- ^ (EN) Alex Iranzo, Joan Santamaria e Eduardo Tolosa, Idiopathic rapid eye movement sleep behaviour disorder: diagnosis, management, and the need for neuroprotective interventions, in The Lancet Neurology, vol. 15, n. 4, 2016-04, pp. 405–419, DOI:10.1016/S1474-4422(16)00057-0. URL consultato il 21 dicembre 2022.
- ^ a b (EN) G. Onder et al., Reality orientation therapy combined with cholinesterase inhibitors in Alzheimer's disease: randomised controlled trial, in Br J Psychiatry, n. 187, novembre 2005, pp. 450-5.
- ^ (EN) S.A. Areosa, F. Sherriff e R. McShane, Memantine for dementia, in Cochrane Database Syst Rev, n. 3, 2005, pp. CD003154, DOI:10.1002/14651858.CD003154.pub4, PMID 16034889.
- ^ (EN) Jacqueline Birks, Cholinesterase inhibitors for Alzheimer's disease, 2006, DOI:10.1002/14651858.CD005593. URL consultato il 3 marzo 2012.
- ^ Alzheimer, primo farmaco approvato dopo 20 anni - Salute & Benessere, su ANSA.it, 7 giugno 2021. URL consultato il 10 giugno 2021.
- ^ Aducanumab, luci ed ombre per il primo farmaco per l'Alzheimer, su Fondazione Umberto Veronesi. URL consultato il 10 giugno 2021.
- ^ Luci e ombre sul nuovo farmaco per l'Alzheimer, su Le Scienze, 9 giugno 2021. URL consultato il 10 giugno 2021.
- ^ Alzheimer, vaccino nasale contro la demenza: sperimentazione Usa sull'uomo, su ilmessaggero.it. URL consultato il 21 novembre 2021.
- ^ (EN) Brigham and Women’s to begin human trial for Alzheimer’s vaccine, su clinicaltrialsarena.com. URL consultato il 21 novembre 2021.
- ^ Alzheimer Center - Brigham and Women's Hospital, su brighamandwomens.org. URL consultato il 21 novembre 2021.
- ^ (EN) Clinical trial for Alzheimer’s vaccine to begin at Brigham and Women’s Hospital, su Boston Herald, 17 novembre 2021. URL consultato il 21 novembre 2021.
- ^ Il Giorno, Alzheimer, ecco Tapas: il vaccino che aiuta a prevenire la malattia, su Il Giorno, 1636982777264. URL consultato il 21 novembre 2021.
- ^ (EN) New approach provides potential vaccine and treatment for Alzheimer’s, su le.ac.uk. URL consultato il 21 novembre 2021.
- ^ Si lavora al vaccino contro l'Alzheimer: ecco cos'è il Tapas, su Gazzetta del Sud. URL consultato il 21 novembre 2021.
- ^ Gli scienziati stanno lavorando a un vaccino contro l'Alzheimer, su Agi. URL consultato il 21 novembre 2021.
- ^ a b c A. Bianchetti e M. Trabucchi, Alzheimer, Bologna, Il Mulino, 2010.
- ^ a b (EN) M.L. Onor et al., Impact of a multimodal rehabilitative intervention on demented patients and their caregivers, in Am J Alzheimers Dis Other Demen, 22(4), agosto-settembre 2007, pp. 261-72.
- ^ (EN) NICE Guidelines for Dementia 2006 (PDF), su nice.org.uk. URL consultato il 21 agosto 2010 (archiviato dall'url originale il 4 luglio 2010).
- ^ a b (EN) A. Spector et al., Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia, in British Journal of Psychiatry, n. 183, 2003, pp. 248-254.
- ^ (EN) G. Livingston, K. Johnston, C. Katona, J. Paton e C.G. Lyketsos, Systematic review of psychological approaches to the management of neuropsychiatric symptoms of dementia, in Am J Psychiatry, 162 (11), novembre 2005, pp. 1996-2021.
- ^ (EN) T. Metitieri et al., Reality Orientation Therapy to delay outcomes of progression in patients with dementia. A retrospective study, in Clin Rehabil, 15 (5), ottobre 2001, pp. 471-8.
- ^ (EN) O. Zanetti et al., Reality orientation therapy in Alzheimer disease: useful or not? A controlled study, in Alzheimer Dis Assoc Disord, 9 (3), 1995, pp. 132-8.
- ^ (EN) M. Knapp et al., Cognitive stimulation therapy for people with dementia: cost-effectiveness analysis, in Br J Psychiatry, n. 188, giugno= 2006, pp. 574-80.
- ^ a b c Gollin, D., Ferrari, A., Peruzzi, A. (2007) Una Palestra per la Mente. Stimolazione cognitiva per l'invecchiamento cerebrale e le demenze. Erickson, Trento.
- ^ Woods B, Spector AE, Jones CA, Orrell M, Davies SP. Reminiscence therapy for dementia. Cochrane Database of Systematic Reviews 2005, Issue 2.
- ^ (EN) Edward Reynolds, Vitamin B12, folic acid, and the nervous system, in The Lancet Neurology, vol. 5, No. 11, 2006, pp. 949–960.
- ^ Si veda anche (EN) Martha Savaria Morris, Homocysteine and Alzheimer's disease, in The Lancet Neurology, vol. 2, No. 7, luglio 2003, pp. 425–428.
- ^ (EN) R. Schulz et al., Psychiatric and physical morbidity effects of dementia caregiving: prevalence, correlates, and causes, in Gerontologist, 35 (6), dicembre 1995, pp. 771–791.
- ^ a b c d (EN) Mölsä PK, Marttila RJ, Rinne UK, Survival and Cause of Death in Alzheimer's Disease and Multi-Infarct Dementia, in Acta Neurol Scand, vol. 74, n. 2, agosto 1986, pp. 103–7, DOI:10.1111/j.1600-0404.1986.tb04634.x, PMID 3776457.
- ^ a b (EN) Bowen JD, Malter AD, Sheppard L, WA Kukull, WC McCormick, L Teri e EB Larson, Predictors of Mortality in Patients Diagnosed with Probable Alzheimer's Disease, in Neurology, vol. 47, n. 2, agosto 1996, pp. 433–9, PMID 8757016.
- ^ a b (EN) H.H. Dodge, C. Shen, R. Pandav, S.T. DeKosky e M. Ganguli, Functional Transitions and Active Life Expectancy Associated with Alzheimer Disease, in Arch. Neurol., vol. 60, n. 2, febbraio 2003, pp. 253–9, DOI:10.1001/archneur.60.2.253, PMID 12580712.
- ^ a b (EN) P.K. Mölsä, R.J. Marttila e U.K. Rinne, Long-Term Survival and Predictors of Mortality in Alzheimer's Disease and Multi-Infarct Dementia, in ActaNeurol Scand, vol. 91, n. 3, marzo 1995, pp. 159–64, PMID 7793228.
- ^ (EN) E.B. Larson, M.F. Shadlen, L. Wang, W.C. McCormick, J.D. Bowen, L. Teri e W.A. Kukull, Survival after Initial Diagnosis of Alzheimer Disease, in Ann. Intern. Med., vol. 140, n. 7, aprile 2004, pp. 501–9, PMID 15068977.
- ^ (EN) C. Jagger, M. Clarke e A. Stone, Predictors of Survival with Alzheimer's Disease: A Community-based Study, in Psychol Med, vol. 25, n. 1, gennaio 1995, pp. 171–7, DOI:10.1017/S0033291700028191, PMID 7792352.
- ^ a b (EN) M. Ganguli, H.H. Dodge, C. Shen, R.S. Pandav e S.T. DeKosky, Alzheimer Disease and Mortality: A 15-year Epidemiological Study, in Arch. Neurol., vol. 62, n. 5, maggio 2005, pp. 779–84, DOI:10.1001/archneur.62.5.779, PMID 15883266.
- ^ Raccomandazioni sulla prevenzione non supportate:
- C.H. Kawas, Medications and diet: protective factors for AD?, in Alzheimer Dis Assoc Disord, vol. 20, 3 Suppl 2, 2006, pp. S89–96, PMID 16917203.
- J.A. Luchsinger e R. Mayeux, Dietary factors and Alzheimer's disease, in Lancet Neurol, vol. 3, n. 10, 2004, pp. 579–87, DOI:10.1016/S1474-4422(04)00878-6, PMID 15380154.
- J.A. Luchsinger et al., Diet and Alzheimer's disease, in Curr Neurol Neurosci Rep, vol. 7, n. 5, 2007, pp. 366–72, DOI:10.1007/s11910-007-0057-8, PMID 17764625.
- Independent Panel Finds Insufficient Evidence to Support Preventive Measures for Alzheimer's Disease, su nih.gov, National Institutes of Health, 28 aprile 2010.
- M.L. Daviglus et al., NIH State-of-the-Science Conference: Preventing Alzheimer's Disease and Cognitive Decline, su consensus.nih.gov. URL consultato il 26 aprile 2010 (archiviato dall'url originale il 3 maggio 2010).
- ^ C.A. Szekely et al., Prevention of Alzheimer's disease, in Int Rev Psychiatry, vol. 19, n. 6, 2007, pp. 693–706, DOI:10.1080/09540260701797944, PMID 18092245.
- ^ C. Patterson et al., Diagnosis and treatment of dementia: 1. Risk assessment and primary prevention of Alzheimer disease, in CMAJ, vol. 178, n. 5, febbraio 2008, pp. 548–56, DOI:10.1503/cmaj.070796, PMC 2244657, PMID 18299540.
- ^ C. Rosendorff et al., Cardiovascular risk factors for Alzheimer's disease, in Am J Geriatr Cardiol, vol. 16, n. 3, 2007, pp. 143–9, DOI:10.1111/j.1076-7460.2007.06696.x, PMID 17483665.
- ^ A.B. Reiss et al., Role of HMG-CoA reductase inhibitors in neurological disorders: progress to date, in Drugs, vol. 67, n. 15, 2007, pp. 2111–20, DOI:10.2165/00003495-200767150-00001, PMID 17927279.
- ^ (EN) L.H. Kuller, Statins and dementia, in Curr Atheroscler Rep, vol. 9, n. 2, agosto 2007, pp. 154–61, DOI:10.1007/s11883-007-0012-9, PMID 17877925.
- ^ a b (EN) V. Solfrizzi et al., Lifestyle-related factors in predementia and dementia syndromes, in Expert Rev Neurother, vol. 8, n. 1, gennaio 2008, pp. 133–58, DOI:10.1586/14737175.8.1.133, PMID 18088206.
- ^ (EN) F. Panza et al., Alcohol drinking, cognitive functions in older age, predementia, and dementia syndromes, in Journal of Alzheimer's Disease, vol. 17, n. 1, maggio 2009, pp. 7–31, DOI:10.3233/JAD-2009-1009, PMID 19494429.
- ^ a b L.A. Boothby e P.L. Doering, Vitamin C and vitamin E for Alzheimer's disease, in Annals of Pharmacotherapy, vol. 39, n. 12, dicembre 2005, pp. 2073–80, DOI:10.1345/aph.1E495, PMID 16227450.
- ^ (EN) M.G. Isaac et al., Vitamin E for Alzheimer's disease and mild cognitive impairment, in Mokhtar Gad El Kareem Nasr Isaac (a cura di), Cochrane Database Syst Rev, n. 3, 2008, pp. CD002854, DOI:10.1002/14651858.CD002854.pub2, PMID 18646084.
- ^ (EN) R. Malouf e J. Grimley Evans, Folic acid with or without vitamin B12 for the prevention and treatment of healthy elderly and demented people, in Reem Malouf (a cura di), Cochrane Database Syst Rev, 2008, pp. CD004514, DOI:10.1002/14651858.CD004514.pub2, PMID 18843658.
- ^ (EN) D.S. Wald et al., Effect of folic acid, with or without other B vitamins, on cognitive decline: meta-analysis of randomized trials, in The American Journal of Medicine, vol. 123, n. 6, giugno 2010, pp. 522–527.e2, DOI:10.1016/j.amjmed.2010.01.017, PMID 20569758.
- ^ (EN) J.F. Quinn et al., Docosahexaenoic acid supplementation and cognitive decline in Alzheimer disease: a randomized trial, in JAMA, vol. 304, n. 17, novembre 2010, pp. 1903–11, DOI:10.1001/jama.2010.1510, PMID 21045096.
- ^ a b c (EN) C.A. Szekely et al., NSAIDs for the chemoprevention of Alzheimer's disease, in Subcell Biochem, Subcellular Biochemistry, vol. 42, 2007, pp. 229–48, DOI:10.1007/1-4020-5688-5_11, ISBN 978-1-4020-5687-1, PMID 17612054.
- ^ (EN) J.M. Ringman et al., A Potential Role of the Curry Spice Curcumin in Alzheimer's Disease, in Curr Alzheimer Res, vol. 2, n. 2, aprile 2005, pp. 131–6, DOI:10.2174/1567205053585882, PMC 1702408, PMID 15974909.
- ^ (EN) B.B. Aggarwal e K.B. Harikumar, Potential Therapeutic Effects of Curcumin, the Anti-inflammatory Agent, Against Neurodegenerative, Cardiovascular, Pulmonary, Metabolic, Autoimmune and Neoplastic Diseases, in The International Journal of Biochemistry & Cell Biology, vol. 41, n. 1, gennaio 2009, pp. 40–59, DOI:10.1016/j.biocel.2008.06.010, PMC 2637808, PMID 18662800.
- ^ (EN) C. Farquhar et al., Long term hormone therapy for perimenopausal and postmenopausal women, in Cindy Farquhar (a cura di), Cochrane Database Syst Rev, n. 2, 15 aprile 2009, pp. CD004143, DOI:10.1002/14651858.CD004143.pub3, PMID 19370593.
- ^ (EN) E. Barrett-Connor et al., Endogenous and Exogenous Estrogen, Cognitive Function and Dementia in Postmenopausal Women: Evidence from Epidemiologic Studies and Clinical Trials, in Semin Reprod Med, vol. 27, n. 3, maggio 2009, pp. 275–82, DOI:10.1055/s-0029-1216280, PMC 2701737, PMID 19401958.
- ^ a b PMID 16917199
- ^ Most Popular E-mail Newsletter, in USA Today. URL consultato il 23 gennaio 2012 (archiviato dall'url originale il 20 marzo 2012).
- ^ (EN) M. Paradise et al., Systematic review of the effect of education on survival in Alzheimer's disease, in Int Psychogeriatr, vol. 21, n. 1, febbraio 2009, pp. 25–32, DOI:10.1017/S1041610208008053, PMID 19026089.
- ^ (EN) I. Shcherbatykh e D.O. Carpenter, The role of metals in the etiology of Alzheimer's disease, in Journal of Alzheimer's Disease, vol. 11, n. 2, maggio 2007, pp. 191–205, PMID 17522444.
- ^ (EN) V. Rondeau et al., Relation between aluminum concentrations in drinking water and Alzheimer's disease: an 8-year follow-up study, in American Journal of Epidemiology, vol. 152, n. 1, luglio 2000, pp. 59–66, DOI:10.1093/aje/152.1.59, PMC 2215380, PMID 10901330.
- ^ (EN) W.A. Kukull et al., Solvent exposure as a risk factor for Alzheimer's disease: a case-control study, in American Journal of Epidemiology, vol. 141, n. 11, giugno 1995, pp. 1059–71; discussion 1072–9, PMID 7771442.
- ^ (EN) M. Santibáñez, F. Bolumar e A.M. García, Occupational risk factors in Alzheimer's disease: a review assessing the quality of published epidemiological studies, in Occupational and Environmental Medicine, vol. 64, n. 11, 2007, pp. 723–732, DOI:10.1136/oem.2006.028209, PMC 2078415, PMID 17525096.
- ^ (EN) Seidler et al., Occupational exposure to low frequency magnetic fields and dementia: a case–control study, in Occupational and Environmental Medicine, vol. 64, n. 2, febbraio 2007, pp. 108–14, DOI:10.1136/oem.2005.024190, PMC 2078432, PMID 17043077.
- ^ (EN) V. Rondeau, A review of epidemiologic studies on aluminum and silica in relation to Alzheimer's disease and associated disorders, in Reviews on Environmental Health, vol. 17, n. 2, 2002, pp. 107–21, DOI:10.1515/REVEH.2002.17.2.107, PMID 12222737.
- ^ (EN) C.N. Martyn et al., Aluminum concentrations in drinking water and risk of Alzheimer's disease, in Epidemiology, vol. 8, n. 3, maggio 1997, pp. 281–6, DOI:10.1097/00001648-199705000-00009, PMID 911502.
- ^ Graves A.B. et al., Occupational exposures to solvents and aluminium and estimated risk of Alzheimer's disease, in Occupational and Environmental Medicine, vol. 55, n. 9, settembre 1998, pp. 627–33, DOI:10.1136/oem.55.9.627, PMC 1757634, PMID 9861186.
- ^ Scientific Committee on Emerging and Newly Identified Health Risks-SCENIHR, Health Effects of Exposure to EMF (PDF), Bruxelles, Directorate General for Health&Consumers; European Commission, 2009, pp. 4–5. URL consultato il 27 aprile 2010.
- ^ (EN) J.K. Cataldo et al., Cigarette smoking is a risk factor for Alzheimer's disease: An analysis controlling for tobacco industry affiliation, in Journal of Alzheimer's Disease, vol. 19, n. 2, 2010, pp. 465–80, DOI:10.3233/JAD-2010-1240, PMC 2906761, PMID 20110594.
- ^ Il digiuno protegge il cervello dall'Alzheimer, su ansa.it.
- ^ Cifra superiore, per comparazione, all'intero Prodotto Interno Lordo dell'Arabia Saudita o dell'Argentina Lista di stati per PIL (PPA)
- ^ a b (EN) Editoriale, How much is dementia care worth? (PDF), in The Lancet Neurology, vol. 9, n. 11, novembre 2010, p. 1037.
- ^ (EN) Xi Hsu, A portrait of dementia: the symptoms of dementia as a model for exploring complex and fluid subjectivity in portrait-painting, University of Wollongong, 2014, pp. 109-134.
- ^ (EN) Portraits from the Mind - The Works of William Utermohlen (1955 to 2000) (PDF), su neurohistoriasztuki.umk.pl, 2008. URL consultato il 28 maggio 2023 (archiviato dall'url originale il 19 agosto 2021).
- ^ (EN) Matt Grobar, ‘Memorable’ Director Bruno Collet Uses Stop-Motion To Tap Into Aging Painter’s Experience Of Dementia, su Deadline, 28 gennaio 2020. URL consultato il 29 maggio 2023.
Bibliografia[modifica | modifica wikitesto]
- Angelo Bianchetti e Marco Trabucchi, Alzheimer. Malato e familiari di fronte alla perdita del passato, Il Mulino, 2018, ISBN 978-8815275349.
- Matteo Borri, Storia della malattia di Alzheimer, Bologna, Il Mulino, 2012, ISBN 978-8815233653.
- (EN) Randall J. Bateman et al., Clinical and Biomarker Changes in Dominantly Inherited Alzheimer’s Disease, in New England Journal of Medicine, 2012, DOI:10.1056/NEJMoa1202753.
- (EN) Margret Lock, The Alzheimer Conundrum: Entanglements of Dementia and Aging, Princeton University Press, 2013, ISBN 978-0691168470.
- Susanna Bert Franceschi e Gian Ugo, Il buio nella mente, Diòspero Edizioni, 2015, ISBN 978-8898305292.
- Michela Farabella, Italo, con te partirò, Torino, Carello Edizioni, 2019, ISBN 978-8896864814.
- Simona Recanatini, Io sono l'Alzheimer senza paura, Gribaudo, 2017, ISBN 978-8858023006.
- Megan Canarius, Alzheimer e le altre malattie del cervello, Macro, 2018, ISBN 978-8893198219.
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikiquote contiene citazioni sulla malattia di Alzheimer
Wikiquote contiene citazioni sulla malattia di Alzheimer Wikiversità contiene risorse sulla malattia di Alzheimer
Wikiversità contiene risorse sulla malattia di Alzheimer Wikimedia Commons contiene immagini o altri file sulla malattia di Alzheimer
Wikimedia Commons contiene immagini o altri file sulla malattia di Alzheimer- Wikibooks - Diagnosi Alzheimer tramite intelligenza artificiale
Collegamenti esterni[modifica | modifica wikitesto]
- (EN) Alzheimer disease, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute, su epicentro.iss.it.
- Centro Nazionale Alzheimer – IRCCS/Istituto di Ricerca e Cura a Carattere Scientifico di Brescia, su irccs-fatebenefratelli.it. URL consultato il 2 gennaio 2017 (archiviato dall'url originale l'8 luglio 2016).
- Musicoterapia Alzheimer Parkinson Dementia -Italian/English language, su musicoterapia-anziani.eu.
- Approfondimento sulle problematiche sociali causate dalla malattia di Alzheimer, su assistentisociali.org.
- Relazione al Parlamento Europeo dell'on. Danilo Poggiolini approvata all'unanimità, su italz.it. URL consultato il 13 luglio 2010 (archiviato dall'url originale il 4 marzo 2016).
- Cause, sintomi e cure della malattia di Alzheimer, su saperesalute.it.
- Unità Valutativa Alzheimer, Centro Dino Ferrari, Ca' Granda Ospedale Maggiore Policlinico di Milano, su centrodinoferrari.com.
| Controllo di autorità | Thesaurus BNCF 27700 · LCCN (EN) sh85004080 · GND (DE) 4112510-1 · BNE (ES) XX531806 (data) · BNF (FR) cb11964909n (data) · J9U (EN, HE) 987007294871305171 · NDL (EN, JA) 00576638 |
|---|