Contraccezione
| Contraccezione | |
|---|---|
Intervento  Una confezione di pillole anticoncezionali | |
| Classificazione e risorse esterne | |
| MeSH | D003267 |
| eMedicine | 258507 |
Per contraccezione si intendono dei metodi o dei dispositivi utilizzati per prevenire il concepimento[1], tuttavia per estensione il termine è utilizzato anche come sinonimo di controllo delle nascite o controllo della fertilità, riferendosi a metodi usati per prevenire la gravidanza (o per impedire l'impianto dell'embrione dopo il concepimento).[2]
La progettazione e l'uso del controllo delle nascite prende il nome di pianificazione familiare.[3][4] Il sesso sicuro, come ad esempio l'uso di preservativi maschili o femminili, può anche aiutare a prevenire le malattie sessualmente trasmissibili.[5][6] Metodi di controllo delle nascite sono stati utilizzati fin dai tempi antichi, ma metodi efficaci e sicuri si sono resi disponibili solo nel XX secolo.[7] Alcune culture limitano volutamente il ricorso alla contraccezione, poiché la ritengono moralmente o politicamente inaccettabile.[8][9]
Storia
[modifica | modifica wikitesto]
L'egiziano Papiro Ebers del 1550 a.C. e il papiro Kahu del 1850 a.C., hanno in essi contenute le prime descrizioni documentate di metodi contraccettivi: l'uso del miele, foglie di acacia e polvere da inserire nella vagina per bloccare lo sperma,[10][11] alcuni disegni dell'antico Egitto mostrano anche l'uso del preservativo.[12] Il Libro della Genesi fa riferimento al coito interrotto come metodo per evitare la gravidanza, nel passo in cui Onan "versa il suo seme" (eiacula) sul terreno in modo da non diventare padre di un figlio con Tamar, la moglie del suo defunto fratello.[10]
Si ritiene che nell'antica Grecia il silfio sia stato utilizzato come metodo contraccettivo, grazie alla sua efficacia è stato raccolto fino a farlo estinguere[13]. Antonino Liberale, nelle sue Metamorfosi, racconta che il re Minosse fosse affetto da un misterioso morbo che lo portava a eiaculare serpenti, scorpioni e millepiedi; mentre le sue precedenti amanti erano tutte morte, sua moglie Pasifae era sopravvissuta perché immortale, in quanto figlia di Elio, ma i due non potevano avere figli. Procri disse allora a Minosse di eiaculare le immonde creature in una guaina fatta con la vescica di una capra, e poi, liberatosi da essi, di unirsi alla moglie: in questa maniera Minosse e Pasifae riuscirono a concepire i loro otto figli. Questo episodio viene interpretato come l'attestazione letteraria di un metodo di contraccezione adoperato nel mondo latino.
Nell'Europa medievale, ogni tentativo di impedire una gravidanza era ritenuto immorale dalla Chiesa cattolica.[10] Si ritiene che le donne del tempo utilizzassero una serie di misure per evitare la gravidanza, come il coito interrotto e l'inserimento di radice di giglio e rue nella vagina e, in aggiunta, ricorressero talvolta all'infanticidio dopo la nascita.[14]
Casanova (1725-1798) descrisse l'uso di un rivestimento in pelle di agnello per prevenire la gravidanza, tuttavia, la disponibilità effettiva di preservativi non si è avuta fino alla fine del XX secolo.[10] Nel 1909, Richard Richter sviluppò il primo dispositivo intrauterino che fu ulteriormente sviluppato e commercializzato in Germania da Ernst Gräfenberg alla fine del 1920.[15]
Nel 1916 Margaret Sanger aprì la prima clinica per il controllo delle nascite negli Stati Uniti, tuttavia ciò la portò a essere arrestata.[10] La Sanger fu però seguita nel 1921 da Marie Stopes che ne aprì una nel Regno Unito, la prima del paese.[10] Gregory Pincus e John Rock, con l'aiuto della Planned Parenthood Federation of America, svilupparono la prima pillola anticoncezionale nel 1950, resa disponibile al pubblico nel 1960.[16] L'aborto medico è diventato un'alternativa all'aborto chirurgico con la disponibilità di analoghi delle prostaglandine nel 1970 e di mifepristone nel 1980.[17]
Metodi
[modifica | modifica wikitesto]| Metodo | Utilizzo tipico | Utilizzo perfetto |
|---|---|---|
| Nessun metodo | 85% | 85% |
| Pillola combinata | 9% | 0.3% |
| Pillola solo progestinica | 13% | 1.1% |
| Sterilizzazione (femminile) | 0.5% | 0.5% |
| Sterilizzazione (maschile) | 0.15% | 0.10% |
| Preservativo (femminile) | 21% | 5% |
| Preservativo (maschile) | 18% | 2% |
| Spirale intrauterina con rame | 0.8% | 0.6% |
| Spirale intrauterina con ormoni | 0.2% | 0.2% |
| Cerotto contraccettivo | 9% | 0.3% |
| Anello vaginale | 9% | 0.3% |
| Medrossiprogesterone acetato | 6% | 0.2% |
| Impianto sottocutaneo | 0.05% | 0.05% |
| Diaframma e spermicida | 12% | 6% |
| Controllo della fertilità ("calendario") | 24% | 0.4–5% |
| Coito interrotto | 22% | 4% |
| Assenza di mestruazioni in allattamento | 0-7.5%[20] | <2%[21] |
I principali metodi di contraccezione possono essere i metodi di barriera, i metodi basati sugli ormoni, la spirale intrauterina (IUD), la sterilizzazione e l'adozione di particolari metodi comportamentali. Questi ultimi possono essere utilizzati prima o durante il rapporto sessuale, mentre i contraccettivi d'emergenza sono efficaci fino a un paio di giorni dopo il rapporto. Tuttavia alcuni dei più moderni contraccettivi d'emergenza possono arrivare fino a un massimo di cinque giorni. L'efficacia è generalmente espressa come la percentuale di donne che rimangono incinte con un dato metodo durante il primo anno di utilizzo[22] e, talvolta, come il tasso di fallimento; indice utilizzato per giudicare i metodi con elevata efficacia, come la chiusura delle tube.[23]
I metodi più efficaci sono quelli a lunga azione e che non richiedono assistenza da parte degli operatori sanitari.[24] La sterilizzazione chirurgica, gli impianti sottocutanei a rilascio ormonale e i dispositivi intrauterini, hanno tutti tassi di fallimento di meno dell'1%.[24] Le pillole ormonali contraccettive, i cerotti o gli anelli e il metodo dell'amenorrea dovuta alla lattazione (LAM), se usati rigorosamente, possono arrivare ad avere tassi di fallimento del primo anno (o per la LAM nei primi 6 mesi) inferiori all'1%.[24] Se invece di un uso rigoroso si ha un uso tipico, i tassi di fallimento risultano notevolmente superiori, tra il 3% e il 9%, a causa dell'errore nell'utilizzo.[24] Altri metodi come la consapevolezza della fertilità, i preservativi, i diaframmi e spermicidi, hanno tassi di fallimento maggiori anche se utilizzati perfettamente.[24]
Dopo la sospensione o la rimozione di molti metodi contraccettivi, inclusi i contraccettivi orali, lo IUD, gli impianti sottocutanei e o le iniezioni, il tasso di gravidanza durante l'anno successivo è lo stesso di chi non ha mai utilizzato un sistema di controllo delle nascite.[25]
Negli individui con specifiche patologie, alcune forme di contraccezione possono richiedere ulteriori esami medici.[26] Per le donne che godono di buona salute molti metodi non dovrebbero richiedere una visita medica, compresa la pillola anticoncezionale, i preservativi e i contraccettivi iniettabili o impiantabili.[27] In particolare, un esame pelvico, l'esame del seno o le analisi del sangue prima di iniziare l'assunzione della pillola anticoncezionale, non sembrano influenzare sulla salute della donna e quindi non sono ritenuti necessari.[28][29] Nel 2009, l'Organizzazione Mondiale della Sanità, ha pubblicato un dettagliato elenco di criteri di idoneità medica per ogni tipo di metodo contraccettivo.[26]
Metodi basati sugli ormoni
[modifica | modifica wikitesto]| Anticoncezionale | Gravidanze annue ogni 100 donne[30] | |
|---|---|---|
| uso corretto | nella realtà | |
| Impedisce la liberazione dei gameti | ||
| Pillola (estrogeni e progesterone) | 0,1 | 3 |
| Impedisce la fecondazione | ||
| Vasectomia | 0,1 | 0,15 |
| Minipillola o impianto progenistico | 0,5 | 3 |
| Legatura delle tube | 0,2 | 0,4 |
| Metodo ritmico | 1-9 | 20 |
| Coito interrotto | 4 | 18 |
| Profilattico | 2 | 12 |
| Diaframma con spermicida | 6 | 18 |
| Cappuccio cervicale con spermicida | 6 | 18 |
| Spermicida (da solo) | 3 | 21 |
| Impedisce l'impianto | ||
| Dispositivo intrauterino (IUD) | 1-2 | 3 |
I contraccettivi ormonali funzionano inibendo l'ovulazione e la fecondazione[31], ma anche implantazione[32][33][34]. Essi sono disponibili in una serie di forme diverse, tra cui pillole assunte per os, innesti sottocutanei, iniezioni, cerotti, IUD e anello vaginale. Sono attualmente disponibili solo per le donne. Ci sono due tipi di controllo delle nascite per via orale: la pillola contraccettiva orale combinata e la pillola solo progestinica.[35] Se assunte durante la gravidanza non aumentano il rischio di aborto spontaneo, né causano difetti nel nascituro.[29]
I contraccettivi ormonali combinati sono associati a un rischio leggermente aumentato di formazione di coaguli di sangue venoso e arterioso. Tuttavia, il rischio è inferiore a quello associato con la gravidanza.[36] Per via di questo rischio, tale metodo non è raccomandato nelle donne oltre i 35 anni di età che continuano a fumare.[37] L'effetto sul desiderio sessuale è vario, con aumento o diminuzione riscontrabile, ma non vi sono altri effetti.[38] I contraccettivi orali combinati riducono il rischio di carcinoma dell'ovaio e carcinoma endometriale ma non modificano il rischio di cancro al seno.[39][40] L'uso di queste pillole spesso riduce il sanguinamento mestruale e i dolorosi crampi associati.[29] Le basse dosi di estrogeni presenti nell'anello vaginale possono ridurre il rischio di tensione mammaria, nausea e mal di testa correlati ai prodotti con dosi di estrogeni più elevate.[39]
Solo le pillole progestiniche, le iniezioni e i dispositivi intrauterini non sono associati a un aumento del rischio di formazione di coaguli di sangue e possono essere usati da donne con precedenti casi di trombosi venosa.[36][41] Nelle donne con una storia clinica di coaguli di sangue arterioso, dovrebbe essere utilizzati metodi contraccettivi non ormonali o esclusivamente progestinici.[36] Le pillole progestiniche possono migliorare i sintomi mestruali e possono essere utilizzate durante l'allattamento in quanto non influenzano la produzione di latte. Un flusso mestruale irregolare può verificarsi solo con i metodi progestinici, con talvolta dei rari casi di amenorrea.[42] I progestinici, drospirenone e desogestrel minimizzano gli effetti collaterali androgeni ma aumentano il rischio di coaguli di sangue e non sono quindi di prima linea.[43] Il tipico tasso di fallimento del primo anno del progestinico iniettabile è variabile a seconda degli studi effettuati, con stime che vanno da meno dell'1%[43] a un massimo del 6%.[18]
Metodi barriera
[modifica | modifica wikitesto]
I contraccettivi barriera sono dispositivi che tentano di impedire la gravidanza evitando fisicamente che lo sperma entri nell'utero.[44] Essi includono i preservativi maschili, i preservativi femminili, i cappucci cervicali, i diaframmi e le spugne contraccettive con spermicida.[44]
A livello mondiale, i preservativi sono il metodo contraccettivo più utilizzato.[45] I profilattici maschili vengono indossati dall'uomo sul pene in erezione con lo scopo di bloccare meccanicamente gli spermatozoi prima che entrino nel corpo della partner.[46] I profilattici moderni sono più frequentemente realizzati in lattice, ma tuttavia alcuni sono fatti con altri materiali quali il poliuretano o l'intestino di agnello.[46] Sul mercato sono disponibili anche i preservativi femminili, il diaframma, spesso realizzati in nitrile, lattice o poliuretano.[47] I profilattici maschili hanno il vantaggio di essere poco costosi, facili da usare e con pochi effetti collaterali.[48] In Giappone, circa l'80% delle coppie che ricorre all'uso degli anticoncezionali utilizza il preservativo, mentre in Germania questo valore è di circa il 25%[12] e negli Stati Uniti del 18%.[49]
I preservativi maschili e il diaframma con spermicida hanno tassi di fallimento al primo anno simili, rispettivamente del 15% e del 16%.[18] Con un utilizzo perfetto, i preservativi maschili sono più efficaci, con un tasso di fallimento del primo anno del 2% contro il 6% del diaframma.[18] I preservativi hanno l'ulteriore vantaggio di aiutare a prevenire la diffusione di alcune malattie sessualmente trasmissibili come l'AIDS.[50]
Le spugne contraccettive combinano una barriera con uno spermicida.[24] Come i diaframmi, esse vengono inserite nella vagina prima del rapporto e devono essere posizionate sopra la cervice per essere efficaci.[24] I tassi tipici di fallimento durante il primo anno dipendono se una donna ha già partorito o meno, con il 24% nelle donne che hanno già avuto un figlio e il 12% nelle restanti.[24] La spugna può essere inserita fino a 24 ore prima del rapporto sessuale e deve essere lasciata in sede per almeno sei ore dopo la conclusione.[24] Con il loro utilizzo, si sono registrate reazioni allergiche[51] e effetti avversi più gravi, come la sindrome da shock tossico.[52]
Spirale intrauterina
[modifica | modifica wikitesto]
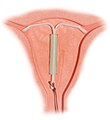
Le attuali spirali intrauterine (IUD) sono dispositivi a forma di T, di piccole dimensioni, contenenti rame o levonorgestrel e che vengono inserite all'interno dell'utero.[53] esso impedisce la fecondazione (contraccezione), oppure, laddove questa sia eventualmente avvenuta, ostacola secondariamente l'annidamento dell'embrione nell'utero.[54] Si tratta di una forma contraccettiva di lunga durata di azione e reversibile. I tassi di fallimento del primo anno con la spirale di rame sono di circa lo 0,8%, mentre la IUD con levonorgestrel ha un tasso di fallimento del primo anno dello 0,2%.[18] Tra i vari tipi di contraccettivi, insieme agli impianti sottocutanei, riscuotono il più grande tasso di soddisfazione fra le utilizzatrici.[55]
L'evidenza supporta l'efficacia e la sicurezza negli adolescenti[55] e nelle donne che non hanno mai avuto figli.[56] La IUD non influenza l'allattamento al seno e può essere inserita immediatamente dopo il parto.[57] Può essere anche utilizzata immediatamente dopo un aborto.[58] Una volta rimossa, anche dopo l'uso a lungo termine, la fertilità ritorna subito normale.[59] Mentre la IUD di rame può aumentare il sanguinamento mestruale e causare crampi più dolorosi[60], la IUD ormonale può ridurre il sanguinamento o interrompere del tutto le mestruazioni.[57] Altre possibili complicanze includono l'espulsione (2-5% di probabilità) e, raramente, la perforazione dell'utero (meno dello 0,7% di probabilità).[57][61] I crampi possono essere trattati tramite l'assunzione di FANS.[61]
A partire dal 2007, le IUD sono la forma più diffusa di controllo reversibile delle nascite, con più di 180 milioni di donne che ne fanno uso in tutto il mondo.[62][63] Un precedente modello dispositivo intrauterino (lo scudo Dalkon) è stato correlato con un aumento del rischio di malattia pelvica infiammatoria, tuttavia, ciò non si verifica negli attuali modelli.[64]
Sterilizzazione
[modifica | modifica wikitesto]La sterilizzazione chirurgica è realizzabile sia tramite la chiusura delle tube per le donne, sia nella vasectomia per gli uomini.[18] Non vi sono effetti collaterali significativi a lungo termine e la chiusura delle tube diminuisce anche il rischio di carcinoma dell'ovaio.[18] Le complicanze a breve termine appaiono venti volte meno probabili in una vasectomia rispetto a una chiusura delle tube.[18][65] Dopo una vasectomia vi può essere gonfiore e dolore allo scroto, che solitamente si risolve in una settimana o due.[66] Complicanze a seguito della chiusura delle tube si verificano nell'1%-2% delle procedure, con gravi episodi solitamente causati dalla anestesia.[67] Nessuno dei due metodi offre protezione dalle infezioni a trasmissione sessuale.[18]
La decisione di ricorrere alla sterilizzazione può portare a ripensamenti. Delle donne che hanno più di 30 anni e che hanno avuto una chiusura delle tube, circa il 5% rimpiange la sua decisione, rispetto al 20% di quelle sotto i 30 anni.[18] Al contrario, meno del 5% degli uomini rimpiange la vasectomia.[68]
Anche se la sterilizzazione è considerata una procedura permanente,[69] è possibile tentare una reversione ricollegando le tube di Falloppio o i vasi deferenti. Nelle donne il desiderio di tentare una reversione è spesso associata ad un cambiamento del proprio coniuge.[69] I tassi di successo di una gravidanza dopo inversione della chiusura delle tube sono tra il 31% e l'88% e si possono presentare alcune complicanze, tra cui un rischio aumentato di incorrere in una gravidanza ectopica.[69] Il numero di maschi che richiede l'inversione si attesta tra il 2% e il 6%.[70] Le probabilità di successo nell'avere un figlio sono tra il 38% e l'84%, con risultati migliori se l'inversione avviene in un breve periodo di tempo da quando è stata effettuata la vasectomia.[69] L'estrazione testicolare dello sperma, seguita dalla fecondazione in vitro, può anche essere un'opzione per i maschi che si sono sottoposti alla chiusura dei dotti deferenti.[71]
Metodi comportamentali
[modifica | modifica wikitesto]Metodi comportamentali contraccettivi sono ad esempio il metodo Ogino-Knaus o sistemi per evitare l'introduzione degli spermatozoi nell'apparato riproduttivo femminile, sia quando un uovo può essere presente sia in qualsiasi momento.[72] Se usati perfettamente, il tasso di fallimento del primo anno è ritenuto essere intorno al 3,4%, se usati non correttamente questo valore può avvicinarsi all'85%.[73]
Riconoscimento della fertilità
[modifica | modifica wikitesto]I metodi di riconoscimento della fertilità prevedono la determinazione dei giorni più fertili del ciclo mestruale evitando, quindi, di avere rapporti sessuali non protetti in quel periodo.[72] Tali metodi includono il monitoraggio della temperatura corporea basale, del muco cervicale o dell'esatto giorno del ciclo.[72] Tipicamente presentano un tasso di fallimento al primo anno tra il 12% e il 25%. Se si ha un utilizzo perfetto del metodo, questi valori scendono a circa l'1%-9%.[18] I dati su cui si basano queste stime, tuttavia, sono scarsi.[72] A livello globale, tali metodiche, sono utilizzate da circa il 3,6% delle coppie.[72]
Il metodo sintotermico si basa sia sull'osservazione combinata del muco cervicale sia della temperatura basale al risveglio. Sono stati riportati tassi di gravidanza tra l'1% e il 20% per gli utenti tipici di questo metodo.[74][75]
Coito interrotto
[modifica | modifica wikitesto]Il coito interrotto (in latino coitus interruptus, detto anche onanismo) è una pratica contraccettiva, che consiste nella tempestiva estrazione del pene eretto dalla vagina prima dell'eiaculazione, nel tentativo di evitare il contatto diretto dello sperma con quest'ultima.[76] Il rischio principale di questo metodo è dato dalla difficoltà da parte dell'uomo di estrarre il pene correttamente e tempestivamente.[76] Al primo anno, i tassi di fallimento variano dal 4% con l'uso perfetto, al 22% con l'utilizzo tipico.[18] Alcuni medici specialisti non lo considerano un vero sistema contraccettivo.[24]
Vi sono poche prove per quanto riguarda il contenuto di sperma nel liquido pre-eiaculatorio.[77] Anche se la ricerca sperimentale non ha dimostrato la presenza di spermatozoi[77], uno studio li ha rilevati in 10 tra 27 volontari.[78] Il coito interrotto viene utilizzato come metodo contraccettivo in circa il 3% delle coppie.[79]
Astinenza
[modifica | modifica wikitesto]Se per molti gruppi l'astinenza sessuale è intesa come l'astensione da ogni attività sessuale, nel contesto del controllo delle nascite il termine di solito prende il significato di evitare esclusivamente i rapporti vaginali.[80][81] Praticare l'astinenza è efficace al 100% nel prevenire la gravidanza. Tuttavia, non tutti coloro che intendono praticarla si astengono da ogni attività sessuale e in molte popolazioni vi è un rischio significativo di gravidanza di rapporti sessuali non consensuali.[82][83]
Un'educazione sessuale improntata alla sola astinenza non riduce le gravidanze adolescenziali.[6][84] I tassi di gravidanze tra gli under 18 sono più alti negli studenti che hanno ricevuto questo tipo di educazione rispetto a quelli che hanno potuto avere una più completa istruzione sui metodi contraccettivi.[84][85] Alcune autorità raccomandano che coloro che usano l'astinenza come metodo primario, possano disporre anche di altri contraccettivi (quali preservativi o pillole contraccettive di emergenza).[86]
Rapporti sessuali deliberatamente non penetrativi, rapporti non vaginali o il solo sesso orale sono a volte considerati dei metodi per evitare la gravidanza.[87] Anche se ciò è in gran parte vero, la gravidanza può ancora verificarsi con il sesso intercrurale e altre pratiche in cui il pene si trova vicino alla vagina (ad esempio per sfregamento genitale o quando il pene esce dopo un rapporto anale) in cui lo sperma può spostarsi lungo i fluidi lubrificanti all'interno di essa.[88][89]
Amenorrea da allattamento
[modifica | modifica wikitesto]
Il metodo contraccettivo basato sull'amenorrea da allattamento implica l'uso della naturale infertilità post-partum di una donna e che può essere prorogata tramite l'allattamento al seno.[90] Ciò di solito implica l'assenza del ciclo (amenorrea), l'esclusivo allattamento al seno e un periodo non superiore ai 6 mesi dalla gravidanza.[21]
L'Organizzazione Mondiale della Sanità afferma che, se l'allattamento al seno è l'unica fonte di nutrimento del neonato, il tasso di fallimento sarà del 2% nei sei mesi successivi al parto.[91] Gli studi hanno trovato tassi di fallimento tra lo 0% e il 7,5%.[92] Tali valori aumentano al 4-7% ad un anno e del 13% a due anni[93] se si ricorre all'alimentazione artificiale, all'uso di un ciuccio e ad alimenti solidi.[94] Nelle donne che allattano esclusivamente al seno, circa il 10% inizia ad avere il ciclo prima dei tre mesi e il 20% prima dei sei mesi dal giorno del parto.[93] In quelle che non allattano, la fertilità può ritornare fin da quattro settimane dopo.[93]
Contraccezione di emergenza
[modifica | modifica wikitesto]I metodi contraccettivi di emergenza sono farmaci (a volte erroneamente indicati come "pillola del giorno dopo")[95] o dispositivi utilizzabili a seguito di un rapporto sessuale non protetto, al fine di tentare di prevenire la gravidanza.[96] Essi operano principalmente prevenendo l'ovulazione o la fecondazione.[18] ma anche implantazione[97][98] è la disponibilità di una serie di opzioni diverse, tra cui la pillola anticoncezionale ad alto dosaggio, il levonorgestrel, il mifepristone, l'ulipristal acetato e la IUD.[99] La pillola levonorgestrel, se usata entro 3 giorni, diminuisce la probabilità di gravidanza dopo un singolo rapporto sessuale non protetto o la rottura del preservativo di circa il 70% (con un conseguente tasso di gravidanza del 2,2%).[96] L'ulipristal, se usato entro 5 giorni, diminuisce la probabilità di gravidanza di circa l'85% (tasso di gravidanza 1,4%) risultando leggermente più efficace del levonorgestrel.[96][99][100] Anche il mifepristone è più efficace del levonorgestrel, mentre l'inserimento di una IUD di rame è il metodo con maggior probabilità di evitare la gravidanza.[7][101] La IUD può essere inserita fino 5 giorni dopo il rapporto sessuale e prevenire circa il 99% delle gravidanze dopo un rapporto sessuale non protetto (il tasso di gravidanza è tra lo 0,1% e lo 0,2%).[18] Questo dato la rende la forma più efficace di contraccezione d'emergenza.[102]
Fornire pillole contraccettive di emergenza in anticipo non influenza i tassi di infezione da malattie a trasmissione sessuale, l'uso del preservativo, i tassi di gravidanza globali o l'assunzione di comportamenti sessuali a rischio.[103][104] Tutti i metodi hanno effetti collaterali minimi.[99]
Doppia protezione
[modifica | modifica wikitesto]Per doppia protezione si intende il ricorso a due metodologie che impediscano sia il contagio di malattie sessualmente trasmissibili, sia la gravidanza.[105] Questo si ottiene con i preservativi, utilizzati da soli o insieme ad un altro metodo contraccettivo o evitando rapporti penetrativi.[106][107] In caso di forte preoccupazione per una gravidanza è, allo stesso tempo, una scelta ragionevole.[106] L'utilizzo di due metodi contraccettivi in contemporanea è raccomandato anche a chi assume il farmaco anti acne isotretinoina a causa dell'alto rischio di difetti per il nascituro se viene assunto durante la gravidanza.[108]
-
Un preservativo maschile in latex srotolato
-
Un diaframma vaginale-cervicale, in questo caso paragonato alle dimensioni di una moneta da un quarto di dollaro
-
Una spugna contraccettiva inserita nel suo contenitore aperto
-
Tre varietà di pillola anticoncezionale in confezioni che ricordano il calendario
-
Un cerotto contraccettivo transdermico
-
Una spirale intrauterina (IUD) con ormoni inserita nell'utero
-
Pillola del giorno dopo, attualmente sono disponibili dosi in un'unica pillola
-
Un metodo per stimare la fertilità basato sul calcolo dei giorni a partire dalla mestruazione
Effetti
[modifica | modifica wikitesto]Effetti sulla salute
[modifica | modifica wikitesto]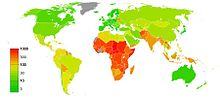
Si stima che l'uso dei contraccettivi nei paesi in via di sviluppo abbia permesso la diminuzione del numero di casi di mortalità materna del 40%, cifra che può essere traducibile in circa 270 000 decessi evitati nel 2008, e potrebbe prevenire il 70% delle morti se l'intera domanda di controllo delle nascite fosse soddisfatta.[110][111] Questi benefici si ottengono per via della riduzione del numero di gravidanze non desiderate alle quali segue un aborto effettuato con metodi non sicuri e prevenendo le gravidanze nelle donne che presentano alti rischi nell'affrontarla.[110]
La possibilità di ricorrere a un controllo delle nascite, migliora anche la sopravvivenza dei bambini nel mondo in via di sviluppo attraverso l'allungamento del tempo tra le gravidanze.[110] In questa popolazione vi si riscontrano i peggiori risultati quando una donna rimane incinta entro diciotto mesi dopo un precedente parto.[110][112] Ritardare un'altra gravidanza dopo un aborto spontaneo però non sembra alterare il rischio e alle donne si consiglia, in questa situazione, di tentare una gravidanza ogni volta che si sentono pronte.[112]
Le gravidanze nelle adolescenti, soprattutto in quelle più giovani, sono a maggior rischio di esiti avversi, tra cui la nascita prematura, un basso peso alla nascita e la morte del bambino.[113] Negli Stati Uniti, l'82% delle gravidanze di ragazze tra i 15 e i 19 anni sono non pianificate.[61] Una educazione sessuale completa e l'accesso ai metodi contraccettivi sono efficaci nel ridurre i tassi di gravidanza in questa fascia di età.[114]
È importante tuttavia tener conto anche degli effetti collaterali delle pratiche contraccettive. In particolare, i metodi ormonali possono comportare depressione anche grave, tendente a comportamenti suicidari e al suicidio[115]. Per questa ragione, l'Agenzia italiana del farmaco invita le donne che assumono ormoni contraccettivi a segnalare al proprio medico senza indugio qualsiasi sintomo al riguardo[115].
Effetti sull'economia
[modifica | modifica wikitesto]
7–8 Bambini
6–7 Bambini
5–6 Bambini
4–5 Bambini
3–4 Bambini
2–3 Bambini
1–2 Bambini
0–1 Bambini
Nel mondo in via di sviluppo l'adozione del controllo delle nascite migliora la crescita economica. Questo perché essendoci un minor numero di figli a carico, più donne possono partecipare alla forza lavoro.[116] I guadagni delle donne, le loro attività, il loro indice di massa corporea e la scolarizzazione dei loro figli migliorerà con un maggiore accesso al metodi contraccettivi.[116] La pianificazione familiare attraverso l'uso della moderna contraccezione, è uno degli interventi sanitari più efficaci.[117] Le Nazioni Unite stimano che per ogni dollaro speso vengano risparmiati dai 2 ai 6 dollari.[118] Questi risparmi sono legati alla prevenzione delle gravidanze non pianificate e alla riduzione della diffusione delle malattie a trasmissione sessuale.[117] Anche se tutti i metodi si sono rivelati economicamente vantaggiosi, l'utilizzo dello IUD di rame ha portato ai maggiori risparmi.[117]
Negli Stati Uniti, al 2012, il costo medico totale per una gravidanza, parto e cura di un neonato è in media di 21 000 dollari per un parto vaginale e 31 000 dollari per un parto cesareo.[119] Nella maggior parte degli altri paesi il costo è meno della metà.[119] Per un bambino nato nel 2011, una famiglia media statunitense spenderà 235 000 dollari in 17 anni per farlo crescere.[120]
Prevalenza
[modifica | modifica wikitesto]
6%
12%
18%
24%
30%
36%
42%
48%
54%
60%
66%
72%
78%
84%
86%
Nessun dato
A livello globale, a partire dal 2009, circa il 60% di coloro che sono sposati e in grado di avere i bambini utilizzano metodi contraccettivi.[63] La frequenza di utilizzo dei diversi metodi varia ampiamente tra paese e paese.[63] I metodi più comuni nel mondo sviluppato sono il preservativo e il contraccettivo orale, in Africa è il contraccettivo orale e in America Latina e in Asia è più frequente la sterilizzazione.[63] Nel mondo in via di sviluppo in generale, il 35% dei controllo delle nascite avviene tramite sterilizzazione femminile, il 30% grazie allo IUD, il 12% per via di contraccettivi orali, l'11% attraverso i preservativi e il 4% con la sterilizzazione maschile.[63]
Sebbene sia meno utilizzato nei paesi sviluppati rispetto a quelli in via di sviluppo, il numero di donne che usano lo IUD, al 2007, superava i 180 milioni.[62] Evitare i rapporti sessuali quando si è in periodo fertile è un modo utilizzato da circa il 3,6 % delle donne con una frequenza più elevata, circa il 20%, nelle zone del Sud America.[62][121] Nel 2005, il 12% delle coppie utilizzava una forma maschile di contaccezione (preservativi o vasectomia) con tassi più elevati registrati nel mondo sviluppato.[122] L'utilizzo dei contraccettivi maschili è diminuito tra il 1985 e il 2009.[63] L'uso dei contraccettivi tra le donne dell'Africa sub-sahariana è passato da circa il 5% del 1991 a circa il 30% del 2006.[123]
Nel 2012, il 57% delle donne in età fertile volevano evitare una gravidanza (867 su 1 520 milioni).[124] Circa 222 milioni di donne, tuttavia, non erano in grado di accedere ai metodi contraccettivi, delle quali 53 milioni vivevano nell'Africa sub-sahariana e 97 milioni in Asia.[124] Ciò si traduce in 54 milioni di gravidanze non desiderate e quasi 80 000 decessi materni all'anno.[63] La difficoltà di accesso per molte donne è dovuto, in parte, a limitazioni imposte per motivi religiosi o politica dai paesi di appartenenza,[18], mentre un altro fattore decisivo è la povertà.[125] A causa di leggi restrittive sull'aborto vigenti nei paesi dell'Africa sub-sahariana, molte donne si rivolgono a abortisti privi di licenza. Ciò comporta il realizzarsi di circa il 2-4% di aborti non sicuri all'anno.[125]
Società e cultura
[modifica | modifica wikitesto]Nelle adolescenti, le gravidanze sono a maggior rischio di esiti negativi. L'educazione sessuale e l'accesso ai metodi contraccettivi, diminuisce il tasso di gravidanze indesiderate in questa fascia di età.[113][126] Dopo la nascita di un bambino, una donna che non allatta esclusivamente al seno, può rimanere di nuovo incinta già da quattro a sei settimane dopo la gravidanza. Alcuni metodi contraccettivi possono essere iniziati immediatamente dopo la nascita, mentre altri richiedono un ritardo fino a sei mesi. Alle donne che hanno raggiunto la menopausa si consiglia, tuttavia, di proseguire con la contraccezione per un anno dopo l'ultimo ciclo mestruale.[127]
Circa 222 milioni di donne che vogliono evitare la gravidanza nei paesi in via di sviluppo non utilizza un moderno metodo di controllo delle nascite.[128][129] L'uso di contraccettivi dei paesi in via di sviluppo ha diminuito il numero di morti materne del 40% (circa 270 000 decessi evitati nel 2008) e potrebbe arrivare al 70% se l'intera domanda di controllo delle nascite fosse soddisfatta.[110][112] Con l'allungamento del tempo tra le gravidanze, il controllo delle nascite può migliorare gli esiti del parto nelle donne adulte e la sopravvivenza dei loro bambini.[116] La possibilità di ricorrere alla contraccezione migliora le condizioni economiche di una società, in quanto le famiglie hanno un minor numero di figli a carico, più donne possono partecipare come forza lavoro e vi è un minor consumo di risorse.[110]
In alcuni popoli di cacciatori come ad esempio presso i Pigmei esiste la regola di non procreare più spesso di quattro anni per cui si osserva un'astinenza di tre anni dopo ogni nascita.
Posizioni giuridiche
[modifica | modifica wikitesto]I vari accordi inerenti ai diritti umani chiedono alla maggior parte dei governi di fornire metodi per la pianificazione familiare e servizi di informazione sulla contraccezione. Questi includono l'esigenza di creare un piano nazionale per i servizi di pianificazione familiare, di eliminare le leggi che limitano l'accesso ai metodi contraccettivi e assicurare la disponibilità di una grande varietà di essi tra cui quelli di emergenza. Si chiede inoltre una specifica preparazione per gli operatori sanitari. Se i governi non riescono a garantire questi aspetti, ciò può metterli nella condizione di aver violato obblighi derivanti da trattati internazionali vincolanti.[130]
Le Nazioni Unite hanno lanciato, nel 2010, il programma Every Woman Every Child per valutare i progressi verso il soddisfacimento dei bisogni contraccettivi femminili. L'iniziativa ha fissato l'obiettivo di aumentare il numero di utenti del moderno controllo delle nascite a 120 milioni di donne in 69 paesi più poveri del mondo entro il 2020. Inoltre, vogliono sradicare la discriminazione contro le ragazze e le giovani donne che cercano contraccettivi.[131][132]
Dottrine religiose
[modifica | modifica wikitesto]Le opinioni delle religioni riguardo l'etica del controllo delle nascite variano ampiamente.[133] La Chiesa Cattolica Romana riconosce in alcuni casi la legittimità della pianificazione familiare mediante i cosiddetti metodi contraccettivi naturali[134], anche se una parte del mondo cattolico, compresi alcuni teologi[135] come Vito Mancuso, accettano i moderni metodi di contraccezione.[136][137][138] Tra i protestanti vi è una vasta gamma di punti di vista che vanno da sostenere tutti i metodi di controllo a rifiutarli in toto.[139] Agli indù è consentito utilizzare sia i contraccettivi naturali sia quelli artificiali. Una visione comune nella pratica buddista è che la prevenzione del concepimento sia accettabile, pur negando qualsiasi intervento dopo che esso sia avvenuto.[140]
Nell'Islam, i contraccettivi sono consentiti se non minacciano la salute, anche se il loro uso è sconsigliato da alcuni.[141] Il Corano contiene dichiarazioni incoraggianti nell'avere figli nell'ambito di una famiglia matrimoniale, e inoltre afferma che:
«2. Restituite agli orfani i beni loro e non scambiate il buono con il cattivo, né confondete i loro beni coi vostri, questo è veramente un peccato grande.
3. E se temete di essere ingiusti nei confronti degli orfani, allora sposate due o tre o quattro tra le donne che vi piacciono; ma se temete di essere ingiusti, allora sia una sola o le ancelle che le vostre destre possiedono, ciò è più atto ad evitare di essere ingiusti.
4. E date alle vostre spose la loro dote. Se graziosamente ve ne cedono una parte, godetevela pure e che vi sia propizia.»
Il verso "ciò è più atto ad evitare di essere ingiusti" è inteso a favore della scelta monogamica per il desiderio di giustizia ed imparzialità nei confronti delle mogli[142], e degli orfani, ovvero per evitare un carico famigliare non sostenibile, interpretazione che legittimerebbe una qualche forma di controllo famigliare delle nascite.
Secondo l'esegeta Al-Ghazali, le tecniche contraccettive sarebbero morali e lecite in tre casi codificati, vale a dire quando a seguito della gravidanza e/o del parto:
- rischio per la salute della madre;
- rischio/compromissione del suo aspetto estetico;
- rischio per l'equilibrio economico e sociale della famiglia, e pregiudizio degli interessi dei coniugi e dei figli già esistenti[142].
Si ritiene che il profeta Maometto abbia detto di "sposarsi e procreare"[143], analogo al biblico "andate e moltiplicatevi" (Gn 19:30-38[144]).
La giornata mondiale della contraccezione
[modifica | modifica wikitesto]Il 26 settembre è la giornata mondiale della contraccezione, dedicata alla sensibilizzazione e al miglioramento delle conoscenze sulla salute sessuale e riproduttiva, con una visione di "un mondo in cui ogni gravidanza sia desiderata".[145] L'iniziativa è supportata da alcuni governi e dalle ONG internazionali, tra cui Asian Pacific Council on Contraception, Centro Latinamericano Salud y Mujer, Società Europea di Contraccezione e Salute Riproduttiva, Fondazione Tedesca per la Popolazione Mondiale, Federazione Internazionale di Ginecologia Pediatrica e Adolescenziale, Planned Parenthood, Marie Stopes International, Population Services International, Population Council, l'Agenzia statunitense per lo Sviluppo Internazionale (USAID) e Women Deliver.[145]
Fraintendimenti
[modifica | modifica wikitesto]Vi sono un certo numero di idee comuni sbagliate per quanto riguarda i rapporti sessuali e la gravidanza.[146] Il ricorso a irrigazioni dopo il rapporto sessuale non è una forma efficace di controllo delle nascite.[147] Inoltre, tale pratica è correlata a un certo numero di problemi di salute e quindi non è raccomandata.[148] Le donne possono rimanere incinte la prima volta che hanno rapporti sessuali[149] e in qualsiasi posizione sessuale.[150] È possibile, anche se non molto probabile, che una donna possa rimanere incinta durante le mestruazioni.[151]
Stato della ricerca
[modifica | modifica wikitesto]Contraccezione femminile
[modifica | modifica wikitesto]Si ritiene che siano necessari miglioramenti sui metodi anticoncezionali femminili esistenti. Circa la metà delle donne che rimangono incinte senza volerlo utilizzano un sistema contraccettivo.[24] Dal 2013 sono in fase di studio una serie di miglioramenti dei metodi contraccettivi esistenti, tra cui un'evoluzione del preservativo femminile, un migliore diaframma, un cerotto contenente solo progestinico e un anello vaginale contenente progesterone a lunga azione.[152] Quest'ultimo sembra poter essere efficace per tre o quattro mesi ed è attualmente disponibile in alcune aree del mondo.[152]
C'è un certo numero di metodi in fase di studio per eseguire la sterilizzazione attraverso la cervice. Uno riguarda l'inserimento in utero della quinacrina che comporta il verificarsi di cicatrici e infertilità. Se la procedura risulta essere poco costosa e non richiede abilità chirurgiche, vi sono preoccupazioni per quanto riguarda i possibili effetti collaterali a lungo termine.[153] Un'altra sostanza, il polidocanolo, che funziona allo stesso modo è oggetto di studio.[152] Un dispositivo chiamato Essure, che si espande quando è immesso nelle tube di Falloppio bloccandole, è stato approvato negli Stati Uniti nel 2002.[153]
Contraccezione maschile
[modifica | modifica wikitesto]I metodi contraccettivi maschili includono il preservativo, la vasectomia e il coito interrotto (quest'ultimo però non è considerato un vero e proprio metodo contraccettivo e non protegge dalle malattie sessualmente trasmissibili).[154] Tra il 25% e il 75% dei maschi sessualmente attivi userebbe un metodo ormonale se fosse disponibile.[122][154][155] Ci sono numerosi studi a proposito e uno dei più promettenti riguarda un gel di nestorone e testosterone. Questo viene applicato sulla pelle ed è in grado di sopprimere la concentrazione di gonadotropine portandole ad un livello associabile ad un effetto contraccettivo.[155] Questo farmaco si è confermato essere sicuro e ben tollerato, e circa l'80% dei soggetti lo userebbero come metodo di contraccezione se disponibile.
Un metodo chirurgico reversibile sotto inchiesta è l'inibizione reversibile di sperma sotto controllo (RISUG) che consiste nell'iniettare un gel polimerico, la stirene-anidride maleica in dimetilsolfossido, nei vasi deferenti. Una iniezione di bicarbonato di sodio elimina la sostanza e ripristina la fertilità. Una combinazione di un androgeno e un progestinico sembra essere promettente, così come i modulatori selettivi del recettore degli androgeni.[122] L'esecuzione di una ecografia e metodi per riscaldare i testicoli sono stati sottoposti a studi preliminari.[156]
Negli animali
[modifica | modifica wikitesto]La sterilizzazione, che comporta la rimozione di alcuni degli organi riproduttivi, spesso viene effettuata come metodo di controllo delle nascite negli animali domestici. Molti rifugi per animali richiedono queste procedure come parte degli accordi per l'adozione.[157] Negli animali di grandi dimensioni la chirurgia è conosciuta come "castrazione".[158] Il controllo delle nascite viene anche considerato come alternativa alla caccia come un mezzo per controllare la sovrappopolazione degli animali selvatici.[159] Vaccini contraccettivi sono stati trovati per essere efficaci in un certo numero di differenti popolazioni animali.[160][161]
Note
[modifica | modifica wikitesto]- ^ Definizione di contraccezione, su treccani.it.
- ^ Definition of Birth control, su MedicineNet. URL consultato il 9 agosto 2012 (archiviato dall'url originale il 6 agosto 2012).
- ^ Oxford English Dictionary, Oxford University Press, June 2012 (online).
- ^ World Health Organization (WHO), Family planning, su Health topics, World Health Organization (WHO).
- ^ L. A. Taliaferro, R. Sieving, S. S. Brady e L. H. Bearinger, We have the evidence to enhance adolescent sexual and reproductive health--do we have the will?, in Adolescent medicine: state of the art reviews, vol. 22, n. 3, 2011, pp. 521–543, xii, PMID 22423463.
- ^ a b H. B. Chin, T. A. Sipe, R. Elder, S. L. Mercer, S. K. Chattopadhyay, V. Jacob, H. R. Wethington, D. Kirby e D. B. Elliston, The Effectiveness of Group-Based Comprehensive Risk-Reduction and Abstinence Education Interventions to Prevent or Reduce the Risk of Adolescent Pregnancy, Human Immunodeficiency Virus, and Sexually Transmitted Infections, in American Journal of Preventive Medicine, vol. 42, n. 3, 2012, pp. 272-294, DOI:10.1016/j.amepre.2011.11.006, PMID 22341164. URL consultato il 1º ottobre 2013 (archiviato dall'url originale il 2 gennaio 2020).
- ^ a b S.J. Hanson e Anne E. Burke, Fertility control: contraception, sterilization, and abortion, in K. Joseph Hurt, Matthew W. Guile, Jessica L. Bienstock, Harold E. Fox e Edward E. Wallach (a cura di), The Johns Hopkins manual of gynecology and obstetrics, 4th, Philadelphia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 21 dicembre 2010, pp. 382-395, ISBN 978-1-60547-433-5.
- ^ DiCenso A, Guyatt G, Willan A, Griffith L, Interventions to reduce unintended pregnancies among adolescents: systematic review of randomised controlled trials, in BMJ, vol. 324, n. 7351, giugno 2002, p. 1426, PMC 115855, PMID 12065267.
- ^ K. Duffy, D. A. Lynch e J. Santinelli, Government Support for Abstinence-Only-Until-Marriage Education, in Clinical Pharmacology & Therapeutics, vol. 84, n. 6, 2008, pp. 746-748, DOI:10.1038/clpt.2008.188, PMID 18923389.
- ^ a b c d e f Amy Cuomo, Birth control, in Andrea O'Reilly (a cura di), Encyclopedia of motherhood, Thousand Oaks, Calif., Sage Publications, 2010, pp. 121–126, ISBN 978-1-4129-6846-1.
- ^ Richard G. Lipsey, Kenneth Carlaw e Clifford Bekar, Historical Record on the Control of Family Size, in Economic Transformations: General Purpose Technologies and Long-Term Economic Growth, Oxford University Press, 2005, pp. 335–40, ISBN 978-0-19-928564-8.
- ^ a b Nieschlag, Eberhard, Andrology Male Reproductive Health and Dysfunction, 3rd ed., [S.l.], Springer-Verlag Berlin Heidelberg, 2010, p. 563, ISBN 978-3-540-78355-8.
- ^ unspecified, Herbal contraceptives and abortifacients, in Vern L. Bullough (a cura di), Encyclopedia of birth control, Santa Barbara, Calif., ABC-CLIO, 2001, pp. 125-128, ISBN 978-1-57607-181-6.
- ^ Lianne McTavish, Contraception and birth control, in Diana Robin (a cura di), Encyclopedia of women in the Renaissance: Italy, France, and England, Santa Barbara, Calif., ABC-CLIO, 2007, pp. 91–92, ISBN 978-1-85109-772-2.
- ^ Marc A. Fritz e Leon Speroff, Intrauterine contraception, in Clinical gynecologic endocrinology and infertility, 8th, Philadelphia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 2011, pp. 1095-1098, ISBN 978-0-7817-7968-5.
- ^ Dudley Poston, Population and Society: An Introduction to Demography, Cambridge University Press, 2010, p. 98, ISBN 978-1-139-48938-6.
- ^ Regina Kulier, Nathalie Kapp, A. Metin Gülmezoglu, G. Justus Hofmeyr, Linan Cheng e Aldo Campana, Medical methods for first trimester abortion, in Cochrane Database of Systematic Reviews, n. 11, 9 novembre 2011, p. CD002855, DOI:10.1002/14651858.CD002855.pub4, PMID 22071804.
- ^ a b c d e f g h i j k l m n o James Trussell, Contraceptive failure in the United States, in Contraception, vol. 83, n. 5, maggio 2011, pp. 397-404, DOI:10.1016/j.contraception.2011.01.021, PMC 3638209, PMID 21477680.
James Trussell, Contraceptive efficacy, in Robert A. Hatcher, James Trussell, Anita L. Nelson, Willard Jr. Cates, Deborah Kowal e Michael S. (eds.) Policar (a cura di), Contraceptive technology, 20th revised, New York, Ardent Media, 1º novembre 2011, pp. 779-863, ISBN 978-1-59708-004-0, ISSN 0091-9721, OCLC 781956734. - ^ Division of Reproductive Health, National Center for Chronic Disease Prevention and Health Promotion, Centers for Disease Control and Prevention (CDC), U.S. Selected practice recommendations for contraceptive use, 2013: adapted from the World Health Organization Selected practice recommendations for contraceptive use, 2nd edition, in MMWR Recommendations and Reports, vol. 62, n. 5, 21 giugno 2013, pp. 1-60, PMID 23784109.
- ^ C Van der Wijden, Kleijnen, J; Van den Berk, T, Lactational amenorrhea for family planning., in Cochrane database of systematic reviews (Online), n. 4, 2003, pp. CD001329, PMID 14583931.
- ^ a b CE Blenning, Paladine, H, An approach to the postpartum office visit., in American family physician, vol. 72, n. 12, 15 dicembre 2005, pp. 2491-6, PMID 16370405.
- ^ Gordon Edlin, Eric Golanty, Kelli McCormack Brown, Essentials for health and wellness, 2nd ed., Sudbury, Mass., Jones and Bartlett, 2000, p. 161, ISBN 978-0-7637-0909-9.
- ^ edited by D. Keith Edmonds, Dewhurst's textbook of obstetrics & gynaecology, 8th ed., Chichester, West Sussex, Wiley-Blackwell, 2012, p. 508, ISBN 978-0-470-65457-6.
- ^ a b c d e f g h i j k F. Gary Cunningham e Gretchen S. Stuart, Contraception and sterilization, in Barbara Hoffman, John O. Schorge, Joseph I. Schaffer, Lisa M. Halvorson, Karen D. Bradshaw e F. Gary Cunningham (a cura di), Williams gynecology, 2nd, New York, McGraw-Hill Medical, 12 aprile 2012, pp. 132-169, ISBN 978-0-07-171672-7.
- ^ D Mansour, Gemzell-Danielsson, K; Inki, P; Jensen, JT, Fertility after discontinuation of contraception: a comprehensive review of the literature, in Contraception, vol. 84, n. 5, 2011 Nov, pp. 465-77, DOI:10.1016/j.contraception.2011.04.002, PMID 22018120.
- ^ a b World Health Organization, Medical eligibility criteria for contraceptive use (PDF), 4th ed., Geneva, Reproductive Health and Research, World Health Organization, 2009, pp. 1-10, ISBN 978-92-4-156388-8.
- ^ Department of Reproductive Health and Research, Family and Community, Selected practice recommendations for contraceptive use. (PDF), 2 ed., Geneva, World Health Organization, 2004, p. Chapter 31, ISBN 92-4-156284-6.
- ^ NK Tepper, Curtis, KM; Steenland, MW; Marchbanks, PA, Physical examination prior to initiating hormonal contraception: a systematic review., in Contraception, vol. 87, n. 5, 2013 maggio, pp. 650-4, PMID 23121820.
- ^ a b c World Health Organization Department of Reproductive Health and Research, Family planning: a global handbook for providers: evidence-based guidance developed through worldwide collaboration. (PDF), Rev. and Updated ed., Geneva, Switzerland, WHO and Center for Communication Programs, 2011, pp. 1-10, ISBN 978-0-9788563-7-3.
- ^ Campbell, Immagini della biologia - Modulo C, 2000
- ^ Anita L. Nelson e Carrie Cwiak, Combined oral contraceptives (COCs), in Robert A. Hatcher, James Trussell, Anita L. Nelson, Willard Jr. Cates, Deborah Kowal e Michael S. (eds.) Policar (a cura di), Contraceptive technology, 20th revised, New York, Ardent Media, 2011, pp. 249-341, ISBN 978-1-59708-004-0, ISSN 0091-9721, OCLC 781956734.
- ^ Tamara Callahan MD , Aaron Caughey MD , Blueprints Obstetrics and Gynecology, 2013
- ^ KD Tripathi , Essentials of Medical Pharmacology, 2013
- ^ Dc Dutta's Textbook of Obstetrics, 2014
- ^ Christine Ammer, oral contraceptive, in The encyclopedia of women's health, 6th, New York, Facts On File, 2009, pp. 312–315, ISBN 978-0-8160-7407-5.
- ^ a b c MB Brito, Nobre, F, Vieira, CS, Hormonal contraception and cardiovascular system, in Arquivos brasileiros de cardiologia, vol. 96, n. 4, 2011 Apr, pp. e81–9, DOI:10.1590/S0066-782X2011005000022, PMID 21359483.
- ^ (NL) Miranda J. Kurver, Carla L. van der Wijden e Jako Burgers, Samenvatting van de NHG-standaard ‘Anticonceptie’ [Summary of the Dutch College of General Practitioners' practice guideline 'Contraception'], in Nederlands Tijdschrift voor Geneeskunde, vol. 156, n. 41, 4 ottobre 2012, p. A5083, PMID 23062257. URL consultato il 23 marzo 2021 (archiviato dall'url originale il 5 aprile 2020).
- ^ LJ Burrows, Basha, M; Goldstein, AT, The effects of hormonal contraceptives on female sexuality: a review., in The journal of sexual medicine, vol. 9, n. 9, 2012 Sep, pp. 2213-23, PMID 22788250.
- ^ a b LP Shulman, The state of hormonal contraception today: benefits and risks of hormonal contraceptives: combined estrogen and progestin contraceptives., in American journal of obstetrics and gynecology, vol. 205, 4 Suppl, 2011 Oct, pp. S9-13, PMID 21961825.
- ^ LJ Havrilesky, Moorman, PG; Lowery, WJ; Gierisch, JM; Coeytaux, RR; Urrutia, RP; Dinan, M; McBroom, AJ; Hasselblad, V; Sanders, GD; Myers, ER, Oral Contraceptive Pills as Primary Prevention for Ovarian Cancer: A Systematic Review and Meta-analysis., in Obstetrics and gynecology, vol. 122, n. 1, 2013 Jul, pp. 139-147, PMID 23743450.
- ^ S. Mantha, Karp, R.; Raghavan, V.; Terrin, N.; Bauer, K. A.; Zwicker, J. I., Assessing the risk of venous thromboembolic events in women taking progestin-only contraception: a meta-analysis, in BMJ, vol. 345, aug07 2, 7 agosto 2012, pp. e4944–e4944, DOI:10.1136/bmj.e4944, PMC 3413580, PMID 22872710.
- ^ AE Burke, The state of hormonal contraception today: benefits and risks of hormonal contraceptives: progestin-only contraceptives., in American journal of obstetrics and gynecology, vol. 205, 4 Suppl, 2011 Oct, pp. S14-7, PMID 21961819.
- ^ a b H Rott, Thrombotic risks of oral contraceptives., in Current opinion in obstetrics & gynecology, vol. 24, n. 4, 2012 Aug, pp. 235-40, PMID 22729096.
- ^ a b Lawrence Neinstein, Adolescent health care : a practical guide, 5th ed., Philadelphia, Lippincott Williams & Wilkins, 2008, p. 624, ISBN 978-0-7817-9256-1.
- ^ Chaudhuri, Practice Of Fertility Control: A Comprehensive Manual, 7th, Elsevier India, 2007, p. 88, ISBN 978-81-312-1150-2.
- ^ a b Richard Hamilton, Pharmacology for nursing care, 8th ed., St. Louis, Mo., Elsevier/Saunders, 2012, p. 799, ISBN 978-1-4377-3582-6.
- ^ Facts for life, 4th ed., New York, United Nations Children's Fund, 2010, p. 141, ISBN 978-92-806-4466-1.
- ^ Walter Steven Pray, Nonprescription product therapeutics, 2nd ed., Philadelphia, Lippincott Williams & Wilkins, 2005, p. 414, ISBN 978-0-7817-3498-1.
- ^ Jerome F. Barbieri, Yen and Jaffe's reproductive endocrinology: physiology, pathophysiology, and clinical management, 6th ed., Philadelphia, PA, Saunders/Elsevier, 2009, p. 873, ISBN 978-1-4160-4907-4.
- ^ World Health Organization Department of Reproductive Health and Research, Family planning: a global handbook for providers: evidence-based guidance developed through worldwide collaboration. (PDF), Rev. and Updated ed., Geneva, Switzerland, WHO and Center for Communication Programs, 2011, ISBN 978-0-9788563-7-3.
- ^ MA Kuyoh, Toroitich-Ruto, C; Grimes, DA; Schulz, KF; Gallo, MF, Sponge versus diaphragm for contraception: a Cochrane review., in Contraception, vol. 67, n. 1, 2003 Jan, pp. 15-8, PMID 12521652.
- ^ World Health Organization, Medical eligibility criteria for contraceptive use, 4th ed., Geneva, Reproductive Health and Research, World Health Organization, 2009, p. 88, ISBN 978-92-4-156388-8.
- ^ Chaudhuri, Practice Of Fertility Control: A Comprehensive Manual (7Th Edition), Elsevier India, 2007, p. 95, ISBN 978-81-312-1150-2.
- ^ Intrauterine devices and intrauterine systems, in Hum. Reprod. Update, vol. 14, n. 3, 2008, pp. 197-208, DOI:10.1093/humupd/dmn003, PMID 18400840.
- ^ a b Gynecologists Committee on Adolescent Health Care Long-Acting Reversible Contraception Working Group, The American College of Obstetricians and, Committee opinion no. 539: adolescents and long-acting reversible contraception: implants and intrauterine devices., in Obstetrics and gynecology, vol. 120, n. 4, 2012 Oct, pp. 983-8, PMID 22996129.
- ^ K Black, Lotke, P; Buhling, KJ; Zite, NB; Intrauterine contraception for Nulliparous women: Translating Research into Action (INTRA), group, A review of barriers and myths preventing the more widespread use of intrauterine contraception in nulliparous women., in The European journal of contraception & reproductive health care: the official journal of the European Society of Contraception, vol. 17, n. 5, 2012 Oct, pp. 340-50, PMID 22834648.
- ^ a b c Steven Gabbe, Obstetrics: Normal and Problem Pregnancies, Elsevier Health Sciences, 2012, p. 527, ISBN 978-1-4557-3395-8.
- ^ MW Steenland, Tepper, NK; Curtis, KM; Kapp, N, Intrauterine contraceptive insertion postabortion: a systematic review., in Contraception, vol. 84, n. 5, 2011 Nov, pp. 447-64, PMID 22018119.
- ^ [edited by] Tommaso Falcone, William W. Hurd, Clinical reproductive medicine and surgery, Philadelphia, Mosby, 2007, p. 409, ISBN 978-0-323-03309-1.
- ^ Grimes, D.A., MD, "Intrauterine Devices (IUDs)" In:Hatcher, RA; Nelson, TJ; Guest, F; Kowal, D, in Contraceptive Technology 19th ed., New York, Ardent Media, 2007.
- ^ a b c ML Marnach, Long, ME; Casey, PM, Current issues in contraception., in Mayo Clinic proceedings. Mayo Clinic, vol. 88, n. 3, 2013 Mar, pp. 295-9, PMID 23489454.
- ^ a b c Leon Speroff, Philip D. Darney, A clinical guide for contraception, 5th ed., Philadelphia, Pa., Lippincott Williams & Wilkins, 2010, pp. 242-243, ISBN 978-1-60831-610-6.
- ^ a b c d e f g JE Darroch, Trends in contraceptive use., in Contraception, vol. 87, n. 3, 2013 Mar, pp. 259-63, PMID 23040137.
- ^ Popularity Disparity: Attitudes About the IUD in Europe and the United States, su guttmacher.org, Published by Guttmacher Policy Review Published Fall 2007. URL consultato il 27 aprile 2010.
- ^ Adams CE, Wald M, Risks and complications of vasectomy, in Urol. Clin. North Am., vol. 36, n. 3, agosto 2009, pp. 331-6, DOI:10.1016/j.ucl.2009.05.009, PMID 19643235.
- ^ Hillard, Paula Adams, The 5-minute obstetrics and gynecology consult, Hagerstwon, MD, Lippincott Williams & Wilkins, 2008, p. 265, ISBN 0-7817-6942-6.
- ^ Hillard, Paula Adams, The 5-minute obstetrics and gynecology consult, Hagerstwon, MD, Lippincott Williams & Wilkins, 2008, p. 549, ISBN 0-7817-6942-6.
- ^ David S. Moore, The basic practice of statistics, 5th ed., New York, Freeman, 2010, p. 25, ISBN 978-1-4292-2426-0.
- ^ a b c d X Deffieux, Morin Surroca, M; Faivre, E; Pages, F; Fernandez, H; Gervaise, A, Tubal anastomosis after tubal sterilization: a review., in Archives of gynecology and obstetrics, vol. 283, n. 5, 2011 maggio, pp. 1149-58, PMID 21331539.
- ^ A Shridharani, Sandlow, JI, Vasectomy reversal versus IVF with sperm retrieval: which is better?, in Current opinion in urology, vol. 20, n. 6, 2010 Nov, pp. 503-9, PMID 20852426.
- ^ HM Nagler, Jung, H, Factors predicting successful microsurgical vasectomy reversal., in The Urologic clinics of North America, vol. 36, n. 3, 2009 Aug, pp. 383-90, PMID 19643240.
- ^ a b c d e DA Grimes, Gallo, MF; Grigorieva, V; Nanda, K; Schulz, KF, Fertility awareness-based methods for contraception., in Cochrane database of systematic reviews (Online), n. 4, 18 ottobre 2004, pp. CD004860, PMID 15495128.
- ^ Ruth Lawrence, Breastfeeding: a guide for the medical professional., 7th ed., Philadelphia, Pa., Saunders, 2010, p. 673, ISBN 978-1-4377-0788-5.
- ^ Victoria H. Jennings e Anne E. Burke, Fertility awareness-based methods, in Robert A. Hatcher, James Trussell, Anita L. Nelson, Willard Jr. Cates, Deborah Kowal e Michael S. (eds.) Policar (a cura di), Contraceptive technology, 20th revised, New York, Ardent Media, 1º novembre 2011, pp. 417-434, ISBN 978-1-59708-004-0, ISSN 0091-9721, OCLC 781956734.
- ^ Petra Frank-Herrmann, Jörg Heil, Christian Gnoth, Estefania Toledo, Siegfried Baur, Cecilia Pyper, Ekkehart Jenetzky, Thomas Strowitzki e Günter Freundl, The effectiveness of a fertility awareness based method to avoid pregnancy in relation to a couple's sexual behaviour during the fertile time: a prospective longitudinal study, in Human Reproduction, vol. 22, n. 5, maggio 2007, pp. 1310-1319, DOI:10.1093/humrep/dem003, PMID 17314078.
- ^ a b World Health Organization, Medical eligibility criteria for contraceptive use (PDF), 4th ed., Geneva, Reproductive Health and Research, World Health Organization, 2009, pp. 91-100, ISBN 978-92-4-156388-8.
- ^ a b RK Jones, Fennell, J; Higgins, JA; Blanchard, K, Better than nothing or savvy risk-reduction practice? The importance of withdrawal., in Contraception, vol. 79, n. 6, 2009 Jun, pp. 407-10, PMID 19442773.
- ^ SR Killick, Leary, C; Trussell, J; Guthrie, KA, Sperm content of pre-ejaculatory fluid., in Human fertility (Cambridge, England), vol. 14, n. 1, 2011 Mar, pp. 48-52, PMID 21155689.
- ^ G Freundl, Sivin, I; Batár, I, State-of-the-art of non-hormonal methods of contraception: IV. Natural family planning., in The European journal of contraception & reproductive health care: the official journal of the European Society of Contraception, vol. 15, n. 2, 2010 Apr, pp. 113-23, PMID 20141492.
- ^ Abstinence, su Planned Parenthood, 2009. URL consultato il 9 settembre 2009.
- ^ Amitasrigowri S Murthy e Bryna Harwood, Contraception Update[collegamento interrotto], 2nd, New York, Springer, 2007, pp. Abstract, ISBN 978-0-387-32327-5.
- ^ J. Dennis Fortenberry, The limits of abstinence-only in preventing sexually transmitted infections, in Journal of Adolescent Health, vol. 36, n. 4, 2005, pp. 269-70, DOI:10.1016/j.jadohealth.2005.02.001, PMID 15780781., con la citazione:
Hannah Brückner e Peter Bearman, After the promise: The STD consequences of adolescent virginity pledges, in Journal of Adolescent Health, vol. 36, n. 4, 2005, pp. 271-8, DOI:10.1016/j.jadohealth.2005.01.005, PMID 15780782. - ^ Kim Best, Nonconsensual Sex Undermines Sexual Health, in Network, vol. 23, n. 4, 2005.
- ^ a b MA Ott, Santelli, JS, Abstinence and abstinence-only education, in Current opinion in obstetrics & gynecology, vol. 19, n. 5, 2007 Oct, pp. 446-52, DOI:10.1097/GCO.0b013e3282efdc0b, PMID 17885460.
- ^ K Duffy, Lynch, DA; Santelli, J, Government support for abstinence-only-until-marriage education., in Clinical pharmacology and therapeutics, vol. 84, n. 6, 2008 Dec, pp. 746-8, PMID 18923389.
- ^ Kowal D, Abstinence and the Range of Sexual Expression, in Hatcher, Robert A., et al. (a cura di), Contraceptive Technology, 19th rev., New York, Ardent Media, 2007, pp. 81–86, ISBN 0-9664902-0-7.
- ^ J. Feldmann e A. B. Middleman, Adolescent sexuality and sexual behavior, in Current opinion in obstetrics & gynecology, vol. 14, n. 5, 2002, pp. 489-493, PMID 12401976.
- ^ R. Murray Thomas, Sex and the American teenager seeing through the myths and confronting the issues, Lanham, Md., Rowman & Littlefield Education, 2009, p. 81, ISBN 978-1-60709-018-2.
- ^ Gordon Edlin, Health & Wellness., Jones & Bartlett Learning, 2012, p. 213, ISBN 978-1-4496-3647-0.
- ^ Susan Tucker Blackburn, Maternal, fetal, & neonatal physiology: a clinical perspective, 3rd ed., St. Louis, Mo., Saunders Elsevier, 2007, p. 157, ISBN 978-1-4160-2944-1.
- ^ WHO 10 facts on breastfeeding, su World Health Organization, aprile 2005.
- ^ Carla Van der Wijden, Julie Brown e Jos Kleijnen, Lactational amenorrhea for family planning, in Cochrane Database of Systematic Reviews, n. 4, 8 ottobre 2008, p. CD001329, DOI:10.1002/14651858.CD001329, PMID 14583931.
- ^ a b c Marc Fritz, Clinical Gynecologic Endocrinology and Infertility, 2012, pp. 1007-1008, ISBN 978-1-4511-4847-3.
- ^ Judith Lauwers, Anna Swisher, Counseling the nursing mother a lactation consultant's guide, 5th ed., Sudbury, MA, Jones & Bartlett Learning, pp. 465-466, ISBN 978-1-4496-1948-0.
- ^ Office of Population Research e Association of Reproductive Health Professionals, What is the difference between emergency contraception, the 'morning after pill', and the 'day after pill'?, su ec.princeton.edu, Princeton, Princeton University, 31 luglio 2013. URL consultato il 7 settembre 2013 (archiviato dall'url originale il 23 settembre 2013).
- ^ a b c S Gizzo, Fanelli, T; Di Gangi, S; Saccardi, C; Patrelli, TS; Zambon, A; Omar, A; D'Antona, D; Nardelli, GB, Nowadays which emergency contraception? Comparison between past and present: latest news in terms of clinical efficacy, side effects and contraindications., in Gynecological endocrinology : the official journal of the International Society of Gynecological Endocrinology, vol. 28, n. 10, 2012 Oct, pp. 758-63, PMID 22390259.
- ^ Watson Pharma (under license from HRA Pharma) (May 2, 2012). "Prescribing information: Ella; 12.1 Mechanism of action" (PDF). Silver Spring, Md.: FDA Center for Drug Evaluation and Research (CDER). pp. 4–5. When taken immediately before ovulation is to occur, ella postpones follicular rupture. The likely primary mechanism of action of ulipristal acetate for emergency contraception is therefore inhibition or delay of ovulation; however, alterations to the endometrium that may affect implantation may also contribute to efficacy... The pharmacodynamics of ulipristal acetate depends on the timing of administration in the menstrual cycle. Administration in the mid-follicular phase causes inhibition of folliculogenesis and reduction of estradiol concentration. Administration at the time of the luteinizing hormone peak delays follicular rupture by 5 to 9 days. Dosing in the early luteal phase does not significantly delay endometrial maturation but decreases endometrial thickness by 0.6 ± 2.2 mm (mean ± SD).
- ^ Chris Kahlenborn, Rebecca Peck, Walter B. Severs, Mechanism of action of levonorgestrel emergency contraception, 2015.
- ^ a b c L Cheng, Che, Y; Gülmezoglu, AM, Interventions for emergency contraception., in Cochrane database of systematic reviews (Online), vol. 8, 15 agosto 2012, pp. CD001324, PMID 22895920.
- ^ AR Richardson, Maltz, FN, Ulipristal acetate: review of the efficacy and safety of a newly approved agent for emergency contraception., in Clinical therapeutics, vol. 34, n. 1, 2012 Jan, pp. 24-36, PMID 22154199.
- ^ Update on Emergency Contraception, su arhp.org, Association of Reproductive Health Professionals, marzo 2011. URL consultato il 20 maggio 2013 (archiviato dall'url originale l'11 maggio 2013).
- ^ Cleland K, Zhu H, Goldstruck N, Cheng L, Trussel T, The efficacy of intrauterine devices for emergency contraception: a systematic review of 35 years of experience, in Human Reproduction, vol. 27, n. 7, 2012, pp. 1994-2000, DOI:10.1093/humrep/des140, PMID 22570193.
- ^ Kripke C, Advance provision for emergency oral contraception, in Am Fam Physician, vol. 76, n. 5, settembre 2007, p. 654, PMID 17894132.
- ^ Shrader SP, Hall LN, Ragucci KR, Rafie S, Updates in hormonal emergency contraception, in Pharmacotherapy, vol. 31, n. 9, settembre 2011, pp. 887-95, DOI:10.1592/phco.31.9.887, PMID 21923590.
- ^ Dual protection against unwanted pregnancy and HIV / STDs, in Sex Health Exch, n. 3, 1998, p. 8, PMID 12294688.
- ^ a b Cates, W., Steiner, M. J., Dual Protection Against Unintended Pregnancy and Sexually Transmitted Infections: What Is the Best Contraceptive Approach?, in Sexually Transmitted Diseases, vol. 29, n. 3, 2002, pp. 168-174, DOI:10.1097/00007435-200203000-00007, PMID 11875378.
- ^ Statement on Dual Protection against Unwanted Pregnancy and Sexually Transmitted Infections, including HIV (PDF), su ippf.org, International Planned Parenthood Federation, maggio 2000 (archiviato dall'url originale il 25 febbraio 2012).
- ^ Ramesh C. Gupta, Reproductive and Developmental Toxicology, Academic Press, 25 febbraio 2011, p. 105, ISBN 978-0-12-382032-7.
- ^ Country Comparison: Maternal Mortality Rate Archiviato l'8 novembre 2012 in Internet Archive. in The CIA World Factbook
- ^ a b c d e f J Cleland, Conde-Agudelo, A; Peterson, H; Ross, J; Tsui, A, Contraception and health., in Lancet, vol. 380, n. 9837, 14 luglio 2012, pp. 149-56, PMID 22784533.
- ^ SL Sholapurkar, Is there an ideal interpregnancy interval after a live birth, miscarriage or other adverse pregnancy outcomes?, in Journal of obstetrics and gynaecology: the journal of the Institute of Obstetrics and Gynaecology, vol. 30, n. 2, 2010 Feb, pp. 107-10, PMID 20143964.
- ^ a b c S. Ahmed, Q. Li, L. Liu e A. O. Tsui, Maternal deaths averted by contraceptive use: An analysis of 172 countries, in The Lancet, vol. 380, n. 9837, 2012, pp. 111-125, DOI:10.1016/S0140-6736(12)60478-4, PMID 22784531. URL consultato il 1º ottobre 2013 (archiviato dall'url originale il 10 maggio 2013).
- ^ a b A. Y. Black, N. A. Fleming e E. S. Rome, Pregnancy in adolescents, in Adolescent medicine: state of the art reviews, vol. 23, n. 1, 2012, pp. 123–138, xi, PMID 22764559.
- ^ C Lavin, Cox, JE, Teen pregnancy prevention: current perspectives., in Current opinion in pediatrics, vol. 24, n. 4, 2012 Aug, pp. 462-9, PMID 22790099.
- ^ a b Redazione ANSA, Aifa, rischio depressione e suicidio con i contraccettivi, su ansa.it, 18 novembre 2019. URL consultato il 18 novembre 2019.
- ^ a b c D. Canning e T. P. Schultz, The economic consequences of reproductive health and family planning, in The Lancet, vol. 380, n. 9837, 2012, pp. 165-171, DOI:10.1016/S0140-6736(12)60827-7, PMID 22784535. URL consultato il 1º ottobre 2013 (archiviato dall'url originale il 2 giugno 2013).
- ^ a b c Tsui AO, McDonald-Mosley R, Burke AE, Family planning and the burden of unintended pregnancies, in Epidemiol Rev, vol. 32, n. 1, aprile 2010, pp. 152-74, DOI:10.1093/epirev/mxq012, PMC 3115338, PMID 20570955.
- ^ B Carr, Gates, MF; Mitchell, A; Shah, R, Giving women the power to plan their families., in Lancet, vol. 380, n. 9837, 14 luglio 2012, pp. 80-2, PMID 22784540.
- ^ a b Elisabeth Rosenthal, American Way of Birth, Costliest in the World, in New York Times, 30 giugno 2013.
- ^ Expenditures on Children by Families, 2011, su cnpp.usda.gov, United States Department of Agriculture, Center for Nutrition Policy and Promotion. URL consultato il 1º ottobre 2013 (archiviato dall'url originale l'8 marzo 2008).
- ^ Leon Speroff, Philip D. Darney, A clinical guide for contraception, 5th, Philadelphia, Pa., Lippincott Williams & Wilkins, 2010, p. 315, ISBN 1-60831-610-6.
- ^ a b c RK Naz, Rowan, S, Update on male contraception., in Current opinion in obstetrics & gynecology, vol. 21, n. 3, 2009 Jun, pp. 265-9, PMID 19469045.
- ^ JG Cleland, Ndugwa, RP; Zulu, EM, Family planning in sub-Saharan Africa: progress or stagnation?, in Bulletin of the World Health Organization, vol. 89, n. 2, 1º febbraio 2011, pp. 137-43, PMID 21346925.
- ^ a b JE Darroch, Singh, S, Trends in contraceptive need and use in developing countries in 2003, 2008, and 2012: an analysis of national surveys., in Lancet, vol. 381, n. 9879, 18 maggio 2013, pp. 1756-1762, PMID 23683642.
- ^ a b V Rasch, Unsafe abortion and postabortion care -an overview., in Acta obstetricia et gynecologica Scandinavica, vol. 90, n. 7, 2011 Jul, pp. 692-700, PMID 21542813.
- ^ S. P. Rowan, J. Someshwar e P. Murray, Contraceptaneiion for primary care providers, in Adolescent medicine: state of the art reviews, vol. 23, n. 1, 2012, pp. 95–110, x–xi, PMID 22764557.
- ^ World Health Organization Department of Reproductive Health and Research, Family planning: a global handbook for providers: evidence-based guidance developed through worldwide collaboration. (PDF), Rev. and Updated ed., Geneva, Switzerland, WHO and Center for Communication Programs, 2011, pp. 260-300, ISBN 978-0-9788563-7-3.
- ^ Costs and Benefits of Contraceptive Services: Estimates for 2012 (PDF), su United Nations Population Fund, giugno 2012, p. 1.
- ^ B. Carr, M. F. Gates, A. Mitchell e R. Shah, Giving women the power to plan their families, in The Lancet, vol. 380, n. 9837, 2012, pp. 80-82, DOI:10.1016/S0140-6736(12)60905-2, PMID 22784540. URL consultato il 1º ottobre 2013 (archiviato dall'url originale il 10 maggio 2013).
- ^ Cottingham J., Germain A., Hunt P., Use of human rights to meet the unmet need for family planning, in The Lancet, vol. 380, n. 9837, 2012, pp. 172-180, DOI:10.1016/S0140-6736(12)60732-6, PMID 22784536.
- ^ Susheela Singh and Jacqueline E. Darroch, Adding It Up: Costs and Benefits of Contraceptive Services Estimates for 2012 (PDF), in Guttmacher Institute and United Nations Population Fund (UNFPA), 201, giugno 2012.
- ^ About Every Woman Every Child, su everywomaneverychild.org, United Nations Foundation. URL consultato il 21 settembre 2013 (archiviato dall'url originale il 13 febbraio 2014).
- ^ A Srikanthan, Reid, RL, Religious and cultural influences on contraception (PDF), in Journal of obstetrics and gynaecology Canada – Journal d'obstetrique et gynecologie du Canada (JOGC), vol. 30, n. 2, 2008 Feb, pp. 129-37, PMID 18254994 (archiviato dall'url originale il 15 settembre 2012).
- ^ Papa Paolo VI, Humanae Vitae: Encyclical of Pope Paul VI on the Regulation of Birth, su vatican.va, Vatican, 25 luglio 1968. URL consultato il 1º ottobre 2006.
- ^ padre Maurizio Faggioni, docente di Teologia Morale, Una coppia sposata può usare contraccettivi?, su toscanaoggi.it. URL consultato il 13 luglio 2015 (archiviato dall'url originale il 14 luglio 2015).«Le situazioni concrete - si sa - sono diversissime sia dal punto di personale e ambientale, sia dal punto vista strettamente medico, e le decisioni in questo campo sono affidate, in ultima istanza, alla coerenza della coscienza cristianamente formata degli sposi che, fedeli ai valori del matrimonio e in ascolto fiducioso e pensoso degli insegnamenti del Magistero, dovranno formulare valutazioni e fare scelte, con la libertà e la trasparenza dei figli, davanti al Padre - See more at: http://www.toscanaoggi.it/Rubriche/Risponde-il-teologo/Una-coppia-sposata-puo-usare-contraccettivi#sthash.kNtbbmtJ.dpuf»
- ^ Rosemary Radford Ruether, Women in North American Catholicism, in Rosemary Skinner Keller (a cura di), Encyclopedia of women and religion in North America, Bloomington, Ind. [u.a.], Indiana Univ. Press, 2006, p. 132, ISBN 978-0-253-34686-5.
- ^ Bob Digby et.al., Heinemann 16-19 Geography: Global Challenges Student Book 2nd Edition, a cura di Bob Digby, Heinemann, 2001, p. 158, ISBN 978-0-435-35249-3.
- ^ Marian Rengel, Encyclopedia of birth control, Phoenix, Ariz, Oryx Press, 2000, p. 202, ISBN 978-1-57356-255-3.
- ^ Hindu Beliefs and Practices Affecting Health Care, su healthsystem.virginia.edu, University of Virginia Health System. URL consultato il 6 ottobre 2006 (archiviato dall'url originale il 15 maggio 2007).
- ^ More Questions & Answers on Buddhism: Birth Control and Abortion, su web.singnet.com.sg, Alan Khoo. URL consultato il 14 giugno 2008 (archiviato dall'url originale il 30 maggio 2008).
- ^ Khalid Farooq Akbar, Family Planning and Islam: A Review, in Hamdard Islamicus, XVII, n. 3.
- ^ a b c Hamza R. Piccardo, Il Corano (edizione integrale), Newton Biblios (n. 4), Newton & Compton, 21 marzo 2001, pp. 86-87 (nota 10 alla frase finale del verso 3), ISBN 88-8289-223-9, OCLC 271773113., "revisione controllo dottrinale [a cura dell'] Unione delle Comunità ed Organizzazioni Islamiche in Italia"(p. II, intr. di Pino Blasone)
- ^ Yusuf Al-Qaradawi, Muhammad Saleh Al-Munajjid. "Contraception: Permissible? Archiviato il 9 febbraio 2010 in Internet Archive.,"IslamOnline.
- ^ Libro della Genesi, capitolo 19 (traduzione C.E.I. del 1974), su maranatha.it (archiviato il 9 febbraio 2001).
- ^ a b World Contraception Day, su your-life.com (archiviato dall'url originale il 18 agosto 2014).
- ^ Hilda Hutcherson, What your mother never told you about s.e.x, 1st Perigee ed., New York, Perigee Book, 2002, p. 201, ISBN 978-0-399-52853-8.
- ^ Marian Rengel, Encyclopedia of birth control, Phoenix, Ariz, Oryx Press, 2000, p. 65, ISBN 978-1-57356-255-3.
- ^ BH Cottrell, An updated review of of evidence to discourage douching., in MCN. The American journal of maternal child nursing, vol. 35, n. 2, 2010 Mar-Apr, pp. 102–7; quiz 108–9, PMID 20215951.
- ^ William Alexander, New Dimensions In Women's Health - Book Alone, 6th, Jones & Bartlett Publishers, 2013, p. 105, ISBN 978-1-4496-8375-7.
- ^ Harriet Sharkey, Need to Know Fertility and Conception and Pregnancy, HarperCollins, 2013, p. 17, ISBN 978-0-00-751686-5.
- ^ Mary Strange, Encyclopedia of women in today's world, Thousand Oaks, Calif., Sage Reference, 2011, p. 928, ISBN 978-1-4129-7685-5.
- ^ a b c JT Jensen, The future of contraception: innovations in contraceptive agents: tomorrow's hormonal contraceptive agents and their clinical implications., in American journal of obstetrics and gynecology, vol. 205, 4 Suppl, 2011 Oct, pp. S21-5, PMID 21961821.
- ^ a b PM Castaño, Adekunle, L, Transcervical sterilization., in Seminars in reproductive medicine, vol. 28, n. 2, 2010 Mar, pp. 103-9, PMID 20352559.
- ^ a b A Glasier, Acceptability of contraception for men: a review., in Contraception, vol. 82, n. 5, 2010 Nov, pp. 453-6, PMID 20933119.
- ^ a b B. D. Anawalt, M. Y. Roth e J. Ceponis, Combined nestorone–testosterone gel suppresses serum gonadotropins to concentrations associated with effective hormonal contraception in men, in Andrology, vol. 7, n. 6, 10 aprile 2019, pp. 878-887, DOI:10.1111/andr.12603. URL consultato il 5 dicembre 2020.
- ^ edited by Willaim J. Kovacs, Sergio R. Ojeda, Textbook of endocrine physiology, 6th ed., Oxford, Oxford University Press, 2011, p. 262, ISBN 978-0-19-974412-1.
- ^ Lila Millar, Infectious Disease Management in Animal Shelters, John Wiley & Sons, 2011, ISBN 978-1-119-94945-9.
- ^ [edited by] Lowell Ackerman, Blackwell's five-minute veterinary practice management consult, 1st ed., Ames, Iowa, Blackwell Pub., 2007, p. 80, ISBN 978-0-7817-5984-7.
- ^ Rebecca Boyle, Birth control for animals: a scientific approach to limiting the wildlife population explosion, su Popular Science, New York, PopSci.com, 3 marzo 2009.
- ^ JF Kirkpatrick, Lyda, RO; Frank, KM, Contraceptive vaccines for wildlife: a review., in American journal of reproductive immunology (New York, N.Y.: 1989), vol. 66, n. 1, 2011 Jul, pp. 40-50, PMID 21501279.
- ^ JK Levy, Contraceptive vaccines for the humane control of community cat populations., in American journal of reproductive immunology (New York, N.Y.: 1989), vol. 66, n. 1, 2011 Jul, pp. 63-70, PMID 21501281.
Bibliografia
[modifica | modifica wikitesto]- (EN) , A. Burke S.J. Hanson, The Johns Hopkins manual of gynecology and obstetrics, 4ª ed., Filadelfia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 2010, ISBN 978-1-60547-433-5.
- (EN) World Health Organization Department of Reproductive Health and Research, Family planning: a global handbook for providers: evidence-based guidance developed through worldwide collaboration, Ginevra, WHO and Center for Communication Programs, 2011, ISBN 978-0-9788563-7-3.
- (EN) AA.VV., Contraceptive technology, 20th revised, New York, Ardent Media, 2011, pp. 779-863, ISBN 978-1-59708-004-0.
- (EN) Gordon Brown, Eric Golanty, Kelli McCormack, Essentials for health and wellness, 2nd ed., Sudbury, Jones and Bartlett, 2000, ISBN 978-0-7637-0909-9.
- (EN) Keith Edmonds, Dewhurst's textbook of obstetrics & gynaecology, 8th ed., Chichester, Wiley-Blackwell, 2012, ISBN 978-0-470-65457-6.
- (EN) F. Gary Cunningham, Gretchen S. Stuart, Williams gynecology, 2nd, New York, McGraw-Hill Medical, 2012, ISBN 978-0-07-171672-7.
- (EN) Department of Reproductive Health and Research, Family and Community, Selected practice recommendations for contraceptive use, 2 ed., Ginevra, World Health Organization, 2004, p. Chapter 31, ISBN 92-4-156284-6.
- (EN) World Health Organization, Medical eligibility criteria for contraceptive use, 4th ed., Ginevra, Reproductive Health and Research, World Health Organization, 2009, ISBN 978-92-4-156388-8.
- (EN) Christine Ammer, The encyclopedia of women's health, 6th, New York, Facts On File, 2009, ISBN 978-0-8160-7407-5.
- (EN) World Health Organization Department of Reproductive Health and Research, Family planning: a global handbook for providers: evidence-based guidance developed through worldwide collaboration, Rev. and Updated ed., Ginevra, WHO and Center for Communication Programs, 2011, ISBN 978-0-9788563-7-3.
- (EN) Lawrence Neinstein, Adolescent health care: a practical guide, 5th ed., Filadelfia, Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-9256-1.
- (EN) Chaudhuri, Practice Of Fertility Control: A Comprehensive Manual, 7th, Elsevier India, 2007, ISBN 978-81-312-1150-2.
- (EN) Richard Hamilton, Pharmacology for nursing care, 8th ed., St. Louis, Mo., Elsevier/Saunders, 2012, ISBN 978-1-4377-3582-6.
- (EN) Facts for life, 4th ed., New York, United Nations Children's Fund, 2010, ISBN 978-92-806-4466-1.
- (EN) Walter Steven Pray, Nonprescription product therapeutics, 2nd ed., Philadelphia, Lippincott Williams & Wilkins, 2005, ISBN 978-0-7817-3498-1.
- (EN) Nieschlag, Eberhard, Andrology Male Reproductive Health and Dysfunction, 3rd ed., Springer-Verlag Berlin Heidelberg, 2010, ISBN 978-3-540-78355-8.
- (EN) Jerome F. Barbieri, Yen and Jaffe's reproductive endocrinology: physiology, pathophysiology, and clinical management, 6th ed., Philadelphia, Saunders/Elsevier, 2009, ISBN 978-1-4160-4907-4.
- (EN) World Health Organization, Medical eligibility criteria for contraceptive use, 4th ed., Ginevra, Reproductive Health and Research, World Health Organization, 2009, ISBN 978-92-4-156388-8.
- (EN) Chaudhuri, Practice Of Fertility Control: A Comprehensive Manual (7Th edizione), Elsevier India, 2007, ISBN 978-81-312-1150-2.
- (EN) Steven Gabbe, Obstetrics: Normal and Problem Pregnancies, Elsevier Health Sciences, 2012, ISBN 978-1-4557-3395-8.
- (EN) Tommaso Falcone, William W. Hurd, Clinical reproductive medicine and surgery, Philadelphia, Mosby, 2007, ISBN 978-0-323-03309-1.
- (EN) Leon Darney, A clinical guide for contraception, 5th ed., Philadelphia, Pa., Lippincott Williams & Wilkins, 2010, ISBN 978-1-60831-610-6.
- (EN) Paula Adams Hillard, The 5-minute obstetrics and gynecology consult, Hagerstwon, Lippincott Williams & Wilkins, 2008, ISBN 0-7817-6942-6.
- (EN) David Moore, The basic practice of statistics, 5th ed., New York, Freeman, 2010, ISBN 978-1-4292-2426-0.
- (EN) Ruth Lawrence, Breastfeeding: a guide for the medical professional, 7th ed., Philadelphia, Saunders, 2010, ISBN 978-1-4377-0788-5.
- (EN) World Health Organization, Medical eligibility criteria for contraceptive use, 4th ed., Ginevra, Reproductive Health and Research, World Health Organization, 2009, ISBN 978-92-4-156388-8.
- (EN) Amitasrigowri S Murthy e Bryna Harwood, Contraception Update, 2nd, New York, Springer, 2007, ISBN 978-0-387-32327-5.
- (EN) Murray Thomas, Sex and the American teenager seeing through the myths and confronting the issues, Lanham, Rowman & Littlefield Education, 2009, ISBN 978-1-60709-018-2.
- (EN) Gordon Edlin, Health & Wellness, Jones & Bartlett Learning, 2012, ISBN 978-1-4496-3647-0.
- (EN) Susan Tucker Blackburn, Maternal, fetal, & neonatal physiology: a clinical perspective, 3rd ed., St. Louis, Mo., Saunders Elsevier, 2007, ISBN 978-1-4160-2944-1.
- (EN) Marc Fritz, Clinical Gynecologic Endocrinology and Infertility, 2011, ISBN 978-0-7817-7968-5.
- (EN) Judith Lauwers Swisher, Counseling the nursing mother a lactation consultant's guide, 5th ed., Sudbury, Jones & Bartlett Learning, ISBN 978-1-4496-1948-0.
- (EN) Ramesh C. Gupta, Reproductive and Developmental Toxicology, Academic Press, 25 febbraio 2011, ISBN 978-0-12-382032-7.
- (EN) Richard G. Lipsey, Kenneth Carlaw e Clifford Bekar, Historical Record on the Control of Family Size, in Economic Transformations: General Purpose Technologies and Long-Term Economic Growth, Oxford University Press, 2005, ISBN 978-0-19-928564-8.
- (EN) Amy Cuomo, Encyclopedia of motherhood, Thousand Oaks, Sage Publications, 2010, ISBN 978-1-4129-6846-1.
- (EN) AA.VV., Encyclopedia of birth control, Santa Barbara, ABC-CLIO, 2001, ISBN 978-1-57607-181-6.
- (EN) Lianne McTavish, Encyclopedia of women in the Renaissance: Italy, France, and England, Santa Barbara, ABC-CLIO, 2007, ISBN 978-1-85109-772-2.
- (EN) Dudley Poston, Population and Society: An Introduction to Demography, Cambridge University Press, 2010, ISBN 978-1-139-48938-6.
- (EN) Rosemary Radford Ruether, Encyclopedia of women and religion in North America, Bloomington, Indiana Univ. Press, 2006, ISBN 978-0-253-34686-5.
- (EN) Bob Digby et.al., Heinemann 16-19 Geography: Global Challenges Student Book 2nd edizione, Heinemann, 2001, ISBN 978-0-435-35249-3.
- (EN) Jana Marguerite Bennett, Water is thicker than blood: an Augustinian theology of marriage and singleness, Oxford, Oxford University Press, 2008, ISBN 978-0-19-531543-1.
- (EN) David Feldman, Birth Control in Jewish Law, Lanham, Jason Aronson, 1998, ISBN 0-7657-6058-4.
- (EN) Hilda Hutcherson, What your mother never told you about s.e.x, 1st Perigee ed., New York, Perigee Book, 2002, ISBN 978-0-399-52853-8.
- (EN) MarianRengel, Encyclopedia of birth control, Phoenix, Ariz, Oryx Press, 2000, ISBN 978-1-57356-255-3.
- (EN) William Alexander, New Dimensions In Women's Health - Book Alone, 6th, Jones & Bartlett editores, 2013, ISBN 978-1-4496-8375-7.
- (EN) Harriet harkey, Need to Know Fertility and Conception and Pregnancy, HarperCollins, 2013, ISBN 978-0-00-751686-5.
- (EN) Mary Strange, Encyclopedia of women in today's world, Thousand Oaks, Calif., Sage Reference, 2011, ISBN 978-1-4129-7685-5.
- (EN) edited by Willaim J. Kovacs, Sergio R. Ojeda, Textbook of endocrine physiology, 6th ed., Oxford, Oxford University Press, 2011, ISBN 978-0-19-974412-1.
- (EN) Lila Millar, Infectious Disease Management in Animal Shelters, John Wiley & Sons, 2011, ISBN 978-1-119-94945-9.
- (EN) Lowell Ackerman, Blackwell's five-minute veterinary practice management consult, 1st ed., Ames, Iowa, Blackwell Pub., 2007, ISBN 978-0-7817-5984-7.
Voci correlate
[modifica | modifica wikitesto]- Nancy Beaton Loudon (presidentessa del National Association of Family Planning Doctors)
- Centro d'informazione sulla sterilizzazione e sull'aborto
- AIED
- Consultorio familiare
- Diritti riproduttivi
- Profilattico
- Pillola maschile
- Sesso sicuro
- Spirale intrauterina
Altri progetti
[modifica | modifica wikitesto] Wikiquote contiene citazioni di o su contraccezione
Wikiquote contiene citazioni di o su contraccezione Wikimedia Commons contiene immagini o altri file su contraccezione
Wikimedia Commons contiene immagini o altri file su contraccezione
Collegamenti esterni
[modifica | modifica wikitesto]- (EN) contraception, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- (EN, FR) Contraccezione, su Enciclopedia canadese.
- (EN) Opere riguardanti Contraccezione, su Open Library, Internet Archive.
- AIED Roma - Contraccezione, su aied-roma.it. URL consultato il 28 febbraio 2013 (archiviato dall'url originale il 19 febbraio 2013).
| Controllo di autorità | Thesaurus BNCF 10880 · LCCN (EN) sh85031589 · GND (DE) 4070794-5 · J9U (EN, HE) 987007557830405171 |
|---|