AIDS: differenze tra le versioni
→Cura: Elimino sezione: notizie già presenti nella voce e non referenziate |
Nessun oggetto della modifica |
||
| Riga 154: | Riga 154: | ||
I primi sintomi dell'AIDS sono simili a quelli che si sviluppano in soggetti con un normale [[sistema immunitario]]. La maggior parte sono infezioni causate da [[batteri]], [[Vira|virus]], [[funghi]], [[parassiti]] e altri [[organismi]]<ref>Holmes et al., 2003</ref>. Negli individui affetti da AIDS sono comuni le [[infezioni opportunistiche]], e aumenta il rischio di sviluppare varie forme di [[tumore]] come il [[Sarcoma di Kaposi]], [[Tumore cerebrale|tumori del cervello]] e [[linfomi]]. Sintomi comuni sono [[febbre]], [[sudorazione]] specie notturna, ingrossamento ghiandolare, [[tremore]], debolezza e perdita di [[peso]]<ref>Guss, 1994a; 1994b</ref>. Senza il supporto terapeutico la morte sopravviene entro un anno<ref>Morgan et al., 2002b</ref>. La maggior parte dei pazienti muore per [[infezioni opportunistiche]] dovute al progressivo indebolimento del [[sistema immunitario]]<ref>Lawn et al., 2004</ref>. Si ritiene che il trattamento terapeutico denominato HAART consenta un incremento dell'aspettativa di vita medio attorno ai 30 anni<ref>[http://www.poloinformativohiv.it/modules.php?name=News&file=article&sid=1788 Nell'era della HAART aspettativa di vita maggiore di 30 anni], 29 gennaio 2010</ref> o, secondo alcuni studi, anche oltre<ref name=NMN>{{en}}[http://www.news-medical.net/news/2008/07/29/40318.aspx HAART increases HIV-positive people's life expectancy by average of 13 years], 29 luglio 2008. L'articolo stima in 43 anni l'aspettativa di vita.</ref>. |
I primi sintomi dell'AIDS sono simili a quelli che si sviluppano in soggetti con un normale [[sistema immunitario]]. La maggior parte sono infezioni causate da [[batteri]], [[Vira|virus]], [[funghi]], [[parassiti]] e altri [[organismi]]<ref>Holmes et al., 2003</ref>. Negli individui affetti da AIDS sono comuni le [[infezioni opportunistiche]], e aumenta il rischio di sviluppare varie forme di [[tumore]] come il [[Sarcoma di Kaposi]], [[Tumore cerebrale|tumori del cervello]] e [[linfomi]]. Sintomi comuni sono [[febbre]], [[sudorazione]] specie notturna, ingrossamento ghiandolare, [[tremore]], debolezza e perdita di [[peso]]<ref>Guss, 1994a; 1994b</ref>. Senza il supporto terapeutico la morte sopravviene entro un anno<ref>Morgan et al., 2002b</ref>. La maggior parte dei pazienti muore per [[infezioni opportunistiche]] dovute al progressivo indebolimento del [[sistema immunitario]]<ref>Lawn et al., 2004</ref>. Si ritiene che il trattamento terapeutico denominato HAART consenta un incremento dell'aspettativa di vita medio attorno ai 30 anni<ref>[http://www.poloinformativohiv.it/modules.php?name=News&file=article&sid=1788 Nell'era della HAART aspettativa di vita maggiore di 30 anni], 29 gennaio 2010</ref> o, secondo alcuni studi, anche oltre<ref name=NMN>{{en}}[http://www.news-medical.net/news/2008/07/29/40318.aspx HAART increases HIV-positive people's life expectancy by average of 13 years], 29 luglio 2008. L'articolo stima in 43 anni l'aspettativa di vita.</ref>. |
||
Le principali patologie polmonari sono: la [[polmonite]] da ''[[Pneumocystis jiroveci]]'', la [[tubercolosi]] (che può evolvere in extrapolmonare) e la [[parotite]]. Le infezioni del tratto gastro-intestinale comportano [[esofagite|esofagiti]] e [[diarrea]] cronica. Tra le principali patologie neurologiche vi sono la [[toxoplasmosi]], la [[leucoencefalite multifocale progressiva]] e l'[[AIDS Dementia Complex]] |
|||
Le principali patologie polmonari |
|||
* [[Polmonite]] da ''Pneumocystis jiroveci'' |
|||
* [[Tubercolosi]] |
|||
* [[Parotite]] |
|||
Le principali infezioni del tratto gastro-intestinale |
|||
* [[esofagite|Esofagiti]] |
|||
* [[Diarrea]] cronica |
|||
Le principali patologie neurologiche |
|||
* [[Toxoplasmosi]] |
|||
* [[Leucoencefalite multifocale progressiva]] |
|||
* [[AIDS Dementia Complex]] |
|||
==Diagnosi== |
==Diagnosi== |
||
| Riga 251: | Riga 239: | ||
Gli inibitori dell'integrasi rappresentano una nuova categoria di farmaci che agiscono nella fase cosiddetta di "integrazione", ossia la fase in cui il DNA sintetizzato del virus si inserisce nel genoma della cellula ospite. Un esempio di questa classe di farmaci è il [[Raltegavir]], che è stato anche il primo farmaco di questa categoria. |
Gli inibitori dell'integrasi rappresentano una nuova categoria di farmaci che agiscono nella fase cosiddetta di "integrazione", ossia la fase in cui il DNA sintetizzato del virus si inserisce nel genoma della cellula ospite. Un esempio di questa classe di farmaci è il [[Raltegavir]], che è stato anche il primo farmaco di questa categoria. |
||
===Terapia complementare e medicina alternativa=== |
|||
| ⚫ | |||
| ⚫ | |||
| ⚫ | Non esistono attualmente farmaci in grado di prevenire l'infezione del virus HIV quindi il miglior modo di prevenire l'AIDS è evitare tutte quelle situazioni che permettono la trasmissione del virus dell'immunodeficienza. In particolare per evitare il contatto fra le secrezioni sessuali di un partner infetto con le mucose genitali bisogna evitare i rapporti non protetti e, per fare ciò, è necessario l'uso del [[preservativo]] maschile e del [[Preservativo#Profilattici femminili| |
||
Negli Stati Uniti, circa il 60% dei pazienti affetti da HIV, utilizza varie forme di medicina complementare o alternativa.<ref name="pmid18608078">{{Cite journal|author=Littlewood RA, Vanable PA |title=Complementary and alternative medicine use among HIV-positive people: research synthesis and implications for HIV care |journal=AIDS Care |volume=20 |issue=8 |pages=1002–18 |year=2008 |month=September |pmid=18608078 |pmc=2570227 |doi=10.1080/09540120701767216 |url=}}</ref> Nonostante l'uso diffuso di tali terapie, l'efficacia di esse non è stata stabilita.<ref name="pmid15969772">{{Cite journal|author=Mills E, Wu P, Ernst E |title=Complementary therapies for the treatment of HIV: in search of the evidence |journal=Int J STD AIDS |volume=16 |issue=6 |pages=395–403 |year=2005 |month=June |pmid=15969772 |doi=10.1258/0956462054093962 |url=}}</ref> Uno studio del 2005 ha concluso:"Vi sono prove insufficienti per sostenere l'uso di erbe medicinali in individui infetti da HIV e malati di AIDS".<ref>{{Cite journal|author=Liu JP, Manheimer E, Yang M |title=Herbal medicines for treating HIV infection and AIDS |journal=Cochrane Database Syst Rev |issue=3 |pages=CD003937 |year=2005 |pmid=16034917 |doi=10.1002/14651858.CD003937.pub2 |url=|editor1-last=Liu|editor1-first=Jian Ping}}</ref> L'[[agopuntura]] è stata proposta solo per il sollievo sintomatico, ma non per il trattamento o la cura per l'HIV o l'AIDS.<ref name="Nicholas2007">{{Cite journal|author=Nicholas PK |title=Symptom management and self-care for peripheral neuropathy in HIV/AIDS |journal=AIDS Care |volume=19 |issue=2 |pages=179–89 |year=2007 |month=February |pmid=17364396 |doi=10.1080/09540120600971083 |url=|author-separator=,|author2=Kemppainen JK|author3=Canaval GE ''|display-authors=3|last4=Corless|first4=I. B.|last5=Sefcik|first5=E. F.|last6=Nokes|first6=K. M.|last7=Bain|first7=C. A.|last8=Kirksey|first8=K. M.|last9=Sanzero Eller|first9=L.}}</ref> |
|||
| ⚫ | |||
| ⚫ | |||
La somministrazione supplementare di [[vitamine]] o minerali ha dimostrato benefici in alcuni studi. Le dosi giornaliere di [[selenio]] sono in grado di sopprimere la carica virale associata all'HIV con un miglioramento della conta dei CD4. Il selenio può essere usato come terapia aggiuntiva ai normali trattamenti antivirali,<ref>{{Cite journal |
|||
| ⚫ | In caso di possibile esposizione al virus, subito dopo un evento a rischio in base alle vie di trasmissione appena descritte, è possibile sottoporsi a un particolare trattamento farmacologico noto come [[Profilassi post-esposizione ad HIV|profilassi post-esposizione]], in grado di ridurre notevolmente le probabilità di contagio, se applicato correttamente e nei tempi appropriati. |
||
| author=Hurwitz BE |
|||
| title=Suppression of human immunodeficiency virus type 1 viral load with selenium supplementation: a randomized controlled trial |
|||
| journal=Arch. Intern. Med. |
|||
| volume=167 |
|||
| issue=2 |
|||
| pages=148–54 |
|||
| year=2007 |
|||
| month=January |
|||
| pmid=17242315 |
|||
| doi=10.1001/archinte.167.2.148 |
|||
| url= |
|||
| author-separator=, |
|||
| author2=Klaus JR |
|||
| author3=Llabre MM '' |
|||
| display-authors=3 |
|||
| last4=Gonzalez |
|||
| first4=A. |
|||
| last5=Lawrence |
|||
| first5=P. J. |
|||
| last6=Maher |
|||
| first6=K. J. |
|||
| last7=Greeson |
|||
| first7=J. M. |
|||
| last8=Baum |
|||
| first8=M. K. |
|||
| last9=Shor-Posner |
|||
| first9=G. |
|||
}}</ref><ref>{{cite journal |last=Schrauzer |first=Gerhard N. |coauthors=Juliane Sacher |year=1994 |title=Selenium in the maintenance and therapy of HIV-infected patients |journal=Chemico-Biological Interactions |volume=91 |issue=2–3 |pages=199–205 |doi=10.1016/0009-2797(94)90040-X |url=http://www.sciencedirect.com/science/article/pii/000927979490040X |accessdate=20110918 |quote= |pmid=7514960 }}</ref> ma non può curare l'infezione. Sono necessari ulteriori dati prima che possa essere stabilito che la supplementazione di selenio ridua i tassi di mortalità. |
|||
Vi sono alcune prove che la [[vitamina A]] nei bambini riduca la mortalità e migliori la crescita.<ref name=Irlam/> Un ampio studio effettuato in [[Tanzania]] su donne malnutrite e immunologicamente compromesse in gravidanza e in allattamento, che hanno mostrato una serie di vantaggi dall'integrazione multivitaminica quotidiana.<ref name=Irlam>{{Cite journal|author=Irlam JH, Visser ME, Rollins N, Siegfried N |title=Micronutrient supplementation in children and adults with HIV infection |journal=Cochrane Database Syst Rev|issue=4 |pages=CD003650 |year=2005 |pmid=16235333|doi=10.1002/14651858.CD003650.pub2|editor1-last=Irlam|editor1-first=James JH}}</ref> L'assunzione di micronutrienti a livelli [[Dose giornaliera consigliata|RDA]] per gli adulti infettati da HIV è raccomandata dall'Organizzazione Mondiale della Sanità (OMS).<ref name='WHO_nutrients'/> L'OMS precisa inoltre che numerosi studi indicano che la supplementazione di vitamina A, [[zinco]] e [[ferro]] è in grado di produrre effetti negativi sugli adulti l'HIV positivi.<ref name='WHO_nutrients'>{{Cite book| last = [[World Health Organization]] | title = Nutrient requirements for people living with HIV/AIDS: Report of a technical consultation | date = 2003-05 | location = Geneva | url = http://www.who.int/nutrition/publications/Content_nutrient_requirements.pdf | id = | isbn = | accessdate =March 31, 2009| archiveurl= http://web.archive.org/web/20090325030154/http://www.who.int/nutrition/publications/Content_nutrient_requirements.pdf| archivedate=March 25 2009 <!--DASHBot-->| deadurl= no}}</ref> |
|||
==Prognosi== |
==Prognosi== |
||
| Riga 347: | Riga 363: | ||
}}</ref> |
}}</ref> |
||
| ⚫ | |||
| ⚫ | |||
| ⚫ | Non esistono attualmente farmaci in grado di prevenire l'infezione del virus HIV quindi il miglior modo di prevenire l'AIDS è evitare tutte quelle situazioni che permettono la trasmissione del virus dell'immunodeficienza. In particolare per evitare il contatto fra le secrezioni sessuali di un partner infetto con le mucose genitali bisogna evitare i rapporti non protetti e, per fare ciò, è necessario l'uso del [[preservativo]] maschile e del [[Preservativo#Profilattici femminili|preservativo femminile]]. |
||
| ⚫ | |||
| ⚫ | |||
| ⚫ | In caso di possibile esposizione al virus, subito dopo un evento a rischio in base alle vie di trasmissione appena descritte, è possibile sottoporsi a un particolare trattamento farmacologico noto come [[Profilassi post-esposizione ad HIV|profilassi post-esposizione]], in grado di ridurre notevolmente le probabilità di contagio, se applicato correttamente e nei tempi appropriati. |
||
== Ricerca == |
== Ricerca == |
||
Versione delle 16:00, 12 mag 2012
| AIDS | |
|---|---|
 | |
| Specialità | infettivologia |
| Eziologia | HIV |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 042 |
| ICD-10 | B24 |
| OMIM | 609423 |
| MeSH | D000163 |
| MedlinePlus | 000594 |
| eMedicine | 211316 |
| Sinonimi | |
| Sindrome da immunodeficienza acquisita | |
La Sindrome da Immunodeficienza Acquisita (da cui l'acronimo SIDA in italiano, francese e spagnolo), o Acquired Immune Deficiency Syndrome (AIDS in inglese, utilizzato anche all'estero) è una malattia del sistema immunitario umano causata dal virus dell'immunodeficienza umana (HIV).[1][2][3] La malattia interferisce con il sistema immunitario, rendendo le persone colpite più vulnerabili alle infezioni, incluse le infezioni opportunistiche e tumori che generalmente non colpiscono le persone con un sistema immunitario normale. Questa vulnerabilità aumenta con il progredire della malattia.
L'HIV si trasmette in molti modi, ad esempio tramite i rapporti sessuali (compreso il sesso orale e sesso anale), trasfusioni di sangue contaminato e aghi ipodermici e tramite trasmissione verticale tra madre e bambino durante la gravidanza, il parto e l'allattamento al seno. Esso può essere trasmesso dal contatto di una membrana mucosa o con il sangue con un fluido corporeo che ha il virus in esso, come il sangue, il liquido seminale, il fluido vaginale, il liquido preseminale o il latte materno.[4][5]
Il virus e la malattia sono spesso indicati insieme come HIV/AIDS. La malattia è un importante problema sanitario in molte parti del mondo ed è considerato una pandemia.[6] Nel 2009, l'Organizzazione Mondiale della Sanità (OMS) stima che vi siano 33,4 milioni di persone nel mondo vivono con l'HIV/AIDS, con 2,7 milioni di nuove infezioni HIV all'anno e 2,0 milioni di decessi annuali a causa di AIDS.[7] Secondo il rapporto UNAIDS 2009, in tutto il mondo vi sono state circa 60 milioni di persone contagiate sin dall'inizio della pandemia, con circa 25 milioni di morti e 14 milioni di bambini orfani nel sud Africa.[8]
La ricerca genetica indica che l'HIV abbia avuto origine in Africa centro-occidentale nel corso del tardo XIX secolo o all'inizio del ventesimo secolo.[9][10] L'AIDS è stato individuato dal Centers for Disease Control and Prevention (CDC) nel 1981 e la sua causa, l'HIV, è stata identificata nei primi anni 1980.[11]
Anche se i trattamenti per l'HIV/AIDS possono rallentare il decorso della malattia, non vi è cura conosciuta o vaccino contro l'HIV. Il trattamento antiretrovirale riduce sia i morti che le nuove infezioni, ma questi farmaci sono costosi e non sono disponibili in tutti i paesi.[12] A causa della difficoltà nel trattamento delle infezioni da HIV, la prevenzione è un obiettivo chiave per il controllo dell'AIDS.
Storia
L'AIDS è stato riconosciuto per la prima volta il 5 giugno 1981, quando il CDC ha registrato un cluster di polmonite da Pneumocystis carinii in cinque uomini omosessuali a Los Angeles.[13] In principio, il CDC non aveva dato un nome ufficiale alla malattia e spesso faceva riferimento ad essa per mezzo delle malattie che sono state associate ad essa, ad esempio, linfoadenopatia.[14][15]
In generale la stampa coniò il termine GRID che stava per Gay-related immune deficiency.[16] Il CDC, in cerca di un nome, osservò che le comunità infette apparentemente fossero limitate a quelle degli haitiani, degli omosessuali, degli emofiliaci e dei conumatori di eroina, coniò i termine di "malattia 4H".[17] Tuttavia, dopo aver stabilito che l'AIDS non era limitato a quelle sole comunità[159], il termine AIDS venne introdotto nel luglio 1982.[18] Nel settembre 1982, il CDC iniziò ad usare i nomi di AIDS per la corretta definizione della malattia.[19]
La identificazione positiva del virus HIV-1 viene dal Congo nel 1959 e gli studi genetici del 1960 indicano che il virus passato nella popolazione umana dagli scimpanzé circa cinquant'anni prima.[10] Uno studio del 2007 studio afferma che un ceppo di HIV- 1, probabilmente spostato dall'Africa ad Haiti, è entrato negli Stati Uniti intorno al 1969.[20]
L'HIV deriva dal relativo virus di immunodeficienza delle scimmie (SIV), che infetta le scimmie in Africa. Vi sono prove che gli esseri umani che partecipano ad attività di caccia e di vendita di pelli di scimmia, abbiano contratto il SIV.[21] Tuttavia, solo alcune di queste infezioni è stata in grado di causare epidemie nell'uomo e tutte si sono verificate tra la fine del XIX secolo e l'inizio del XX secolo. Per spiegare la nascita di epidemie di HIV negli umani solo da quel momento, vi sono diverse teorie: cambiamenti sociali dopo il colonialismo[22] trasmissione tramite vaccinazioni contro il vaiolo con aghi non sterili[23][24] e la prostituzione con la concomitante alta frequenza di malattie ulcerative dei genitali (come la sifilide) nelle nascenti città coloniali.[25][26]
Una delle prime vittime famose di AIDS fu l'americano Rock Hudson, un attore gay morto il 2 ottobre 1985 dopo aver annunciato che aveva contratto il virus. La malattia gli era stata diagnosticata nel 1984. [171] Un'altra vittima degna di nota fu Nicholas Eden, membro gay del Parlamento inglese e figlio del defunto primo ministro Anthony Eden.[27][28] Il virus ha provocato forse la sua più celebre vittima il 24 novembre 1991, quando la rockstar Freddie Mercury, cantante de frontman dei Queen, morì per una malattia correlata all'AIDS dopo aver annunciato la malattia soltanto il giorno precedente.[29] Tuttavia la diagnosi gli era stata fatta già nel 1987.[30] Una delle prime vittime eterosessuali fu Arthur Ashe, tennista americano. Diagnosticato come positivo all'HIV, il 31 agosto 1988, dopo aver contratto il virus da trasfusioni di sangue durante un intervento chirurgico al cuore. Morì all'età di 49 anni, il 6 febbraio 1993.[31]
Una teoria controversa nota come teoria del vaccino orale antipolio sull'origine dell'AIDS suggerisce che l'epidemia di AIDS sia stata involontariamente avviata alla fine del 1950 nel Congo Belga dalla ricercatrice Hilary Koprowski che stava sperimentando un vaccino contro la poliomielite.[32][33] La comunità scientifica ha dichiarato che le prove disponibili non non supportano questa teoria.[34][35][36]
Epidemiologia

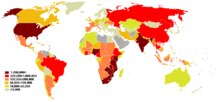
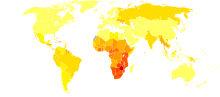
nessun dato
≤ 10
10–25
25–50
50–100
100–500
500–1000
1000–2500
2500–5000
5000–7500
7500-10000
10000-50000
≥ 50000
La pandemia di AIDS può anche essere vista come diverse epidemie di sottotipi distinti. I fattori principali della sua diffusione sono la trasmissione sessuale e la trasmissione verticale da madre a figlio alla nascita e attraverso il latte materno.[6] Nonostante il recente miglioramento all'accesso al trattamento antiretrovirale, in molte regioni del mondo, la pandemia di AIDS ha coinvolto circa 2,1 milioni (range tra gli 1.900.000 e i 2.400.000) di persone nel 2007, di cui circa 330.000 erano bambini sotto i 15 anni.[37] A livello globale, si stima che 33,2 milioni di persone vivevano con l'HIV nel 2007, di cui 2,5 milioni di bambini. Si stima che circa 2,5 milioni (range tra gli 1.800.000 e i 4.100.000) persone siano state contagiate nel 2007, tra cui 420.000 bambini.[37]
L'Africa subsahariana rimane di gran lunga la regione più colpita. Nel 2007 si stimava che li ci fossero il 68% di tutte le persone che vivono con l'AIDS e il 76% di tutte le morti per AIDS, con 1,7 milioni di nuove infezioni. A differenza di altre regioni, la maggior parte delle persone che vivevano con l'HIV nell'Africa sub-sahariana nel 2007 erano donne (61%). La prevalenza sugli adulti nel 2007 era stata stimata al 5,0% e l'AIDS continua ad essere la principale causa di mortalità in questa regione.[37]
Il Sud Africa ha la più grande popolazione di pazienti affetti da HIV nel mondo, seguito da Nigeria e India.[38] Il Sud e Sud-Est asiatico sono le seconde regioni più colpite.[37] L'India ha circa 2,5 milioni di infetti e la prevalenza negli adulti è stimata nello 0,36%.[37] L'aspettativa di vita è diminuita drammaticamente negli paesi più colpiti, per esempio, nel 2006 è stato stimato che era scesa da 65 a 35 anni in Botswana.[6]
Negli Stati Uniti, le giovani donne afro-americane sono a rischio particolarmente elevato per l'infezione da HIV.[39] Gli afro-americani rappresentano il 10% della popolazione, ma possiedono circa la metà dei casi di HIV/AIDS a livello nazionale.[40] Questo è dovuto in parte alla mancanza di informazioni sull'AIDS, nonché di un accesso limitato alle risorse sanitarie e una maggiore probabilità di rapporti sessuali con partner di sesso maschile a rischio.[41]
Ci sono anche differenze geografiche nella prevalenza AIDS negli Stati Uniti, è infatti più comune nelle grandi aree metropolitane della costa orientale e nella California e nelle aree urbane del profondo sud.[41] Circa 1,1 milioni di persone vivono con l'HIV/AIDS negli Stati Uniti e più di 56.000 nuove infezioni si verificano ogni anno.[42]
Nei paesi dell'Europa dell'Est e dell'Asia Centrale l'epidemia è in espansione con 1,3 milioni di persone sieropositive contro le 160.000 del 1995.
Patogenesi
Ciò che l'infezione virale provoca è la comparsa di uno stato infiammatorio cronico che si risolve in un deficit funzionale e quantitativo del sistema immunitario. Sebbene una risposta immune particolarmente forte possa essere utile per controllare la replicazione virale, il mantenimento di un tale stato nel corso del tempo può portare a un progressivo esaurimento e deplezione cellulare.
Evento centrale nella patogenesi dell'infezione da HIV è l'interessamento della linea linfocitaria.
Effettivamente oltre alla riduzione numerica si notano anche vari fenomeni imputabili alla riduzione funzionale dei linfociti T:
- Riduzione della risposta proliferativa alla stimolazione antigenica,
- Sbilanciamento della risposta Th1 a favore di quella Th2. Ciò determina una riduzione dell'immunità cellulare a tutto vantaggio di quella umorale,
- Mancanza o riduzione della risposta T a opera di antigeni cui si era precedentemente suscettibili. Si ipotizza che ciò possa essere dovuto a una precoce deplezione dei linfociti CD4 di memoria probabilmente a causa della loro alta espressione del recettore CCR5.
Attualmente si ritiene che tutti questi fenomeni non abbiano una base univoca ma multifattoriale:
- è noto che l'HIV sia in grado di uccidere direttamente la cellula per lisi (effetto citopatico). Ciò potrebbe avvenire per accumulo eccessivo di particelle o materiale genetico o proteico di natura virale. Si pensa che a ciò si possa aggiungere un'inibizione eccedente dell'espressione proteica della cellula ospite
- l'HIV è in grado di generare sincizi per la fusione delle membrane cellulari di cellule infette tra loro oppure con cellule sane a causa del legame che si può formare tra gp120 e CD4. A seguito della fusione si determina un forte rigonfiamento e morte cellulare in poche ore. Sembrerebbe che la capacità di formare sincizi sia limitata solo ai ceppi T-tropici di HIV-1.
- la formazione di anticorpi contro proteine dell'envelope virale può essere responsabile della lisi di cellule esprimenti questi antigeni sulla loro superficie. Possono intervenire diversi fenomeni in quest'evento: la lisi mediata da linfociti T specifici o a opera di cellule citotossiche (NK, granulociti, fagociti mononucleati),
- apoptosi linfocitaria. Questo fenomeno coinvolgerebbe sia i linfociti T CD4+ sia quelli CD8+. Per i primi si sospetta il coinvolgimento del legame CD4-gp120 nella genesi del fenomeno cui si aggiunge l'attivazione linfocitaria per stimolazione del recettore per l'antigene (TCR) con conseguente aggregazione dei CD4 e scatenamento del fenomeno apoptotico. Nella genesi di questo fenomeno, tuttavia, sono coinvolti altri fattori. Varie proteine virali, env, vpr, nef, vpu e tat hanno dimostrato di indurre apoptosi in linfociti T non infetti sebbene tra essa si ritenga che in vivo l'azione più importante venga svolta da env. Anche l'attivazione del recettore CXCR4 riveste una certa importanza in quanto esso è in grado di indurre una cascata molecolare apoptotica indipendente dal recettore Fas. Altri studi, inoltre, hanno dimostrato che l'attivazione di CXCR4 è un evento importante nello sviluppo dell'apoptosi sia dei linfociti CD4+ sia CD8+.
- perdita dei precursori delle cellule immunitarie. Si ritiene che ciò possa avvenire o per infezione diretta delle o di cellule progenitrici situate nel timo o di cellule accessorie capaci di secernere citochine e fattori necessari al processo di differenziazione.
- si è notato un certo grado di omologia tra gp120, gp41 e gli antigeni HLA-DR e HLA-DQ. Ciò ha portato a ipotizzare che eventuali anticorpi contro le proteine virali possano cross-reagire con le proteine HLA espresse su linfociti specifici determinando, così, un blocco del legame di quest'ultimi con il recettore CD4 delle cellule infette cui segue un'inibizione di tipo funzionale,
- sembrerebbe che il legame di gp120 o gp41 sul CD4 sia in grado di inibire la funzione dei linfociti T helper rendendoli incapaci di rispondere alla stimolazione mediata da CD3,
- possibile legame di superantigeni di origine virale alla catena b del TCR con conseguente anergia linfocitaria.
In corso di infezione da HIV vengono a crearsi due compartimenti virologici distinti ma comunicanti:
- un compartimento attivo costituito dal virus libero nel sangue e da quello contenuto all'interno di linfociti caratterizzato da una replicazione virale elevata,
- un compartimento di latenza costituito da linee cellulari e zone anatomiche dell'organismo dove il virus resta in uno stato latente e che fungono, perciò, da serbatoi (reservoir).
Se il compartimento attivo gioca un ruolo importante nel danneggiare il sistema immunitario, quello di latenza è il principale responsabile della mancata eradicazione del virus dall'organismo.
I reservoir di HIV vengono suddivisi in cellulari e anatomici.
Quelli cellulari sono costituiti dalle cellule follicolari-dendritiche, dai linfociti CD4+ quiescenti e dai monociti-macrofagi.
Dei reservoir anatomici fanno parte, invece, il sistema nervoso centrale e i testicoli (sebbene altri compartimenti dell'organismo siano sospettati di avere una funzione simile).
Le cellule follicolari dendritiche sembrano avere un ruolo importante, almeno nelle prime fasi dell'infezione, a causa della loro funzione di presentazione dell'antigene, nel portare il virus a contatto con gli organi linfoidi o i linfociti CD4+. Oltre a ciò si è visto che sono capaci di trattenere sulla loro superficie un elevato quantitativo di virioni. Tuttavia in corso di terapia antiretrovirale tale numero si riduce drasticamente a tal punto che qualche autore sostiene che esse, in corso di terapia antiretrovirale efficace, perdano la loro funzione di reservoir o, al massimo, che diventi di secondo piano. È da notare, tuttavia, che tale conclusione non è unanimemente condivisa.
I linfociti CD4+ quiescenti possono essere infettati da HIV anche se le modalità di questo fenomeno non sono ancora chiare. I linfociti quiescenti vengono sottoposti a maturazione nel timo e da lì emergono rimanendo in uno stato latente fino all'incontro con l'antigene. Si ritiene che l'infezione col virus possa avvenire o nello stadio immaturo all'interno del timo (organo nel quale il virus è stato rintracciato) o nello stadio di quiescenza una volta completata la maturazione. In tal caso si ritiene che a causa dello stato di quiete della cellula il genoma virale si trovi nella forma non integrata. Un'altra ipotesi sostiene che il virus infetti linfociti attivi i quali, una volta concluso il loro stato di attività, possono andare incontro a uno stato di latenza, ammesso che siano riusciti a sopravvivere. In tal caso il genoma virale si trova nella forma integrata anche se non si ha produzione di virioni.
I monociti/macrofagi sono un compartimento sottoposto a un'infezione cronica e produttiva da parte di HIV, essendo poco sensibili agli effetti citopatici del virus. La continua produzione virale e la capacità dei monociti di veicolare il virus in quasi tutto l'organismo rendono tale compartimento il più importante nel mantenimento dell'infezione. È noto,inoltre, che i monociti/macrofagi sono la principale fonte di virus in caso di interruzione o fallimento della terapia antiretrovirale.
È noto che HIV si può ritrovare nel sistema nervoso centrale di individui infetti. Da alcuni dati si ipotizza che la penetrazione del virus possa avvenire in tempi molto precoci dopo l'ingresso nell'organismo. Nel sistema nervoso centrale l'infezione virale è limitata ai macrofagi e alle cellule della microglia mentre gli altri tipi cellulari non sembrano essere coinvolti (tranne gli astrociti la cui infezione, come si è affermato precedentemente, non è produttiva). L'assoluta particolarità del sistema nervoso centrale quale elemento di riserva di HIV la si evince anche dal fatto che il virus in esso presente è genotipicamente e
Il più delle volte l'exitus avviene a seguito delle infezioni opportunistiche tra cui più spesso per le polmoniti.
Trasmissione
Dagli inizi dell'epidemia, sono state individuate principalmente tre vie di trasmissioni dell'HIV:
- Sessualmente. La maggior parte delle infezioni del virus dell'HIV avvenne, e avviene tuttora, attraverso rapporti sessuali non protetti. La trasmissione sessuale può insorgere quando c'è contatto fra le secrezioni sessuali di un partner infetto con le mucose genitali, della bocca (cunnilingus e fellatio) o del retto dell'altro. Nonostante la probabilità di trasmissione non sia elevata, il grande numero di esposizioni di questo tipo fa sì che sia la causa prevalente della diffusione del virus.
- Sangue e suoi derivati. Questa via di trasmissione è particolarmente importante per gli utilizzatori di droghe introvenose, emofiliaci e riceventi di trasfusioni di sangue e suoi derivati. In particolare, la trasmissione si ha con lo stretto e diretto contatto tra ferite aperte e sanguinanti oppure in casi come lo scambio di siringhe infette,[43] quindi il virus non si trasmette tramite contatti come strette di mano, abbracci, baci, morsi, graffi[44] né tramite l'uso di rasoi o spazzolini da denti di persone sieropositive (se privi di tracce ematiche), anche se è comunque sempre consigliabile l'uso di strumenti di igiene personale individuali[45].
Anche gli operatori del settore sanitario (infermieri, tecnici di laboratorio, dottori etc) sono coinvolti, sebbene più raramente. È interessato da questa via di trasmissione anche chi pratica o si fa praticare tatuaggi e piercing. - Madre-figlio. La trasmissione del virus da madre a figlio può accadere in utero durante le ultime settimane di gestazione e alla nascita. Anche l'allattamento al seno presenta un rischio di infezione per il bambino. In assenza di trattamento, il tasso di trasmissione tra madre e figlio è del 25%. Tuttavia, dove un trattamento viene effettuato, combinandolo con la possibilità di un parto cesareo, il rischio è stato ridotto all'1%.
L'HIV è stato trovato nella saliva, lacrime e urina di individui infetti, ma vista la bassa concentrazione del virus in questi liquidi biologici, il rischio di trasmissione è considerato trascurabile. Lo stesso vale per tosse, sudore, muco e feci.[44]
Si noti che il virus non si trasmette tramite vestiti, asciugamani, lenzuola, né tramite bicchieri, piatti o posate.[44]
Le zanzare, da sempre sospettate di essere un possibile veicolo di infezione, in realtà sono sostanzialmente innocue, sia perché il virus non si può replicare all'interno delle ghiandole salivari dell'insetto (trasmissione biologica)[46] sia per via della bassissima probabilità di infezione: è stato calcolato che una persona dovrebbe essere punta da 10 milioni di zanzare (portatrici del virus) per avere una probabilità di essere infettato.[47] Questa falsa credenza è diffusa nei paesi meno sviluppati.[48] Le zanzare sono in effetti responsabili della trasmissione di altre patologie a eziologia virale come per esempio dengue e febbre gialla per le quali però si verificano epidemie stagionali.
La zanzara femmina (il maschio non punge) dopo aver nutrito le uova nel proprio addome con il sangue aspirato, riposa per circa 24 ore, tempo sufficiente alla scomparsa del virus dall'insetto madre. Anche qualora la zanzara punga due individui in successione di cui il primo sieropositivo, la possibilità di contagio (trasmissione meccanica) è nulla perché il canale attraverso cui viene iniettata la saliva e quello attraverso il quale viene prelevato il sangue sono due condotti differenti, non in comunicazione tra di loro. Un discorso analogo può essere fatto anche per altri artropodi ematofagi come pulci, zecche e cimici.
Sintomatologia

I primi sintomi dell'AIDS sono simili a quelli che si sviluppano in soggetti con un normale sistema immunitario. La maggior parte sono infezioni causate da batteri, virus, funghi, parassiti e altri organismi[49]. Negli individui affetti da AIDS sono comuni le infezioni opportunistiche, e aumenta il rischio di sviluppare varie forme di tumore come il Sarcoma di Kaposi, tumori del cervello e linfomi. Sintomi comuni sono febbre, sudorazione specie notturna, ingrossamento ghiandolare, tremore, debolezza e perdita di peso[50]. Senza il supporto terapeutico la morte sopravviene entro un anno[51]. La maggior parte dei pazienti muore per infezioni opportunistiche dovute al progressivo indebolimento del sistema immunitario[52]. Si ritiene che il trattamento terapeutico denominato HAART consenta un incremento dell'aspettativa di vita medio attorno ai 30 anni[53] o, secondo alcuni studi, anche oltre[54].
Le principali patologie polmonari sono: la polmonite da Pneumocystis jiroveci, la tubercolosi (che può evolvere in extrapolmonare) e la parotite. Le infezioni del tratto gastro-intestinale comportano esofagiti e diarrea cronica. Tra le principali patologie neurologiche vi sono la toxoplasmosi, la leucoencefalite multifocale progressiva e l'AIDS Dementia Complex
Diagnosi
La diagnosi di AIDS in una persona infetta da HIV si basa sulla presenza di alcuni segni o sintomi. Dal 5 giugno 1981sono state coniate varie definizioni per il monitoraggio epidemiologico dell'infezione: tra queste la definizione Bangui e quella dell'Organizzazione Mondiale della Sanità datata 1994. Tuttavia, non sono da intendersi come utili per la classificazione clinica dei pazienti, in quanto non sono appropriate e specifiche. Il sistema di classificazione usato dall'Organizzazione Mondiale della Sanità e quello del CDC (Centers for Disease Control) può essere utilizzato solo nei paesi sviluppati.
Classificazione secondo l'OMS
Nel 1990, l'Organizzazione Mondiale della Sanità (OMS) ha raggruppato i diversi tipi di casi definendo una scala per i pazienti affetti da HIV-1.[55] Questa è stata aggiornata nel settembre del 2005. La maggior parte di queste infezioni opportunistiche può essere facilmente curata in soggetti altrimenti sani.
- Stadio I: l'infezione da HIV è asintomatica e non categorizzata come AIDS
- Stadio II: include minori manifestazioni mucocutanee e ricorrenti infezioni del tratto respiratorio superiore
- Stadio III: include diarrea cronica prolungata per oltre un mese, gravi infezioni batteriche e tubercolosi
- Stadio IV: include toxoplasmosi del cervello, candidosi di esofago, trachea, bronchi o polmoni e sarcoma di Kaposi; queste patologie sono usate come indicatori dell'AIDS.
Classificazione secondo il CDC
Nel 1993, il Center for Disease Controlo and Prevention statunitense ha ampliato la sua definizione di AIDS includendo tutte le persone sieropositive con il conteggio delle cellule CD4+ T inferiore a 200 per microlitri di sangue o al 14% di tutti i linfociti.[56] La maggior parte dei nuovi casi di AIDS nei paesi sviluppati seguono questa definizione. La diagnosi di AIDS si ferma anche se, dopo il trattamento, le cellule CD4+ T sale al di sopra di 200 per microlitri di sangue o se le altre patologie che definiscono l'AIDS malattie vengono guarite.
Test HIV
Molte persone non sanno che sono infette da HIV.[57] Meno dell'1% della popolazione sessualmente attiva urbana in Africa è stata testato e questa proporzione è ancora più bassa nelle popolazioni rurali. Inoltre, solo lo 0,5% delle donne in gravidanza che frequentano le strutture sanitarie urbane sono sottoposte al test. Ancora una volta, questa percentuale è più bassa nelle strutture sanitarie rurali.[57] Per tale motivo il sangue e gli emoderivati utilizzati vengono sottoposti al test HIV.
Il test HIV viene solitamente effettuato su sangue venoso. Molti laboratori utilizzano la quarta generazione di test di screening che rilevano anticorpi anti-HIV (IgG e IgM) e l'antigene p24 dell'HIV. Il rilevamento di anticorpi per HIV in un paziente precedentemente noto come negativo è evidenza di infezione da HIV. Gli individui a cui il primo test ha evidenziato una positività verranno sottoposti ad un nuovo esame su un secondo campione di sangue per confermare i risultati.
Il periodo di finestra (il tempo tra l'infezione iniziale e lo sviluppo di anticorpi rilevabili) può variare richiedendo fino a da 3 a 6 mesi per la sieroconversione. Il rilevamento del virus mediante reazione a catena della polimerasi (PCR) durante il periodo finestra è possibile e consente una diagnosi più precoce.
Gli eventuali risultati positivi ottenuti con la PCR vengono confermati da test anticorpali.[58] I test di routine per l'infezione da HIV se utilizzati nei neonati e nei bambini, nati da madri sieropositive, non hanno alcun valore, in quanto vi è la presenza di anticorpi materni nel sangue del bambino.[59] Per una corretta diagnosi in questi soggetti è necessario ricorrere alla PCR.[60]
Terapia
Attualmente, l'infezione da HIV viene trattata con la cosiddetta highly active antiretroviral therapy (HAART) nella quale si utilizzano opportune combinazioni di farmaci antiretrovirali. Il suo utilizzo, a partire dal suo ingresso nel 1995, ha consentito di ridurre la morbilità e la mortalità degli individui che sono stati infettati dal virus. Tale terapia, inoltre, permette anche un miglioramento dei parametri immunitari con un netto aumento del linfociti CD4+ che sembra permanere fino a 4-5 anni cui si accompagna un abbassamento della carica virale plasmatica e liquorale.
L'utilizzo della HAART, tuttavia, in uno studio preliminare condotto su dieci persone infette da HIV-2 sembra avere una minore efficacia rispetto ai risultati che si ottengono con HIV-1.
Attualmente la terapia antiretrovirale utilizza farmaci appartenenti a quattro classi:
- gli inibitori della trascrittasi inversa, a loro volta distinti in inibitori nucleosidici, nucleotidici e non nucleosidici,
- gli inibitori della proteasi,
- gli inibitori della fusione,
- gli inibitori dell'integrasi.
Gli inibitori nucleosidici della trascrittasi inversa per esplicare la loro azione devono venir trifosforilati dalle chinasi endocellulari e successivamente competono con i desossinucleotidi endogeni durante il processo di retrotrascrizione. L'efficacia di tali composti dipende dalla concentrazione intracellulare loro e dei desossinucleotidi con cui si trovano a competere. Ciò significa che cellule come i macrofagi, che hanno un metabolismo limitato e in conseguenza di ciò una concentrazione molto bassa di desossinucleotidi, sono assai sensibili all'azione di tali farmaci.
Gli inibitori nucleotidici, di cui in Italia è registrato solo il Tenofovir si comportano come inibitori competitivi della trascrittasi inversa, come gli inibitori nucleosidici, ma, a differenza di quest'ultimi, presentano un gruppo fosfato legato a una purina o una pirimidina. Ciò permette l'eliminazione della prima tappa di fosforilazione semplificando le tappe di metabolizzazione riducendole a due. Anche tale categoria di farmaci, così come gli inibitori nucleosidici, presenta un'azione maggiore sui macrofagi che sui linfociti infettati. Si è visto che l'indice terapeutico del Tenofovir sui monociti/macrofagi si aggira intorno a 15000 mentre sui linfociti si situa su 20.
Gli inibitori non nucleosidici della trascrittasi inversa esplicano la loro attività legandosi direttamente al sito attivo dell'enzima determinandone il blocco dell'azione. Tali farmaci sono indipendenti dal metabolismo cellulare in quanto non necessitano di alcuna modificazione e non risentono della concentrazione di dessosinucleotidi. A seguito di ciò il loro effetto su monociti/macrofagi e linfociti sembra essere equivalente.
Gli inibitori della proteasi vanno a bloccare l'ultima parte del ciclo replicativo di HIV in quanto impediscono la maturazione delle proteine virali. Ciò determina un blocco dell'assemblaggio e del rilascio di nuovi virioni. Un tale meccanismo d'azione fa sì che gli inibitori della proteasi siano utili in tutte quelle situazioni in cui le fasi iniziali del ciclo virale sono già passate rendendo perciò inutile l'uso degli inibitori della trascrittasi inversa. Una simile situazione si rinviene nei macrofagi i quali, come si è visto precedentemente, fungono da reservoir di HIV ai cui effetti citopatici sono poco sensibili. In tali cellule il genoma virale è già integrato in quello dell'ospite per cui gli unici composti in grado di bloccare la replicazione virale a questo livello attualmente sono gli inibitori della proteasi. Sfortunatamente la concentrazione efficace di questi composti sui monociti/macrofagi e maggiore di quella dei linfociti CD4+ attivi e spesso sono equivalenti alle massime concentrazioni plasmatiche raggiungibili in vivo. Ciò non solo può favorire la comparsa di effetti avversi ma può anche rendere ragione del fatto che in alcuni distretti dell'organismo l'inibizione della replicazione virale nei monociti/macrofagi ottenuta in tal modo sia incompleta.
Gli inibitori della fusione sono una categoria di farmaci di cui, al momento, l'unico esponente è l'Enfuvirtide, determinano un blocco del processo di fusione del virus con la membrana della cellula ospite. Questo processo si articola in tre fasi: aggancio, legame ai corecettori e fusione delle membrane. Enfuvirtide è un peptide che mima un motivo della proteina gp41. Quando la proteina gp120 si aggancia ai suoi recettori, gp41 subisce una serie di cambiamenti conformazionali che culminano nella formazione di una struttura a tre foglietti β che funziona da ponte tra il virione e la cellula da infettare. Enfuvirtide determina un blocco della regione amino-terminale della gp41 impedendo la formazione dei tre foglietti.
Gli inibitori dell'integrasi rappresentano una nuova categoria di farmaci che agiscono nella fase cosiddetta di "integrazione", ossia la fase in cui il DNA sintetizzato del virus si inserisce nel genoma della cellula ospite. Un esempio di questa classe di farmaci è il Raltegavir, che è stato anche il primo farmaco di questa categoria.
Terapia complementare e medicina alternativa
Negli Stati Uniti, circa il 60% dei pazienti affetti da HIV, utilizza varie forme di medicina complementare o alternativa.[61] Nonostante l'uso diffuso di tali terapie, l'efficacia di esse non è stata stabilita.[62] Uno studio del 2005 ha concluso:"Vi sono prove insufficienti per sostenere l'uso di erbe medicinali in individui infetti da HIV e malati di AIDS".[63] L'agopuntura è stata proposta solo per il sollievo sintomatico, ma non per il trattamento o la cura per l'HIV o l'AIDS.[64]
La somministrazione supplementare di vitamine o minerali ha dimostrato benefici in alcuni studi. Le dosi giornaliere di selenio sono in grado di sopprimere la carica virale associata all'HIV con un miglioramento della conta dei CD4. Il selenio può essere usato come terapia aggiuntiva ai normali trattamenti antivirali,[65][66] ma non può curare l'infezione. Sono necessari ulteriori dati prima che possa essere stabilito che la supplementazione di selenio ridua i tassi di mortalità.
Vi sono alcune prove che la vitamina A nei bambini riduca la mortalità e migliori la crescita.[67] Un ampio studio effettuato in Tanzania su donne malnutrite e immunologicamente compromesse in gravidanza e in allattamento, che hanno mostrato una serie di vantaggi dall'integrazione multivitaminica quotidiana.[67] L'assunzione di micronutrienti a livelli RDA per gli adulti infettati da HIV è raccomandata dall'Organizzazione Mondiale della Sanità (OMS).[68] L'OMS precisa inoltre che numerosi studi indicano che la supplementazione di vitamina A, zinco e ferro è in grado di produrre effetti negativi sugli adulti l'HIV positivi.[68]
Prognosi
Senza trattamento, la sopravvivenza media dopo l'infezione da HIV è stimata da 9 a 11 anni, a seconda del sottotipo di HIV contratto.[37] Il tasso di sopravvivenza dopo la diagnosi di AIDS, in assenza di trattamenti adeguati, è invece tra i 6 e i 19 mesi.[69] Nelle zone in cui l'accesso ai farmaci aniretrovirali è ampiamente disponibile, la mortalità per questa malattia è ridotta dell'80% e l'aspettativa di vita dopo un diagnosi di HIV è di circa 20 anni.[70]
Poichè l'HIV continua ad evolversi sviluppando resistenza ai trattamenti vengono cntinuamente sviluppate nuove terapie e perciò le stime del tempo di soppravvivenza sono destinate a mutare. Senza terapia antiretrovirale, la morte avviene di norma entro un anno dopo che l'individuo ha sviluppato l'AIDS.[71] La maggior parte dei pazienti muoiono a causa di infezioni opportunistiche o tumori associati all'indebolimento progressivo del sistema immunitario.[72] Il tasso di progressione clinica della malattia varia notevolmente tra persone e ha dimostrato di essere influenzato da molti fattori, come la suscettibilità dell'ospite, la funzionalità immunitaria,[73][74][75] l'assistenza sanitaria e le possibili co-infezioni[71][72] e quale particolare ceppo del virus è coinvolto.[76][77][78]
Prevenzione
Non esistono attualmente farmaci in grado di prevenire l'infezione del virus HIV quindi il miglior modo di prevenire l'AIDS è evitare tutte quelle situazioni che permettono la trasmissione del virus dell'immunodeficienza. In particolare per evitare il contatto fra le secrezioni sessuali di un partner infetto con le mucose genitali bisogna evitare i rapporti non protetti e, per fare ciò, è necessario l'uso del preservativo maschile e del preservativo femminile.
Profilassi post-esposizione
In caso di possibile esposizione al virus, subito dopo un evento a rischio in base alle vie di trasmissione appena descritte, è possibile sottoporsi a un particolare trattamento farmacologico noto come profilassi post-esposizione, in grado di ridurre notevolmente le probabilità di contagio, se applicato correttamente e nei tempi appropriati.
Ricerca
Viene generalmente ritenuto che solo un vaccino può arrestare la pandemia, poichè il su utilizzo non richiederebbe trattamenti giornalieri e sarebbe quindi economicamente accessibile anche nei paesi in via di sviluppo. Tuttavia, anche dopo quasi 30 anni di ricerche, il vaccino per l'HIV-1 rimane un obiettivo ancora lontano.[79]
La ricerca per il miglioramento dei trattamenti consiste nel tentativo di ridurre gli effetti collaterali dei farmaci, nell'ulteriore semplificazione delle terapie farmacologiche e determinare le migliori strategie per gestire la resistenza alla terapia. Alcuni studi hanno anche suggerito di operare strategie atte a prevenire le infezioni opportunistiche. La vaccinazione contro l'epatite A e B è consigliata per i pazienti che non sono infettati con questi virus e che sono a rischio di contrarre l'infezione.[80] Ai pazienti con immunosoppressione sostanziale viene inoltre consigliata una terapia di profilassi per la polmonite da Pneumocystis carinii (PCP) e molti pazienti possono trarre beneficio da una terapia profilattica per la toxoplasmosi e per la meningite da Cryptococcus.[81]
I ricercatori della Hebrew University di Gerusalemme hanno scoperto che una combinazione di peptidi che stimolano l'integrazione con l'inibitore della proteasi Ro 31-8959 che causa la morte apoptotica delle cellule infettate da HIV con lo sterminio totale del virus, ma senza danneggiare le cellule sane.[82][83] Potrebbero però passare molti anni prima che diventi disponibile un trattamento commerciale basato su questa scoperta.[84]
Le piante transgeniche che esprimono uno o più geni dei virus dell'AIDS possono rappresentare un'efficace strategia per produrre un vaccino contro questa malattia, di fatto sono state già prodotte piante che esprimono antigeni che si sono rivelate efficaci nell'indurre la sintesi di anticorpi specifici. Le piante transgeniche sono superiori rispetto ad altri metodi per produrre vaccini perché nel tempo sono più economiche e producono più antigeni[85][86]
A Berlino, in Germania, un paziente di 42 ani affetto da leucemia, Timothy Ray Brown (noto anche come il "paziente di Berlino"),[87] infettato da HIV da più di un decennio, è stato sottoposto ad un trapianto sperimentale di midollo osseo con cellule che conteneva una insolita variante naturale della superficie cellulare del recettore CCR5. Quasi due anni dopo il trapianto, e anche dopo che il paziente ha interrotto l'assunzione di farmaci antiretrovirali, l'HIV non è stato più rilevato nel suo sangue.[88] A partire da dicembre 2010, tre anni dopo il trapianto, Brown era ancora privo di qualsiasi traccia rilevabile di HIV nel suo sangue.[87]
Ipotesi alternative sull'Aids
Una piccola minoranza di autori ha messo in discussione, con argomentazioni che sono però state ripetutamente dimostrate essere prive di fondamento scientifico, biologico o clinico, la connessione tra HIV e AIDS, l'esistenza del virus, o la validità delle attuali metodologie diagnostiche. I cosiddetti "dissidenti" criticano l'attuale approccio all'AIDS basato su HIV, affermando che, a loro parere, avrebbe causato diagnosi inaccurate, trattamenti inadeguate e dispendio di fondi pubblici.
Queste considerazioni hanno ricevuto forti smentite dalla comunità medica internazionale e dall'evidenza scientifica oggettiva, dalla quale emerge come i cosiddetti "dissidenti" ignorino del tutto le chiare evidenze scientifiche sul ruolo causale dell'HIV nell'etiopatogenesi dell'AIDS, e di essere anzi loro a rappresentare, con le loro tesi indimostrate e palesemente incoerenti, una seria minaccia per la salute pubblica.
L'emergere di tali idee "negazioniste" ha portato quindi, da parte di oltre 5.000 tra medici e scienziati (tra cui 11 vincitori di Premio Nobel), alla sottoscrizione dell'importante documento noto come Dichiarazione di Durban, nel quale si afferma che il legame causale tra HIV e AIDS è chiaramente definito, esaustivo e univoco.
Le conseguenze pericolose del "negazionismo" si sono infatti manifestate in maniera lampante in Sudafrica, dove politiche sanitarie relative all'AIDS basate su un approccio negazionista, e sull'uso di inefficaci rimedi tradizionali, hanno portato a un'enorme diffusione del virus HIV: si stima che il 20% della popolazione adulta sia sieropositivo, contro il 6,1% medio dell'Africa subsahariana[89].
Note
- ^ Sepkowitz KA, AIDS—the first 20 years, in N. Engl. J. Med., vol. 344, n. 23, giugno 2001, pp. 1764–72, DOI:10.1056/NEJM200106073442306, PMID 11396444.
- ^ Weiss RA, How does HIV cause AIDS?, in Science, vol. 260, n. 5112, maggio 1993, pp. 1273–9, Bibcode:1993Sci...260.1273W, DOI:10.1126/science.8493571, PMID 8493571.
- ^ Russell Cecil, Textbook of Medicine, Philadelphia, Saunders, 1988, pp. 1523, 1799, ISBN 0721618480.
- ^ HIV and Its Transmission, su cdc.gov, Centers for Disease Control and Prevention, 2003. URL consultato il 23 maggio 2006 (archiviato dall'url originale il 4 febbraio 2005).
- ^ How HIV is spread, su sfaf.org, San Francisco AIDS Foundation, 14 aprile 2006. URL consultato il 23 maggio 2006.
- ^ a b c Kallings LO, The first postmodern pandemic: 25 years of HIV/AIDS, in J Intern Med, vol. 263, n. 3, 2008, pp. 218–43, DOI:10.1111/j.1365-2796.2007.01910.x, PMID 18205765.
- ^ AIDS epidemic update (PDF), su unaids.org, World Health Organization. URL consultato il 29 luglio 2011.
- ^ http://data.unaids.org/pub/FactSheet/2009/20091124_FS_global_en.pdf
- ^ Gao F, Origin of HIV-1 in the Chimpanzee Pan troglodytes troglodytes, in Nature, vol. 397, n. 6718, 1999, pp. 436–441, Bibcode:1999Natur.397..436G, DOI:10.1038/17130, PMID 9989410.
- ^ a b Worobey M, Direct evidence of extensive diversity of HIV-1 in Kinshasa by 1960, in Nature, vol. 455, n. 7213, ottobre 2008, pp. 661–4, Bibcode:2008Natur.455..661W, DOI:10.1038/nature07390, PMID 18833279. URL consultato il 31 marzo 2009.
- ^ Gallo RC, A reflection on HIV/AIDS research after 25 years, in Retrovirology, vol. 3, 2006, DOI:10.1186/1742-4690-3-72, PMC 1629027, PMID 17054781.
- ^ Palella FJ Jr, Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection. HIV Outpatient Study Investigators, in N. Engl. J. Med., vol. 338, n. 13, 1998, pp. 853–860, DOI:10.1056/NEJM199803263381301, PMID 9516219.
- ^ Gottlieb MS, Pneumocystis pneumonia—Los Angeles. 1981, in Am J Public Health, vol. 96, n. 6, 2006, pp. 980–1; discussion 982–3, PMC 1470612, PMID 16714472. URL consultato il 31 marzo 2009.
- ^ Centers for Disease Control (CDC), Persistent, generalized lymphadenopathy among homosexual males, in MMWR Morb Mortal Wkly Rep., vol. 31, n. 19, 1982, pp. 249–251, PMID 6808340. URL consultato il 31 agosto 2011.
- ^ Barré-Sinoussi F, Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS), in Science, vol. 220, n. 4599, 1983, pp. 868–871, Bibcode:1983Sci...220..868B, DOI:10.1126/science.6189183, PMID 6189183.
- ^ Altman LK, New homosexual disorder worries health officials, in The New York Times, 11 maggio 1982. URL consultato il 31 agosto 2011.
- ^ Making Headway Under Hellacious Circumstances (PDF), su scienceonline.org, American Association for the Advancement of Science, 28 luglio 2006. URL consultato il 23 giugno 2008.
- ^ Kher U, A Name for the Plague, in Time, 27 luglio 1982. URL consultato il 10 marzo 2008.
- ^ Centers for Disease Control (CDC), Update on acquired immune deficiency syndrome (AIDS)—United States, in MMWR Morb Mortal Wkly Rep., vol. 31, n. 37, 1982, pp. 507–508; 513–514, PMID 6815471.
- ^ Gilbert MT, Rambaut A, Wlasiuk G, Spira TJ, Pitchenik AE, Worobey M, The emergence of HIV/AIDS in the Americas and beyond, in Proc. Natl. Acad. Sci. U.S. A., vol. 104, n. 47, 2007, pp. 18566–70, Bibcode:2007PNAS..10418566G, DOI:10.1073/pnas.0705329104, PMC 2141817, PMID 17978186.
- ^ Kalish ML, Central African hunters exposed to simian immunodeficiency virus, in Emerg Infect Dis, vol. 11, n. 12, 2005, pp. 1928–30, DOI:10.3201/eid1112.050394, PMID 16485481.
- ^ P. M. Sharp, The origins of acquired immune deficiency syndrome viruses: where and when?, in Philosophical Transactions of the Royal Society B: Biological Sciences, vol. 356, n. 1410, 2001, pp. 867–76, DOI:10.1098/rstb.2001.0863, PMC 1088480, PMID 11405934.
- ^ Marx PA, Alcabes PG, Drucker E, Serial human passage of simian immunodeficiency virus by unsterile injections and the emergence of epidemic human immunodeficiency virus in Africa, in Philos Trans R Soc Lond B Biol Sci, vol. 356, n. 1410, 2001, pp. 911–20, DOI:10.1098/rstb.2001.0867, PMC 1088484, PMID 11405938.
- ^ Amit Chitnis, Origin of HIV Type 1 in Colonial French Equatorial Africa?, in AIDS Research and Human Retroviruses, vol. 16, n. 1, 2000, pp. 5–8, DOI:10.1089/088922200309548, PMID 10628811.
- ^ João Dinis de Sousa, High GUD Incidence in the Early 20th Century Created a Particularly Permissive Time Window for the Origin and Initial Spread of Epidemic HIV Strains, in PLoS ONE, vol. 5, n. 4, 2010, pp. e9936, DOI:10.1371/journal.pone.0009936, PMC 2848574, PMID 20376191.
- ^ Donald G. McNeil, Jr., Precursor to H. I. V. Was in Monkeys for Millennia, in New York Times, 16 settembre 2010. URL consultato il 17 settembre 2010.
- ^ Anthony Eden, su nndb.com. URL consultato il 1º novembre 2011.
- ^ Brian Coleman, Thatcher the gay icon, in New Statesman, 25 giugno 2007. URL consultato il 1º novembre 2011.
- ^ BBC ON THIS DAY | 24 | 1991: Giant of rock dies, BBC News, 24 novembre 1963. URL consultato il 1º novembre 2011.
- ^ Freddie Mercury, su nndb.com. URL consultato il 1º novembre 2011.
- ^ The Independent, London, 8 febbraio 1993, http://www.independent.co.uk/news/tributes-to-arthur-ashe-1471622.html.
- ^ Curtis T, The origin of AIDS, in Rolling Stone, 1992, 54–59, 61, 106, 108. URL consultato il 10 marzo 2008.
- ^ Hooper E, The River: A Journey to the Source of HIV and AIDS, 1st, Boston, Massachusetts, Little Brown & Co, 1999, pp. 1–1070, ISBN 0-316-37261-7.
- ^ Worobey M, Origin of AIDS: contaminated polio vaccine theory refuted, in Nature, vol. 428, n. 6985, 2004, Bibcode:2004Natur.428..820W, DOI:10.1038/428820a, PMID 15103367.
- ^ Berry N, Mitochondrial DNA and retroviral RNA analyses of archival oral polio vaccine (OPV CHAT) materials: evidence of macaque nuclear sequences confirms substrate identity, in Vaccine, vol. 23, n. 14, 2005, pp. 1639–1648, DOI:10.1016/j.vaccine.2004.10.038, PMID 15705467.
- ^ Oral Polio Vaccine and HIV / AIDS: Questions and Answers, su cdc.gov, Centers for Disease Control and Prevention, 23 marzo 2004. URL consultato il 20 novembre 2006.
- ^ a b c d e f UNAIDS, WHO, 2007 AIDS epidemic update (PDF), su data.unaids.org, dicembre 2007. URL consultato il 12 marzo 2008.
- ^ McNeil DG Jr, U. N. agency to say it overstated extent of H. I. V. cases by millions, in New York Times, 20 novembre 2007. URL consultato il 18 marzo 2008.
- ^ Report: Black U.S. AIDS rates rival some African nations
- ^ "DTL&feed=rss. news_politics White House summit on AIDS' impact on black men[collegamento interrotto]". San Francisco Chronicle. June 3, 2010.
- ^ a b http://www.cdc.gov/hiv/topics/surveillance/resources/reports/2005report/pdf/2005SurveillanceReport.pdf
- ^ "Obama Ends U.S. Travel Ban On Visitors, Immigrants With HIV-AIDS". ABC News. October 30, 2009.
- ^ Ministero della Salute, Hiv e Aids - Come si trasmette il virus, su salute.gov.it. URL consultato il 1º dicembre 2011.
- ^ a b c Ministero della Salute, Hiv e Aids - Come non si trasmette il virus, su salute.gov.it. URL consultato il 1º dicembre 2011.
- ^ Ministero della Salute, Prevenzione e controlli - Promozione della salute - AIDS - Faq, su salute.gov.it. URL consultato il 1º dicembre 2011.
- ^ Iqbal MM., Can we get AIDS from mosquito bites?, in J La State Med Soc., vol. 151, agosto 1999.
- ^ Bockarie MJ, Paru R., Can mosquitoes transmit AIDS?, in P N G Med J., vol. 39, 1996, pp. 205-207.
- ^ Mazloomy SS, Baghianimoghadam MH., Knowledge and attitude about HIV/ AIDS of schoolteachers in Yazd, Islamic Republic of Iran., in East Mediterr Health J., vol. 14, marzo-aprile 2008, pp. 292-297..
- ^ Holmes et al., 2003
- ^ Guss, 1994a; 1994b
- ^ Morgan et al., 2002b
- ^ Lawn et al., 2004
- ^ Nell'era della HAART aspettativa di vita maggiore di 30 anni, 29 gennaio 2010
- ^ (EN) HAART increases HIV-positive people's life expectancy by average of 13 years, 29 luglio 2008. L'articolo stima in 43 anni l'aspettativa di vita.
- ^ World Health Organization, Interim proposal for a WHO staging system for HIV infection and disease, in WHO Wkly Epidem. Rec., vol. 65, n. 29, 1990, pp. 221–228.
- ^ 1993 Revised Classification System for HIV Infection and Expanded Surveillance Case Definition for AIDS Among Adolescents and Adults, su cdc.gov, CDC, 1992. URL consultato il February 9, 2006.
- ^ a b Kumaranayake L, Watts C, Resource allocation and priority setting of HIV/AIDS interventions: addressing the generalized epidemic in sub-Saharan Africa, in J. Int. Dev., vol. 13, n. 4, 2001, pp. 451–466, DOI:10.1002/jid.798.
- ^ Weber B, Screening of HIV infection: role of molecular and immunological assays, in Expert Rev. Mol. Diagn., vol. 6, n. 3, 2006, pp. 399–411, DOI:10.1586/14737159.6.3.399.
- ^ eMedicine – HIV Infection (Pediatrics: General Medicine), su medscape.com. URL consultato il November 1, 2011.
- ^ Tóth FD, Bácsi A, Beck Z, Szabó J, Vertical transmission of human immunodeficiency virus, in Acta Microbiol Immunol Hung, vol. 48, 3–4, 2001, pp. 413–27, DOI:10.1556/AMicr.48.2001.3-4.10.
- ^ Littlewood RA, Vanable PA, Complementary and alternative medicine use among HIV-positive people: research synthesis and implications for HIV care, in AIDS Care, vol. 20, n. 8, September 2008, pp. 1002–18, DOI:10.1080/09540120701767216.
- ^ Mills E, Wu P, Ernst E, Complementary therapies for the treatment of HIV: in search of the evidence, in Int J STD AIDS, vol. 16, n. 6, June 2005, pp. 395–403, DOI:10.1258/0956462054093962.
- ^ Liu JP, Manheimer E, Yang M, Herbal medicines for treating HIV infection and AIDS, in Cochrane Database Syst Rev, n. 3, 2005, pp. CD003937, DOI:10.1002/14651858.CD003937.pub2.
- ^ Nicholas PK, Symptom management and self-care for peripheral neuropathy in HIV/AIDS, in AIDS Care, vol. 19, n. 2, February 2007, pp. 179–89, DOI:10.1080/09540120600971083.
- ^ Hurwitz BE, Suppression of human immunodeficiency virus type 1 viral load with selenium supplementation: a randomized controlled trial, in Arch. Intern. Med., vol. 167, n. 2, January 2007, pp. 148–54, DOI:10.1001/archinte.167.2.148.
- ^ Gerhard N. Schrauzer, Juliane Sacher, Selenium in the maintenance and therapy of HIV-infected patients, in Chemico-Biological Interactions, vol. 91, 2–3, 1994, pp. 199–205, DOI:10.1016/0009-2797(94)90040-X. URL consultato il 20110918.
- ^ a b Irlam JH, Visser ME, Rollins N, Siegfried N, Micronutrient supplementation in children and adults with HIV infection, in Cochrane Database Syst Rev, n. 4, 2005, pp. CD003650, DOI:10.1002/14651858.CD003650.pub2.
- ^ a b World Health Organization, Nutrient requirements for people living with HIV/AIDS: Report of a technical consultation (PDF), Geneva, 2003-05. URL consultato il March 31, 2009.
- ^ Zwahlen M, Egger M, Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis (PDF), 2006. URL consultato il March 19, 2008.
- ^ Knoll B, Lassmann B, Temesgen Z, Current status of HIV infection: a review for non-HIV-treating physicians, in Int J Dermatol, vol. 46, n. 12, 2007, pp. 1219–28, DOI:10.1111/j.1365-4632.2007.03520.x.
- ^ a b Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA, HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries?, in AIDS, vol. 16, n. 4, 2002, pp. 597–632, DOI:10.1097/00002030-200203080-00011.
- ^ a b Lawn SD, AIDS in Africa: the impact of coinfections on the pathogenesis of HIV-1 infection, in J. Infect. Dis., vol. 48, n. 1, 2004, pp. 1–12, DOI:10.1016/j.jinf.2003.09.001.
- ^ Clerici M, Type 1 cytokine production and low prevalence of viral isolation correlate with long-term non progression in HIV infection, in AIDS Res. Hum. Retroviruses., vol. 12, n. 11, 1996, pp. 1053–1061, DOI:10.1089/aid.1996.12.1053.
- ^ Morgan D, Mahe C, Mayanja B, Whitworth JA, Progression to symptomatic disease in people infected with HIV-1 in rural Uganda: prospective cohort study, in BMJ, vol. 324, n. 7331, 2002, pp. 193–196, DOI:10.1136/bmj.324.7331.193.
- ^ Tang J, Kaslow RA, The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy, in AIDS, vol. 17, Suppl 4, 2003, pp. S51–S60, DOI:10.1097/00002030-200317004-00006.
- ^ Campbell GR, The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis, in J. Biol. Chem., vol. 279, n. 46, 2004, pp. 48197–48204, DOI:10.1074/jbc.M406195200.
- ^ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA, The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells, in J. Biol. Chem., vol. 280, n. 46, 2005, pp. 38376–39382, DOI:10.1074/jbc.M506630200.
- ^ Senkaali D, Muwonge R, Morgan D, Yirrell D, Whitworth J, Kaleebu P, The relationship between HIV type 1 disease progression and V3 serotype in a rural Ugandan cohort, in AIDS Res. Hum. Retroviruses., vol. 20, n. 9, 2005, pp. 932–937, DOI:10.1089/aid.2004.20.932.
- ^ Karlsson Hedestam GB, Fouchier RA, Phogat S, Burton DR, Sodroski J, Wyatt RT, The challenges of eliciting neutralizing antibodies to HIV-1 and to influenza virus, in Nat. Rev. Microbiol., vol. 6, n. 2, febbraio 2008, pp. 143–55, DOI:10.1038/nrmicro1819, PMID 18197170.
- ^ Laurence J, Hepatitis A and B virus immunization in HIV-infected persons, in AIDS Reader, vol. 16, n. 1, 2006, pp. 15–17, PMID 16433468.
- ^ Treating opportunistic infections among HIV-infected adults and adolescents. Recommendations from CDC, the National Institutes of Health, and the HIV Medicine Association/Infectious Diseases Society of America., su guideline.gov, Department of Health and Human Services, 2 febbraio 2007. URL consultato il 5 febbraio 2007.
- ^ Dan Even, Hebrew U. researchers develop treatment to kill HIV cells, 3 settembre 2010. URL consultato l'11 ottobre 2010.
- ^ Aviad Levin, Hayouka, Zvi; Friedler, Assaf; Loyter; Abraham, Specific eradication of HIV-1 from infected cultured cells, in AIDS Research and Therapy, vol. 7, n. 31, 19 agosto 2010, DOI:10.1186/1742-6405-7-31, PMC 2933580, PMID 20723214. URL consultato l'11 ottobre 2010.
- ^ Abigail Klein Leichman, org/201010038374/health/on-the-hiv-warpath On the HIV warpath, 7 ottobre 2010. URL consultato l'11 ottobre 2010.
- ^ Plant-based anti-HIV-1 strategies: vacci... [Expert Rev Vaccines. 2010] - PubMed - NCBI
- ^ Is there a role for plant-made vaccines in... [Immunol Cell Biol. 2005] - PubMed - NCBI
- ^ a b German HIV patient cured after stem cell transplant, 15 dicembre 2010. URL consultato il 15 dicembre 2010.
- ^ Mark Schoofs, A Doctor, a Mutation and a Potential Cure for AIDS: A Bone Marrow Transplant to Treat a Leukemia Patient Also Gives Him Virus-Resistant Cells; Many Thanks, Sample 61, in Wall Street Journal, novembre 2008. URL consultato il 12 novembre 2008.
- ^ UNAIDS: 2006 Report on the global AIDS epidemic
Bibliografia
- Schneider, M. F., Gange, S. J., Williams, C. M., Anastos, K., Greenblatt, R. M., Kingsley, L., Detels, R., Munoz, A. (2005) Patterns of the hazard of death after AIDS through the evolution of antiretroviral therapy: 1984-2004. AIDS 19, 2009-2018 PMID 16260908
- Saitoh A, Hull AD, Franklin P, Spector SA. (2005) Myelomeningocele in an infant with intrauterine exposure to efavirenz. J Perinatol. 25, 555-556 PMID 16047034
- Dybul M, Fauci AS, Bartlett JG, Kaplan JE, Pau AK; Panel on Clinical Practices for Treatment of HIV. (2002) Guidelines for using antiretroviral agents among HIV-infected adults and adolescents. Ann Intern Med. 137, 381-433 PMID 12617573
- Guss, D. A. (1994a) The acquired immune deficiency syndrome: an overview for the emergency physician, Part 1. J. Emerg. Med. 12, 375-384 PMID 8040596
- Guss, D. A. (1994b) The acquired immune deficiency syndrome: an overview for the emergency physician, Part 2. J. Emerg. Med. 12, 491-497 PMID 7963396
- Holmes, C. B., Losina, E., Walensky, R. P., Yazdanpanah, Y., Freedberg, K. A. (2003) Review of human immunodeficiency virus type 1-related opportunistic infections in sub-Saharan Africa. Clin Infect Dis. 36 656-662 PMID 12594648
- Morgan, D., Mahe, C., Mayanja, B. and Whitworth, J. A. (2002a) Progression to symptomatic disease in people infected with HIV-1 in rural Uganda: prospective cohort study. BMJ 324, 193-196 PMID 11809639
- Morgan, D., Mahe, C., Mayanja, B., Okongo, J. M., Lubega, R. and Whitworth, J. A. (2002b) HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries? AIDS 16, 597-6032 PMID 11873003
- Lawn, S. D. (2004) AIDS in Africa: the impact of coinfections on the pathogenesis of HIV-1 infection. J. Infect.Dis. 48, 1-12 PMID 14667787
- Montessori, V., Press, N., Harris, M., Akagi, L., Montaner, J. S. (2004) Adverse effects of antiretroviral therapy for HIV infection. CMAJ 170, 229-238 PMID 14734438
- Clerici, M., Balotta, C., Meroni, L., Ferrario, E., Riva, C., Trabattoni, D., Ridolfo, A., Villa, M., Shearer, G.M., Moroni, M. and Galli, M. (1996) Type 1 cytokine production and low prevalence of viral isolation correlate with long-term non progression in HIV infection. AIDS Res. Hum. Retroviruses. 12, 1053-1061 PMID 8827221
Voci correlate
- Diffusione dell'HIV in Africa
- AIDS. I rapporti umani non trasmettono il virus
- Aids e cinema
- AZT
- FightAIDS@Home
- Giornata mondiale contro l'Aids
- HIV
- NAMES Project AIDS Memorial Quilt
- Mercury Phoenix Trust
- Nastro rosso
- Sieropositività
- Sindrome
- Test HIV
- Profilassi post-esposizione ad HIV
- Ryan White
- Freddie Mercury
- Rock Hudson
- Keith Haring
- Orfano da AIDS
- HLA-B
Altri progetti
 Wikiquote contiene citazioni sull'AIDS
Wikiquote contiene citazioni sull'AIDS Wikizionario contiene il lemma di dizionario «AIDS»
Wikizionario contiene il lemma di dizionario «AIDS» Wikinotizie contiene notizie di attualità su AIDS
Wikinotizie contiene notizie di attualità su AIDS Wikimedia Commons contiene immagini o altri file sull'AIDS
Wikimedia Commons contiene immagini o altri file sull'AIDS
Collegamenti esterni
- Centro Operativo AIDS (Istituto Superiore di Sanità)
- Domande e risposte relative all'infezione da HIV e all'AIDS: documento sui contenuti scientifici, promosso e finanziato dal Ministero del Lavoro, della Salute e delle Politiche Sociali con responsabilità scientifica e coordinamento dell'Istituto Superiore di Sanità.
- Template:Dmoz
Template:Link AdQ Template:Link AdQ Template:Link AdQ Template:Link AdQ Template:Link AdQ Template:Link AdQ Template:Link VdQ Template:Link AdQ