Aborto
| Aborto indotto | |
|---|---|
Procedura chirurgica o farmacologica  Antica raffigurazione di una donna sottoposta a un aborto provocato | |
| Tipo | Ginecologica |
| ICD-10 | O04 |
| MeSH | D000028 |
| MedlinePlus | 002912 |
| eMedicine | 252560 |
L'aborto (dal latino abortus, derivato di aboriri, «perire», composto di ab, «via da», e oriri, «nascere») è l'interruzione della gravidanza prima della ventesima o ventiduesima settimana (cioè nel periodo in cui il feto non è capace di vita extrauterina[1][2]), con conseguente espulsione del feto o dell'embrione dall'utero;[3] può avvenire spontaneamente, o essere procurato.[3]
Un aborto che avviene spontaneamente viene detto aborto spontaneo. Un aborto può essere anche causato intenzionalmente e viene quindi chiamato aborto indotto. La parola aborto è spesso usata erroneamente, per indicare solo gli aborti indotti: una procedura simile, effettuata quando il feto potrebbe sopravvivere al di fuori dell'utero, è nota come "interruzione ritardata di gravidanza".[4] Sin dai tempi antichi, gli aborti sono stati realizzati utilizzando erbe medicinali, strumenti taglienti, con la forza o attraverso altri metodi tradizionali.[5]
Diversi governi hanno posto limiti differenti sulla fase della gravidanza in cui l'aborto sia permesso.[6] Le leggi sull'aborto e le visioni culturali o religiose su tale pratica sono diverse in tutto il mondo. In alcune zone l'aborto è legale solo in casi speciali, come lo stupro, malformazioni del feto, povertà, rischio per la salute della madre o incesto.[7] In molti luoghi c'è un dibattito sulle questioni morali, etiche e giuridiche dell'aborto. Coloro che sono contro l'aborto spesso sostengono che l'embrione o il feto sia un essere umano con il diritto alla vita e quindi possono paragonarlo ad un omicidio.[8][9] Coloro che favoriscono la legalità dell'aborto ritengono che una donna abbia il diritto di prendere decisioni riguardo al proprio corpo.[10]
I metodi moderni di aborto fanno ricorso ai farmaci o alla chirurgia.[11][12] Sebbene l'utilizzo dei farmaci possa funzionare anche nel secondo trimestre,[13] la chirurgia ha un minor rischio di effetti collaterali.[12][14] Quando consentito dalla legge locale, l'aborto è stato a lungo una delle procedure più sicure nel campo della medicina.[15][16] Aborti non complicati non causano problemi mentali o fisici a lungo termine.[17] L'Organizzazione Mondiale della Sanità raccomanda che sia disponibile, per tutte le donne, ricorrere ad aborti legali e sicuri.[18] Ogni anno nel mondo si praticano circa 44 milioni di aborti indotti e poco meno della metà non sono eseguiti in modo sicuro.[19] Ogni anno gli aborti svolti in contesti non sicuri causano 47 000 morti e 5 milioni di ricoveri ospedalieri.[17][20]
I tassi di aborto, che erano sensibilmente maggiori nei decenni precedenti al 2000, sono cambiati poco tra il 2003 e il 2008,[19] grazie a una migliore educazione sulla pianificazione familiare e sulla contraccezione.[21] Al 2008, il 40% delle donne di tutto il mondo aveva accesso all'aborto legale senza limitazioni legate al motivo.[6]
Storia[modifica | modifica wikitesto]


In epoche primitive l'aborto veniva utilizzato sia come strumento per limitare l'espansione delle famiglie sia per altri scopi e in genere non comportava alcuna sanzione per coloro che ricorrevano a tale pratica[24], mentre in epoca classica, il diritto greco non la includeva fra i reati solo se autorizzata dal capo famiglia. Vi era inoltre una lex regia, attribuibile a Numa Pompilio, secondo cui era fatto divieto di seppelire una donna incinta prima di aver estratto il nascituro dal grembo[25].
Nei tempi antichi gli aborti venivano tentati ricorrendo ad erbe medicinali, strumenti taglienti, pressione addominale o attraverso altri metodi tradizionali.[5] L'aborto indotto ha una storia lunga e può essere fatto risalire a diverse civiltà, come la Cina sotto Shennong (c. 2700 a.C.), l'Antico Egitto con il suo papiro Ebers (c. 1550 a.C.) e l'Impero Romano al tempo di Giovenale (c. 200 d.C.).[5] Una delle prime note rappresentazioni artistiche dell'aborto è in un bassorilievo ad Angkor Wat (c. 1150) in Cambogia. Trovato in una serie di fregi che rappresentano il giudizio dopo la morte, raffigura la tecnica dell'aborto addominale.[22]
Alcuni studiosi e medici anti-aborto hanno suggerito che il giuramento di Ippocrate vietasse ai medici greci antichi di eseguire aborti;[5] altri studiosi non sono d'accordo con questa interpretazione[5] ed evidenziano che nel Corpus Hippocraticum vi sono descrizioni di tecniche abortive.[26] Il medico Scribonio Largo scrisse nel 43 d.C. che il giuramento di Ippocrate proibisce l'aborto, così come Sorano d'Efeso, anche se apparentemente non tutti i medici aderirono a questa visione. Secondo lo scritto Ginecologia di Sorano, datato tra il I e il II secolo d.C., una parte dei medici rifiutava le pratiche abortive come richiesto dal giuramento di Ippocrate; un'altra parte - che comprendeva lo stesso Sorano - era disposta a prescrivere gli aborti, ma solo per il bene della salute della madre.[27][28]
Aristotele, nel suo trattato Politica (350 a.C.), condanna l'infanticidio come mezzo di controllo della popolazione, preferendo l'aborto per questo scopo, tuttavia con la restrizione[29] "[che] deve essere praticato prima che si sviluppi la sensazione di vita, la linea tra l'aborto lecito e illecito sarà caratterizzata dal fatto di avere la sensazione di essere vivo".[30] Secondo la tradizione cristiana, anche alla luce della teoria dualistica dell'uomo di Platone espressa nel Fedone[31], l'aborto volontario era visto come un peccato molto grave in quanto voleva dire uccidere un essere munito non soltanto di un corpo anche di un'anima, manifestazione della creatività di Dio[32]. Questa era la ragione per cui non venivano considerati per alcun motivo i diritti della donna o della famiglia di appartenenza, posti inevitabilmente in secondo piano rispetto al concetto secondo cui privare della vita un essere umano era una prerogativa di esclusivo appannaggio del divino[33].
Durante il Medioevo l'aborto volontario era considerato alla stessa stregua di un omicidio da una certa fase della gravidanza ovvero da quando il feto iniziava a muoversi nel grembo. Questo in quanto vi era la credenza che i movimenti fossero connessi all'infusione dell'anima nel corpo non ancora formato del nascituro[34]. Nel cristianesimo, papa Sisto V (1585-1590) fu il primo papa a dichiarare che l'aborto è un omicidio indipendentemente dallo stadio della gravidanza;[35] la Chiesa cattolica fu inizialmente divisa sulla questione e iniziò ad opporsi energicamente solo a partire dal XIX secolo.[5] La tradizione islamica ha permesso l'aborto fino al momento in cui la dottrina ritiene che l'anima entri nel feto;[5] diversi teologi musulmani hanno dato differenti interpretazioni per stabilire il giusto tempo, che vanno dal momento del concepimento a 40 giorni dopo il concepimento a 120 giorni dopo il concepimento o oltre.[36] Tuttavia, l'aborto è in genere fortemente limitato o vietato nelle zone a maggioranza islamica come il Medio Oriente e il Nord Africa.[37]
In Europa e Nord America, tecniche di aborto avanzate e sicure hanno iniziato ad essere disponibili dal XVII secolo. Tuttavia, il conservatorismo della maggior parte dei medici sulle questioni sessuali ne impedì un'ampia espansione.[5] Vi erano comunque alcuni medici che pubblicizzavano i loro servizi, fino a quando tale pratica non fu vietata, nel XIX secolo, sia negli Stati Uniti che nel Regno Unito.[5] Gruppi ecclesiali, così come i medici, sono stati molto influenti nei movimenti anti-aborto.[5] Negli Stati Uniti, fino al 1930 circa l'aborto era considerato più pericoloso del parto, quando i miglioramenti nelle procedure resero tale pratica sicura. L'Unione Sovietica (1919), l'Islanda (1935) e la Svezia (1938) sono stati tra i primi paesi a legalizzare alcune, o tutte, le forme di aborto.[38] Nel 1935, nella Germania nazista, fu approvata una legge che permetteva aborti per le donne ritenute "ereditariamente malate", mentre a quelle considerate di razza tedesca era severamente proibito.[5] A partire dalla seconda metà del XX secolo, l'aborto è stato legalizzato nella maggior parte dei paesi.[5] Un disegno di legge approvato dal legislatore statale di New York per legalizzare l'aborto è stato firmato dal governatore Nelson Rockefeller nell'aprile 1970.[39]
Epidemiologia[modifica | modifica wikitesto]
Vi sono due metodi comunemente utilizzati per misurare l'incidenza dell'aborto:
- tasso di aborto - numero di aborti per 1 000 donne tra i 15 e i 44 anni di età;
- percentuale di aborto - numero di aborti su 100 gravidanze note.
Nei paesi dove l'aborto è illegale o è accompagnato da una forte stigmatizzazione sociale, i dati non sono affidabili.[40] Per questo motivo, le stime di incidenza dell'aborto devono essere effettuate con un'intrinseca incertezza.[19]
Il numero di aborti effettuati in tutto il mondo sembra essere rimasto stabile negli ultimi anni, con una stima di 41,6 milioni di aborti nel 2003 e 43,8 milioni nel 2008.[19] Si ritiene che il tasso di aborto a livello mondiale sia del 28 per 1 000 donne, anche se vi è una differenza tra paesi sviluppati e in via di sviluppo i cui valori sono rispettivamente di 24 ‰ e 29 ‰.[19] Lo stesso studio epidemiologico del 2012 ha indicato che nel 2008 la percentuale di aborto stimata di gravidanze conosciute era al 21% a livello mondiale, con il 26% nei paesi sviluppati e il 20% nei paesi più poveri.[19] In media, l'incidenza dell'aborto risulta simile tra i paesi con leggi restrittive e quelli con maggiore libertà.[senza fonte] Tuttavia, la presenza di leggi restrittive è correlata con un aumento della percentuale di aborti che vengono eseguiti in situazioni di scarsa sicurezza.[6][41][42] Il tasso di aborti a rischio nei paesi in via di sviluppo è in parte attribuibile alla mancanza di accesso ai moderni contraccettivi; secondo il Guttmacher Institute, l'accesso globale ai contraccettivi si tradurrebbe in circa 14,5 milioni di aborti non sicuri in meno e 38 000 decessi in meno per la stessa causa ogni anno in tutto il mondo.[43] Il tasso di aborti indotti legali varia ampiamente in tutto il mondo. Secondo il rapporto del Guttmacher Institute, nel 2008, esso variava dal 7 per 1000 donne (in Germania e Svizzera) a 30 per 1000 donne (in Estonia) per i paesi in cui vi sono statistiche. La percentuale di gravidanze che si è conclusa con l'aborto indotto variava da circa il 10 % (in Israele, Paesi Bassi e Svizzera) al 30 % (in Estonia), anche se potrebbero essereci dei picchi al 36 % in Ungheria e Romania, le cui statistiche sono state tuttavia ritenute incomplete.[44][45]
Il tasso di aborto può anche essere espresso come il numero medio di aborti che una donna intraprende durante i suoi anni riproduttivi; in questo caso si parla di "tasso di aborto totale".
Età gestazionale e metodo[modifica | modifica wikitesto]
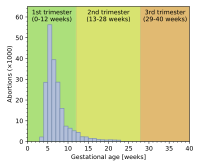
L'aborto negli Stati Uniti per età gestazionale nel 2016.
I tassi di aborto variano anche a seconda della fase della gravidanza e del metodo praticato. Nel 2003, gli statunitensi Centri per la prevenzione e il controllo delle malattie (CDC) hanno rilevato che il 26% degli aborti negli Stati Uniti erano stati effettuati prima della 6ª settimana di gestazione, il 18% alla 7ª settimana, il 15% all'8ª settimana, il 18% tra la 9ª e la 10ª settimana, il 9,7% tra la 11° e la 12° settimane, il 6,2% tra la 13° e la 15° settimane, il 4,1% tra la 16ª e la 20ª settimana e l'1,4% oltre la 21ª settimana. Il 90,9% di queste sono state effettuate mediante "curettage" (aspirazione, dilatazione e raschiamento, dilatazione ed evacuazione), del 7,7% per via farmacologica (mifepristone), lo 0,4% per "instillazione intrauterina" (salina o prostaglandina) e l'1,0% con altre procedure (comprese l'isterotomia e l'isterectomia).[46] Secondo il CDC, a causa delle difficoltà di raccolta dei dati essi devono essere considerati come provvisori e alcune morti fetali segnalate ad oltre la 20ª settimana potrebbero essere in realtà decessi naturali erroneamente classificati come aborti.[47]
Nel 2006, in Inghilterra e nel Galles l'89% delle cessazioni di gravidanza si verificano prima della 12ª settimana di gestazione, il 9% tra la 13ª e la 19ª settimana e l'1,5% oltre la 20ª settimana. Il 64% delle procedure si è svolta tramite aspirazione a vuoto, il 6% per mezzo di dilatazione ed evacuazione, mentre il restante 30% tramite farmaci.[48] Vi è un numero maggiore di aborti durante il secondo trimestre nei paesi in via di sviluppo come la Cina, l'India e il Vietnam, rispetto ai paesi sviluppati.[49]
Aborto spontaneo[modifica | modifica wikitesto]
L'aborto spontaneo è molto più frequente di quanto comunemente si ritenga: i più recenti studi indicano che circa un terzo delle gravidanze termina con un aborto spontaneo. In particolare, Lohstroh, Overstreet, e Stewart hanno rilevato che la somma degli aborti spontanei precoci, che avvengono prima della sesta settimana dall'ultima mestruazione, e degli aborti spontanei successivi alla sesta settimana, fornisce una percentuale totale di aborti spontanei del 35,5% su 100 fecondazioni rilevate.[50] Altre ricerche confermano il fatto che il livello percentuale di abortività spontanea delle gravidanze, rilevate mediante i livelli ematici di hCG (gonadotropina corionica umana, ormone prodotto in gravidanza), oscilla tra il 31% e il 35,5%.[51] Il periodo a maggior rischio è il primo trimestre. Si parla di probabilità, di stima epidemiologica, visto che molte interruzioni spontanee di gravidanza passano inosservate, senza che assumano una dignità clinica.
L'aborto ripetuto (due casi di aborto) interessa il 3% delle coppie che cercano di avere figli. L'1% delle coppie ha avuto almeno tre casi di aborto consecutivi (aborto ricorrente).[52] Nel 12% dei casi clinicamente riconosciuti la madre ha meno di 20 anni, nel 27% più di quaranta.[53]
Cause[modifica | modifica wikitesto]
Aborto indotto[modifica | modifica wikitesto]
Ogni anno si verificano circa 205 milioni di gravidanze. Più di un terzo di esse sono indesiderate e circa un quinto finisce in un aborto indotto.[19][54] La maggior parte degli aborti, infatti, risultano da gravidanze indesiderate.[55][56] Nel Regno Unito, solo l'1%-2% degli aborti vengono eseguiti a causa di problemi genetici nel feto.[17] Una gravidanza può essere intenzionalmente interrotta in diversi modi e la scelta dipende spesso dall'età gestazionale dell'embrione o del feto, che aumenta di dimensioni con il progredire della gravidanza. Alcune procedure specifiche possono essere scelte per via delle leggi in vigore, per la disponibilità locale o per la preferenza personale della donna.[57][58]
I motivi per procurare aborti indotti sono tipicamente terapeutici o elettivi. Un aborto è clinicamente indicato come un aborto terapeutico quando viene eseguito per salvare la vita della donna incinta; per prevenire danni alla sua salute fisica o psichica; per interrompere una gravidanza in cui vi è una forte probabilità che il bambino avrà un alto rischio di morbilità o mortalità; o per ridurre selettivamente il numero di feti in modo da ridurre i rischi per la salute associati con una gravidanza multipla.[59][60] Un aborto è indicato come un aborto elettivo o volontario quando viene effettuata su richiesta della donna per ragioni non mediche.[60] A volte vi è una certa confusione sul termine "elettivo", poiché con "chirurgia elettiva" generalmente ci si riferisce a tutta la chirurgia programmata, sia clinicamente necessaria o meno.[61]
Motivazioni[modifica | modifica wikitesto]

Motivi personali[modifica | modifica wikitesto]
I motivi per cui le donne hanno aborti sono diversi e variano in tutto il mondo.[47][62]
Alcune delle motivazioni più frequenti per cui si sceglie l'aborto, è quello di rinviare la gravidanza a un momento più adatto o per concentrare energie e risorse sui bambini già presenti. Spesso è la conseguenza del non potersi permettere un figlio, sia in termini di costi diretti o per la perdita di reddito, per la mancanza di sostegno da parte del padre, incapacità di permettersi altri figli, desiderio di fornire istruzione per i figli già esistenti, problemi di relazione con il partner, ritenersi troppo giovani per avere un figlio, la disoccupazione e di non essere disposte a crescere un bambino concepito a seguito di uno stupro o di un incesto.[62][63]
Motivi sociali[modifica | modifica wikitesto]
Alcuni aborti sono il risultato di pressioni sociali, come la preferenza per i bambini di un dato sesso,[64] disapprovazione della maternità, stigmatizzazione delle persone con disabilità, insufficiente sostegno economico per le famiglie, mancanza di accesso o rifiuto di metodi contraccettivi o interventi verso il controllo demografico (come la politica del figlio unico in Cina). Questi fattori possono a volte portare ad un aborto obbligatorio o selettivo.[65]
Uno studio statunitense del 2002 ha concluso che circa la metà delle donne che hanno abortito, utilizzava una forma di contraccezione al momento in cui è rimasta incinta. È stato rilevato uno scorretto utilizzo da parte della metà di coloro che usano il preservativo e nei tre quarti quelli che utilizzano la pillola anticoncezionale.[66] Il Guttmacher Institute stima che "la maggior parte degli aborti negli Stati Uniti sono ottenuti da donne appartenenti alle minoranze" perché esse "hanno tassi molto più elevati di gravidanze indesiderate".[67]
In risposta alle motivazioni economiche che possono tradursi in pressioni sociali, i sistemi di previdenza sociale di alcuni Paesi prevedono un sussidio statale mensile a favore delle madri inoccupate o meno abbienti per ogni figlio minorenne naturale, adottivo o assegnato in affido dall'autorità. Ne sono un esempio l'assegno di natalità italiano[68], il Kindergeld tedesco[69] e il Paje francese.[70][71]
Salute materna e fetale[modifica | modifica wikitesto]
Un ulteriore motivo che può spingere ad eseguire un aborto è l'eventuale presenza di un rischio per la salute materna o fetale; ciò è citato come la ragione principale, in alcuni paesi, in oltre un terzo dei casi.[47][62]
Il giudizio medico deve essere formulato tenendo conto di diversi fattori: fisici, emotivi, psicologici, familiari e anagrafici per il benessere della donna e del feto.[72]
Tra il 1962 e il 1965 vi fu un'epidemia di rosolia che causò la nascita di 15 000 bambini con gravi difetti. Nel 1967, l'American Medical Association ha sostenuto pubblicamente la liberalizzazione delle leggi sull'aborto. Un sondaggio del National Opinion Research Center effettuato nel 1965 ha mostrato che il 73% degli intervistati sosteneva l'aborto quando la vita delle madri era a rischio, il 57% quando erano presenti difetti nel nascituro e il 59% per le gravidanze derivanti da stupro o incesto.
Tumore[modifica | modifica wikitesto]
La probabilità di sviluppare un tumore durante la gravidanza è dello 0,02%-1% e, in molti casi, la presenza di una neoplasia nel corpo della madre porta alla considerazione dell'aborto al fine di proteggere la sua vita o per via del danno potenziale che può verificarsi al feto durante il trattamento antitumorale. Ciò è particolarmente vero nel caso di tumore del collo dell'utero che si verifica in 1 ogni 2 000-13 000 gravidanze e per la quale l'inizio del trattamento "non può coesistere con la conservazione della vita fetale (a meno che non si scelga la chemioterapia neoadiuvante)." Tumori cervicali in una fase molto precoce (stadio I e II bis) possono essere trattati con l'isterectomia radicale e la dissezione linfonodale pelvica, con la radioterapia o con entrambe, mentre le fasi successive sono trattati con la radioterapia. La chemioterapia può essere utilizzata contemporaneamente. Il trattamento del tumore alla mammella durante la gravidanza comporta anch'essa delle considerazioni sul feto, poiché la lumpectomia è sconsigliato in favore della mastectomia radicale, a meno che la gravidanza non sia al termine e che quindi permetta una terapia di follow-up mediate radioterapia da somministrare dopo la nascita.[73]
L'esposizione a un singolo farmaco chemioterapico è stimata per causare un rischio del 7,5%-17% di effetti teratogeni sul feto, con probabilità più elevate per trattamenti farmacologici multipli. Un trattamento con più di 40 Gy di radiazioni ionizzanti solitamente provoca un aborto spontaneo. L'esposizione a dosi molto più basse durante il primo trimestre, soprattutto dalla 8ª alla 15ª settimane di sviluppo, può causare ritardo mentale o microcefalia mentre l'esposizione in fasi successive può causare una ridotta crescita intrauterina e peso inferiore alla media alla nascita. Esposizioni sopra 0,005-0,025 Gy possono essere causa di una riduzione del quoziente d'intelligenza dipendente dalla dose.[73] È possibile ridurre notevolmente l'esposizione alle radiazioni per mezzo di schermature addominali, a seconda dell'area da irradiare.[74][75]
Anche il parto può mettere a rischio la vita della madre. Un parto vaginale può comportare la diffusione delle cellule neoplastiche nei vasi linfatici e quindi favorire lo sviluppo di metastasi, mentre il parto cesareo può causare un ritardo nell'inizio del trattamento non chirurgico.[76]
Aborto spontaneo[modifica | modifica wikitesto]
Per aborto spontaneo si intende l'interruzione della gravidanza prima della 24ª settimana di gestazione[77]. La gravidanza si considera interrotta quando:
- il battito cardiaco, precedentemente visualizzato risulta assente all'esame ecografico
- l'esame ematico eseguito durante la prima fase della gravidanza, la bHCG, ha dei valori decrescenti in due prelievi successivi
- la camera gestazionale non compare nonostante il test di gravidanza sia positivo (aborto in fase biochimica)
- l'embrione non compare all'interno della camera gestazionale (uovo bianco)
Dopo il manifestarsi dell'aborto, la successiva espulsione del prodotto del concepimento può non essere immediata; nelle prime fasi più facilmente si manifesta una mestruazione con l'espulsione completa (aborto spontaneo completo), a volte persistono delle perdite o dei dolori o non è presente nessun sintomo ma al controllo sono presenti dei residui della gravidanza (aborto spontaneo incompleto); infine a volte anche se la gravidanza si è interrotta non intercorre la mestruazione (aborto ritenuto), in questo caso bisogna ricorre a un'aspirazione da parte del ginecologo. Quando l'aborto si manifesta dopo la 24ª settimana, si parla di morte endouterina fetale.
Una gravidanza che termina, dopo 24 settimane ma prima della 37ª settimana di gestazione, con la nascita di un bambino vivo è conosciuto come un "parto prematuro" o "nascita pretermine"[78], si parla invece di "nato a termine" dalla 37ª alla 42ª settimana. Un feto che muore prima del parto è definito "nato morto".[79] Le nascite premature e i nati morti non sono generalmente considerati aborti anche se l'utilizzo di questi termini a volte può sovrapporsi.[80]
Solo dal 30% al 50% dei concepimenti progredisce oltre al primo trimestre di gravidanza.[81] La stragrande maggioranza di quelli che non progrediscono vengono persi prima che la donna ne sia a conoscenza,[60] e molte gravidanze vengono perse prima che i medici siano in grado di rilevare la presenza dell'embrione.[82] Tra il 15% e il 30% delle gravidanze conosciute termina con un aborto spontaneo clinicamente evidente, a seconda della età e della salute della donna.[83] L'80% di questi aborti spontanei accade nel primo trimestre.[84]
La causa più comune di aborto spontaneo durante il primo trimestre sono le anomalie cromosomiche dell'embrione o del feto,[60][85] che rappresentano almeno il 50% dei casi.[86] Altre cause comprendono la presenza di una malattia vascolare (come il lupus eritematoso), il diabete, problemi ormonali, infezioni e anomalie dell'utero.[85] L'avanzare dell'età materna e la storia di precedenti aborti spontanei nelle donne sono i due fattori principali associati ad un maggior rischio di aborto spontaneo.[86] Un aborto spontaneo può anche essere causato da traumi accidentali o intenzionali da stress; causare un aborto spontaneo è considerato un aborto indotto e un feticidio.[87]
Metodi di induzione dell'aborto[modifica | modifica wikitesto]
Aborto farmacologico[modifica | modifica wikitesto]
L'aborto farmacologico (chiamato anche aborto chimico)[88] è quello indotto dai farmaci abortivi. L'aborto farmacologico è diventato un metodo alternativo grazie alla disponibilità, fin dal 1970, di analoghi delle prostaglandine e dell'anti-progestinico mifepristone (noto anche come RU-486) nel 1980.[11][12][89][90][91]
Durante il primo trimestre per l'aborto farmacologico viene comunemente utilizzato il mifepristone in combinazione con un analogo della prostaglandina (misoprostolo o gemeprost) fino a 9 settimane di età gestazionale, mentre il metotrexato in combinazione con una prostaglandina analogica fino a 7 settimane di gestazione o un analogo della prostaglandina da solo.[89] Combinazione di mifepristone e misoprostolo sono più efficaci in età gestazionali successive.[92]
Negli aborti precoci, fino alla 7ª settimana di gestazione, l'aborto farmacologico ottenuto mediante un regime di combinazione di mifepristone e misoprostol è considerato più efficace dell'aborto chirurgico (aspirazione a vuoto), soprattutto quando la pratica clinica non comprende un'ispezione dettagliata del tessuto aspirato.[93] Il mifepristone, seguito 24-48 ore dopo dal misoprostolo orale o vaginale risulta il 98% efficace fino alla 9ª settimana di gestazione.[94] Se l'aborto farmacologico non riesce, è necessario ricorrere all'aborto chirurgico per completare la procedura.[95]
Gli aborti farmacologici rappresentano la maggior parte degli aborti effettuati prima della 9ª settimana di gestazione in Gran Bretagna,[96] in Francia,[97] in Svizzera[98] e nei paesi nordici.[99] Negli Stati Uniti, la percentuale degli aborti farmacologici precoci è di gran lunga inferiore.[100][101]
L'aborto farmacologico con mifepristone in combinazione con un analogo della prostaglandina è il metodo più frequentemente utilizzato durante il secondo trimestre di gravidanza in Canada, nella maggior parte dell'Europa, in Cina e in India,[91] al contrario degli Stati Uniti, dove il 96% sono eseguite chirurgicamente mediante dilatazione ed evacuazione.[102]
Aborto chirurgico[modifica | modifica wikitesto]
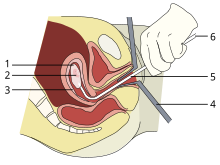
1: Sacco amniotico
2: Embrione
3: Rivestimento uterino
4: Speculum
5: Vacurette
6: Collegamento con una pompa di aspirazione
Dalla 15ª settimana di gestazione la suzione-aspirazione e l'aspirazione a vuoto sono i metodi chirurgici più utilizzati nei casi di aborto indotto.[103] L'aspirazione manuale a vuoto (MVA) consiste nell'estrarre il feto o l'embrione, la placenta e le membrane, mediante aspirazione utilizzando una siringa manuale, mentre l'aspirazione a vuoto elettrica (EVA) utilizza una pompa alimentata da elettricità. Queste tecniche differiscono nel meccanismo utilizzato per applicare il vuoto e possono essere utilizzate in modo precoce anche se è necessaria la dilatazione cervicale.
La MVA, nota anche come "mini-aspirazione" e "estrazione mestruale", può essere usata anche durante una gravidanza molto precoce e non richiede la dilatazione della cervice. La dilatazione e raschiamento, il secondo metodo più comune per l'aborto chirurgico, è una procedura ginecologica normalmente eseguita per una varietà di ragioni, tra cui l'esame del rivestimento uterino per eventuali malignità, ricerca di sanguinamento anormale e aborto. Per raschiamento ci si riferisce alla pulizia delle pareti dell'utero con una curette. L'Organizzazione Mondiale della Sanità raccomanda questa procedura solo quando l'MVA non è disponibile.[104]
Dalla 15ª settimana di gestazione fino a circa la 26° è necessario utilizzare altre tecniche. La dilatazione con evacuazione consiste nell'aprire la cervice dell'utero e nel successivo svuotamento mediante strumenti chirurgici e di aspirazione. Dopo la 16ª settimana, gli aborti possono anche essere eseguiti mediante dilatazione intatta ed estrazione, che richiede la decompressione chirurgica della testa del feto prima dell'evacuazione. Tale procedura è talvolta chiamata "aborto con nascita parziale" ed è stata bandita dal governo federale degli Stati Uniti.
Nel terzo trimestre di gravidanza l'aborto indotto può essere eseguito chirurgicamente mediante dilatazione intatta e estrazione o isterectomia. L'isterotomia è una procedura abortiva simile a un taglio cesareo, sebbene richieda un'incisione più piccola, e viene eseguita in anestesia generale.[105]
Le procedure del primo trimestre possono generalmente essere eseguite in anestesia locale, mentre quelle eseguibili nel secondo trimestre di gravidanza possono richiedere una sedazione profonda o l'anestesia generale.[101]
Aborto con induzione del travaglio[modifica | modifica wikitesto]
Nei paesi privi delle capacità mediche necessarie per eseguire la dilatazione e l'estrazione o dove vi è una preferenza da parte dei professionisti, l'aborto può essere indotto con l'induzione del travaglio e quindi inducendo la morte del feto, se necessario.[106] Questo è talvolta chiamato "aborto spontaneo indotto".[14]
Pochi e limitati dati sono disponibili per confrontare questo metodo con la dilatazione ed estrazione.[14] A differenza delle altre tecniche, l'induzione del travaglio dopo la 18ª settimana può essere complicata dal verificarsi di una breve sopravvivenza del feto, che può essere legalmente considerato come nato vivo. Per questo motivo, questa tecnica può comportare, in alcuni paesi, delle problematiche legali.[14][107]
Altri metodi[modifica | modifica wikitesto]
Storicamente, una serie di erbe avevano la fama di possedere proprietà abortive e venivano utilizzate nella medicina popolare: il tanaceto, la mentuccia, l'actaea racemosa e l'ormai estinto silfio.[108] L'uso delle erbe poteva causare gravi, anche letali, effetti collaterali, come l'insufficienza multiorgano e non è consigliato dai medici.[109]
Talvolta l'aborto viene tentato procurando traumi all'addome. Ciò potrebbe portare a gravi lesioni interne, senza necessariamente riuscire a indurre l'aborto spontaneo.[110] Nel sud est asiatico vi è un'antica tradizione di tentare l'aborto attraverso un forte massaggio addominale.[22] Uno dei bassorilievi che decorano il tempio di Angkor Wat in Cambogia raffigura un demone che esegue un tale aborto su una donna che è stata inviata agli inferi.[22]
Pericolosi metodi di aborto autoindotto registrati includono l'abuso di misoprostol e l'inserimento di strumenti non chirurgici, come aghi da maglia e appendiabiti, nell'utero. Questi metodi si vedono raramente nei paesi sviluppati, dove l'aborto chirurgico è legale e disponibile.[111]
Sopravvivenza fetale[modifica | modifica wikitesto]

Anche se è molto raro, le donne che abortiscono dopo la 18ª settimana di gravidanza a volte danno vita a un feto che può sopravvivere per breve tempo (ciò si verifica in 1 caso su 250, dallo 0% al 13% o dallo 0% al 50%, a seconda del metodo e della settimana di gravidanza).[112][113][114] Dopo 22 settimane la sopravvivenza a lungo termine è possibile.[115]
Se il personale medico osserva segni di vita, può essere necessario fornire assistenza: manovre di emergenza se il bambino presenta una buona possibilità di sopravvivere o altrimenti un trattamento palliativo.[116][117][118] Al fine di evitare ciò, si consiglia, dopo la 20ª-21ª settimana di gestazione, di provvedere a una morte fetale indotta prima di procedere con l'interruzione di gravidanza.[107][119][120][121][122]
Secondo Berlingieri, le tecniche disponibili nei primi anni '90 consentivano la sopravvivenza del concepito a partire dalla ventesima settimana di gravidanza, in una piccola percentuale di casi.[123] Nella maggior parte dei casi i bimbi nati prima della 28ª settimana presentano comunque almeno nel 50% dei casi disabilità neurosensoriali; è ragionevole pensare che fra quelli nati prima della 24ª settimana le percentuali siano ancora più elevate,[124] per questo alcuni considerano accanimento terapeutico l'applicazione di tecniche di rianimazione in questi casi.
Una review clinica pubblicata da Pediatrics, relativa alle linee-guida operative proposte dalle società scientifiche di pediatria e neonatologia di diversi paesi, evidenzia come il consenso clinico individui l'opportunità di un approccio terapeutico diversificato nelle scelte cliniche relative ai nati significativamente pretermine, tenendo in debito conto gli elevati rischi di disabilità permanente. Il consenso è orientato a una definizione della ragionevole utilità clinica dell'intervento terapeutico intensivistico per i nati pretermine post-25ª settimana; a una decisione caso per caso per i nati alla 23ª o 24ª settimana; per semplici cure palliative per i nati sotto la 22ª.[125] Secondo i dati usati per la definizione del Consensus sull'assistenza ai nati pretermine estremi del 2002, l'American Academy of Pediatrics individua un tasso di mortalità tra il 70 e l'89% già per i nati alla 23ª settimana, e non riferisce come significativi i dati statistici di sopravvivenza per i nati dalla 22ª settimana o precedenti.[126]
Sicurezza[modifica | modifica wikitesto]
I rischi per la salute in seguito ad un aborto dipendono dal fatto che la procedura venga eseguita in modo sicuro o meno. L'Organizzazione Mondiale della Sanità definisce aborti non sicuri quelli effettuati da persone non qualificate, con attrezzature pericolose o in strutture prive di norme igieniche.[127] Gli aborti legali effettuati nel mondo sviluppato sono tra le procedure più sicure nel campo della medicina.[15][128] Negli Stati Uniti il rischio di mortalità materna in seguito ad aborto è dello 0,7 per 100 000 procedure,[16] rendendo l'aborto di circa 13 volte più sicuro per le donne rispetto al parto (8,8 morti materne ogni 100 000 nati vivi).[129][130] Questo è equivalente al rischio di morte nel guidare un autoveicolo per circa 1200 km.[16] Il rischio di mortalità aumenta all'aumentare dell'età gestazionale, ma rimane inferiore a quello del parto con una gestazione di almeno 21 settimane.[131][132][133]
L'aspirazione a vuoto, eseguita nel primo trimestre, è il metodo più sicuro di aborto chirurgico e può essere eseguito in un ambulatorio di assistenza primaria, in una clinica per aborti o in ospedale. Le complicanze sono rare e possono includere la perforazione uterina, infezioni pelviche e il mantenimento di prodotti del concepimento e ciò richiede una seconda procedura di aspirazione.[134] Un trattamento antibiotico preventivo (con doxiciclina o metronidazolo) viene generalmente somministrato prima dell'aborto elettivo,[135] ritenendo che possa ridurre sostanzialmente il rischio di un'infezione uterina postoperatoria.[101][136] Le possibili complicazioni dopo l'aborto al secondo trimestre sono simili a quelli che possono accadere al primo trimestre e dipendono anche del metodo scelto.
C'è poca differenza in termini di sicurezza ed efficacia tra l'aborto farmacologico effettuato con un regime combinato di mifepristone e misoprostol e l'aborto chirurgico (aspirazione a vuoto) nelle procedure effettuate tra il primo trimestre e la 9ª settimana di gestazione.[93] L'aborto farmacologico con il misoprostol prostaglandina analogico da solo è meno efficace e più doloroso.[137][138]
Alcuni presunti rischi sono promossi principalmente da gruppi anti-aborto, ma mancano di un supporto scientifico.[139] Ad esempio, la correlazione tra l'aborto indotto e il tumore alla mammella è stata studiata ampiamente e i principali organi di medici e scientifici (tra cui l'Organizzazione Mondiale della Sanità, l'US National Cancer Institute, l'American Cancer Society, il Royal College of Obstetricians and Gynaecologists e l'American Congress of Obstetricians and Gynecologists) hanno concluso che essa non esiste,[140] anche se tale legame continua ad essere studiato[141][142] e promosso dai gruppi anti-aborto.[139][143]
Salute mentale[modifica | modifica wikitesto]
Non vi è alcuna relazione tra gli aborti indotti e problemi di salute mentale[17][144] diversi da quelli che si verificano in seguito a qualsiasi gravidanza indesiderata.[145] L'American Psychological Association ha concluso che l'aborto non è una minaccia per la salute mentale quando effettuato nel primo trimestre e le donne che ricorrono ad esso non hanno maggiori probabilità di avere problemi rispetto a quelle che portano a termine una gravidanza indesiderata.[145][146] Alcuni studi hanno dimostrato effetti negativi sulla salute mentale nelle donne che scelgono di abortire dopo il primo trimestre a causa di anomalie fetali,[147] tuttavia sarebbero necessarie ricerche più rigorose per arrivare a una conclusione più certa.[148] Alcuni effetti psicologici negativi sono stati denunciati da sostenitori anti-aborto come una condizione separata chiamata "sindrome post-aborto", tuttavia essa non è riconosciuta da alcuna organizzazione medica o psicologica.[149]
Aborti non sicuri[modifica | modifica wikitesto]
Talvolta le donne che intendono interrompere la gravidanza ricorrono a metodi non sicuri, in particolare quando la disponibilità dell'aborto legale è limitata. Esse possono tentare metodi di auto-interruzione o affidarsi a persone prive della sufficiente formazione medica o a strutture non adeguate. Ciò può portare a gravi complicazioni, come l'aborto incompleto, la sepsi, emorragie e danni agli organi interni.[150]
Gli aborti non sicuri sono una delle principali cause di lesioni e di morte tra le donne di tutto il mondo. Anche se i dati sono imprecisi, si stima che circa 20 milioni di aborti non sicuri vengano eseguiti ogni anno e il 97% di essi si verifica nei paesi in via di sviluppo.[15] Si ritiene che tali pratiche portino a milioni di casi di complicazioni.[15][151] Le stime della mortalità effettuate tra il 1990 e il 2010 variano secondo la metodologia e spaziano da 37 000 a 70 000;[15][20][152] le morti dovute ad aborti non sicuri rappresentano circa il 13% di tutte le morti materne.[153] L'Organizzazione Mondiale della Sanità ritiene che la mortalità sia tuttavia in calo dagli anni 1990.[154] Per ridurre il numero di aborti non sicuri, le organizzazioni di sanità pubblica sostengono generalmente la legalizzazione dell'aborto, la formazione di personale medico e l'accesso ai servizi sanitari.[155] Tuttavia la Dichiarazione di Dublino sulla Salute Materna, firmata nel 2012, nota che "il divieto dell'aborto non influisce in alcun modo con la disponibilità di cure ottimali per le donne in gravidanza".[156]
La legalità o meno dell'aborto è un fattore importante per la sua sicurezza. I paesi che possiedono leggi restrittive hanno tassi significativamente più alti di aborti a rischio (e tassi complessivi di aborto maggiori) rispetto a quelli in cui l'aborto è legale e disponibile.[19][20][40][155][157][158] Ad esempio, la legalizzazione avvenuta 1996 in Sudafrica ha avuto un impatto immediatamente positivo sulla frequenza delle complicanze legate all'aborto,[159] con i decessi legati a questa pratica diminuiti di oltre il 90%.[160] È stato stimato che l'incidenza degli aborti a rischio potrebbe essere ridotta fino al 75% (da 20 a 5 milioni all'anno) se fossero disponibili globalmente moderni servizi di pianificazione familiare e di salute materna.[161][162]
Solo il 40% delle donne di tutto il mondo può usufruire di aborti terapeutici e elettivi entro i limiti della gestazione,[6] mentre un ulteriore 35% ha accesso all'aborto legale se soddisfano determinati criteri fisici, mentali o socioeconomici.[7] Mentre raramente gli aborti sicuri comportano una mortalità, quelli non eseguiti in sicurezza provocano fino a 70 000 decessi e 5 milioni di disabilità all'anno.[20] Le complicanze degli aborti a rischio rappresentano circa un ottavo delle morti materne in tutto il mondo,[163] anche se questo dato varia da paese a paese.[164] La sterilità conseguente ad un aborto non sicuro coinvolge circa 24 milioni di donne.[157] Il tasso di aborti non sicuri è aumentato dal 44% al 49% tra il 1995 e il 2008.[19][165]
Società e cultura[modifica | modifica wikitesto]
Dibattito sull'aborto[modifica | modifica wikitesto]

Legale su richiesta
Illegale salvo che in caso di rischio per la vita della madre, problemi di salute fisica o mentale, stupro, malformazione del feto e/o fattori socioeconomici
Illegale salvo che in caso di rischio per la vita della madre, problemi di salute fisica o mentale, stupro e/o malformazione del feto
Illegale salvo che in caso di rischio per la vita della madre, problemi di salute fisica o mentale e/o stupro
Illegale salvo che in caso di rischio per la vita della madre e/o problemi di salute fisica o mentale
Illegale salvo che in caso di rischio per la vita della madre
Illegale senza eccezioni
Nessuna informazione
L'aborto indotto è da lungo tempo fonte di notevoli dibattiti, polemiche e attivismo. L'idea di ciascun individuo per quanto riguarda le complesse questioni etiche, morali, filosofiche, biologiche e giuridiche che circondano tale pratica, è spesso legata al suo sistema di valori. Le opinioni sull'aborto possono essere descritte come una combinazione di credenze sui diritti del feto, sulla moralità, sul potere delle autorità governative nelle politiche pubbliche e credenze sui diritti e le responsabilità della donna che intraprende questa scelta. Anche l'etica religiosa ha un forte influsso, sia sul parere personale che sul dibattito circa l'aborto.
Sia nel dibattito pubblico che in quello privato, gli argomenti presentati a favore o contro si concentrano sulla legalità dell'aborto e sulle eventuali leggi che lo possano limitare, nonché sulla liceità morale.[167] La Dichiarazione dell'Associazione medica mondiale sull'aborto terapeutico nota che "le circostanze che portano gli interessi di una madre in conflitto con gli interessi del suo bambino non ancora nato, creano un dilemma e sollevano la questione se la gravidanza possa essere deliberatamente terminata o meno".[168] I dibattiti sull'aborto, in particolare relativi alle leggi, sono spesso guidati da gruppi che sostengono una di queste due posizioni. I gruppi anti-aborto che chiedono maggiori restrizioni legali, tra cui il divieto totale, il più delle volte si definiscono pro-life ("pro-vita"), mentre i gruppi per il diritto all'aborto e che quindi sono contro tali restrizioni, si definiscono pro-choice ("pro-scelta").[169] In generale, la posizione dei primi sostiene che un feto umano è una persona umana e con il diritto di vivere, considerando l'aborto moralmente come un omicidio. La posizione dei secondi sostiene che una donna possieda certi diritti riproduttivi, in particolare la scelta o meno di portare a termine una gravidanza.
Aborto selettivo del sesso[modifica | modifica wikitesto]
L'ecografia e l'amniocentesi permettono ai genitori di conoscere il sesso del nascituro prima del parto. Lo sviluppo di queste tecnologie ha portato agli aborti selettivi in base al sesso. È più frequente il ricorso all'aborto selettivo quando il feto è femmina.
In alcuni paesi, l'aborto selettivo del sesso è parzialmente responsabile delle disparità evidenti tra i tassi di nascita dei figli maschi e femmine. La preferenza per i figli maschi è diffusa in molte zone dell'Asia e l'aborto utilizzato per limitare le nascite femminili è praticato a Taiwan, in Corea del Sud, in India e in Cina.[170] Questa deviazione dai tassi di natalità standard di maschi e femmine si verifica nonostante il fatto che il paese in questione abbia ufficialmente bandito l'aborto selettivo del sesso.[171][172][173][174] In Cina, la preferenza tradizionale per il figlio maschio è stata aggravata dalla politica del figlio unico emanata nel 1979.[175]
Molti paesi hanno adottato misure legislative per ridurre l'incidenza dell'aborto selettivo per il sesso. In occasione della Conferenza internazionale sulla popolazione e lo sviluppo, nel 1994 oltre 180 stati membri hanno convenuto di eliminare "ogni forma di discriminazione nei confronti delle bambine e le cause della preferenza per il figlio maschio".[176] L'Organizzazione Mondiale della Sanità e l'UNICEF, insieme ad altre agenzie delle Nazioni Unite, hanno scoperto che le misure per ridurre l'accesso all'aborto sono molto meno efficaci nel ridurre gli aborti selettivi rispetto a misure volte a ridurre la disuguaglianza di genere.[176]
Ritorsioni contro chi pratica l'aborto[modifica | modifica wikitesto]
Negli Stati Uniti, quattro medici che eseguivano aborti sono stati assassinati: David Gunn (1993), John Britton (1994), Barnett Slepian (1998) e George Tiller (2009). Inoltre, negli Stati Uniti e in Australia, sono stati assassinati altri membri del personale presso le cliniche abortiste, tra cui addetti alla reception e le guardie di sicurezza. Ferimenti e tentati omicidi hanno avuto luogo negli Stati Uniti e in Canada. Si sono verificati centinaia di attentati, incendi, attacchi con l'acido, invasioni e episodi di vandalismo contro chi aveva a che fare con gli aborti.[177][178] Tra gli autori più famosi di violenze anti-aborto Eric Rudolph e Paul Jennings Hill, la prima persona a essere giustiziata negli Stati Uniti per l'omicidio di un medico abortista.[179]
Alcuni paesi hanno promosso una protezione giuridica per l'accesso all'aborto. Queste leggi in genere cercano di proteggere le cliniche abortiste da ostruzionismo, atti di vandalismo, picchettaggi e altre azioni analoghe o per proteggere le donne e i dipendenti di tali centri da minacce e molestie.
Molto più frequente rispetto alla fisica vi è la pressione psicologica. Nel 2003, Chris Danze fondò organizzazioni pro-vita in tutto il Texas per impedire la costruzione di un centro di Planned Parenthood ad Austin. Le organizzazioni rilasciarono on-line informazioni personali su coloro che erano coinvolti con la costruzione, facendogli fino a 1200 telefonate al giorno e contattando le loro chiese.[180] Alcuni manifestanti hanno fotografato le donne che si recavano nella clinica.[180]
Statistiche sull'aborto[modifica | modifica wikitesto]
Italia[modifica | modifica wikitesto]
| Interruzioni volontarie di gravidanza a confronto con i nati vivi dal 1982 al 2020 dati del Ministero della Salute. | |||
|---|---|---|---|
| Anno | Interruzioni volontarie di gravidanza | Nati vivi
[valore assoluto] | |
|
Valore assoluto |
% sui nati vivi | ||
| 1982 | 234801 | 37,93% | 619097 |
| 1983 | 233976 | 38,87% | 601928 |
| 1985 | 210597 | 36,48% | 577345 |
| 1987 | 191469 | 34,72% | 551539 |
| 1989 | 171684 | 30,62% | 560688 |
| 1991 | 160494 | 28,52% | 562787 |
| 1993 | 150863 | 27,46% | 549484 |
| 1995 | 139549 | 26,55% | 525609 |
| 1997 | 140525 | 26,29% | 534462 |
| 1999 | 139213 | 25,91% | 537242 |
| 2001 | 132234 | 24,70% | 535282 |
| 2003 | 132178 | 24,29% | 544063 |
| 2005 | 132790 | 23,97% | 554022 |
| 2007 | 126562 | 22,44% | 563933 |
| 2009 | 118579 | 20,85% | 568857 |
| 2011 | 111415 | 20,38% | 546585 |
| 2013 | 102760 | 19,98% | 514308 |
| 2014 | 96578 | 19,22% | 502596 |
| 2015 | 87639 | 18,04% | 485780 |
| 2016 | 84926 | 17,94% | 473438 |
| 2017 | 80733 | 17,62% | 458151 |
| 2018 | 76328 | 17,36% | 439747 |
| 2019 | 73207 | 17,43% | 420084 |
| 2020 | 66413 | 16,59% | 400318 |
Note[modifica | modifica wikitesto]
- ^ Aborto, in Enciclopedia della scienza e della tecnica, Roma, Istituto dell'Enciclopedia Italiana, 2007-2008.
- ^ Aborto, in Universo del corpo, Roma, Istituto dell'Enciclopedia Italiana, 1998-2000.
- ^ a b Aborto, in Treccani.it – Enciclopedie on line, Roma, Istituto dell'Enciclopedia Italiana.
- ^ DA Grimes e G Stuart, Abortion jabberwocky: the need for better terminology, in Contraception, vol. 81, n. 2, 2010, pp. 93–6, DOI:10.1016/j.contraception.2009.09.005, PMID 20103443.
- ^ a b c d e f g h i j k l Carole Joffe, 1. Abortion and medicine: A sociopolitical history (PDF), in M Paul, ES Lichtenberg, L Borgatta, DA Grimes, PG Stubblefield, MD Creinin (a cura di), Management of Unintended and Abnormal Pregnancy, 1st, Oxford, John Wiley & Sons, Ltd., 2009, ISBN 978-1-4443-1293-5 (archiviato il 21 ottobre 2011).
- ^ a b c d Culwell KR, Vekemans M, de Silva U, Hurwitz M, Critical gaps in universal access to reproductive health: Contraception and prevention of unsafe abortion, in International Journal of Gynecology & Obstetrics, vol. 110, luglio 2010, pp. S13–16, DOI:10.1016/j.ijgo.2010.04.003, PMID 20451196.
- ^ a b R. Boland e L. Katzive, Developments in Laws on Induced Abortion: 1998–2007, in International Family Planning Perspectives, vol. 34, n. 3, 2008, pp. 110–120, DOI:10.1363/ifpp.34.110.08, PMID 18957353. URL consultato il 6 luglio 2020 (archiviato il 3 marzo 2016).
- ^ Pastor Mark Driscoll, What do 55 million people have in common?, Fox News, 18 ottobre 2013. URL consultato il 2 luglio 2014 (archiviato il 31 agosto 2014).
- ^ Dale Hansen, Abortion: Murder, or Medical Procedure?, Huffington Post, 18 marzo 2014. URL consultato il 2 luglio 2014 (archiviato il 14 luglio 2014).
- ^ Ronli Noa Sifris, Reproductive Freedom, Torture and International Human Rights Challenging the Masculinisation of Torture., Hoboken, Taylor and Francis, 2013, p. 3, ISBN 978-1-135-11522-7. URL consultato il 1º gennaio 2016 (archiviato il 31 dicembre 2015).
- ^ a b R Kulier, N Kapp, AM Gülmezoglu, GJ Hofmeyr, L Cheng e A Campana, Medical methods for first trimester abortion., in The Cochrane database of systematic reviews, n. 11, 9 novembre 2011, pp. CD002855, DOI:10.1002/14651858.CD002855.pub4, PMID 22071804.
- ^ a b c N Kapp, P Whyte, J Tang, E Jackson e D Brahmi, A review of evidence for safe abortion care., in Contraception, vol. 88, n. 3, settembre 2013, pp. 350–63, DOI:10.1016/j.contraception.2012.10.027, PMID 23261233.
- ^ H Wildschut, MI Both, S Medema, E Thomee, MF Wildhagen e N Kapp, Medical methods for mid-trimester termination of pregnancy., in The Cochrane database of systematic reviews, n. 1, 19 gennaio 2011, pp. CD005216, DOI:10.1002/14651858.CD005216.pub2, PMID 21249669.
- ^ a b c d Society of Family Planning, Clinical Guidelines, Labor induction abortion in the second trimester, in Contraception, vol. 84, n. 1, febbraio 2011, pp. 4–18, DOI:10.1016/j.contraception.2011.02.005. URL consultato il 25 settembre 2015 (archiviato il 6 giugno 2020).
- ^ a b c d e D. A. Grimes, J. Benson, S. Singh, M. Romero, B. Ganatra, F. E. Okonofua e I. H. Shah, Unsafe abortion: The preventable pandemic (PDF), in The Lancet, vol. 368, n. 9550, 2006, pp. 1908–1919, DOI:10.1016/S0140-6736(06)69481-6, PMID 17126724. URL consultato il 1º gennaio 2016 (archiviato il 29 giugno 2011).
- ^ a b c EG Raymond, D Grossman, MA Weaver, S Toti e B Winikoff, Mortality of induced abortion, other outpatient surgical procedures and common activities in the United States., in Contraception, vol. 90, n. 5, Nov 2014, pp. 476–479, DOI:10.1016/j.contraception.2014.07.012, PMID 25152259.
- ^ a b c d P. A. Lohr, M Fjerstad, U Desilva e R Lyus, Abortion, in BMJ, vol. 348, 2014, p. f7553, DOI:10.1136/bmj.f7553.
- ^ World Health Organization, Safe abortion: technical and policy guidance for health systems (PDF), 2nd, Geneva, World Health Organization, 2012, p. 8, ISBN 978-92-4-154843-4. URL consultato il 1º gennaio 2016 (archiviato il 16 gennaio 2015).
- ^ a b c d e f g h i G. Sedgh, S. Singh, I. H. Shah, E. Åhman, S. K. Henshaw e A. Bankole, Induced abortion: Incidence and trends worldwide from 1995 to 2008 (PDF), in The Lancet, vol. 379, n. 9816, 2012, pp. 625–632, DOI:10.1016/S0140-6736(11)61786-8, PMID 22264435. URL consultato il 6 luglio 2020 (archiviato il 7 marzo 2016).
- ^ a b c d I Shah e E Ahman, Unsafe abortion: global and regional incidence, trends, consequences, and challenges (PDF), in Journal of Obstetrics and Gynaecology Canada, vol. 31, n. 12, dicembre 2009, pp. 1149–58, PMID 20085681 (archiviato dall'url originale il 16 luglio 2011).
- ^ Sedgh G, Henshaw SK, Singh S, Bankole A, Drescher J, Legal abortion worldwide: incidence and recent trends, in Int Fam Plan Perspect, vol. 33, n. 3, settembre 2007, pp. 106–116, DOI:10.1363/ifpp.33.106.07, PMID 17938093. URL consultato il 6 luglio 2020 (archiviato il 25 marzo 2016).
- ^ a b c d M. Potts, M. Graff e J. Taing, Thousand-year-old depictions of massage abortion, in Journal of Family Planning and Reproductive Health Care, vol. 33, n. 4, 2007, pp. 233–234, DOI:10.1783/147118907782101904, PMID 17925100.
- ^ Mould R, Mould's Medical Anecdotes, CRC Press, 1996, p. 406, ISBN 978-0-85274-119-1.
- ^ D. Visca, Il sesso infecondo. Contraccezione, aborto, infanticidio nelle società tradizionali, Roma, 1977..
- ^ F. Lanfranchi, v. 'Nascituri', in NNDI 11, Torino 1965, 13 s..
- ^ Steven Miles, The Hippocratic Oath and the Ethics of Medicine, Oxford University Press, 2005, ISBN 978-0-19-518820-2.
- ^ "Scribonius Largus".
- ^ Soranus, Owsei Temkin, Soranus' Gynecology, I.19.60, JHU Press, 1956. URL consultato il 6 ottobre 2015 (archiviato il 15 ottobre 2015).
- ^ Paul Carrick, Medical Ethics in the Ancient World, Georgetown University Press, 2001, ISBN 978-0-87840-849-8.
- ^ H. Rackham, Aristotle, Politics, su perseus.tufts.edu, Harvard University Press, 1944. URL consultato il 21 giugno 2011 (archiviato il 22 giugno 2011).
- ^ Platone, Fedone, trad. di M. Valgimigli, note agg. di B. Centrone, Laterza, Roma-Bari 2000..
- ^ G. Galli, V. Italia, F. Realmonte, M. Spina, C. E. Traverso, L’interruzione volontaria della gravidanza, Milano, 1978..
- ^ L. W. Sumner, Abortion and moral theory, Princeton, 1981..
- ^ S. Tommaso d’Aquino, Summa Theologica, I, Q. 118, artt. 1-3..
- ^ Katherine Brind'Amour, Effraenatam, in Embryo Project Encyclopedia, Arizona State University, 2007 (archiviato dall'url originale il 2 febbraio 2012).
- ^ Religions – Islam: Abortion, su bbc.co.uk, BBC. URL consultato il 10 dicembre 2011 (archiviato il 9 ottobre 2011).
- ^ Rasha Dabash e Farzaneh Roudi-Fahimi, Abortion in the Middle East and North Africa (PDF), su prb.org, Population Research Bureau, 2008. URL consultato il 1º gennaio 2016 (archiviato il 6 ottobre 2011).
- ^ Abortion Law, History & Religion, su cbctrust.com, Childbirth By Choice Trust. URL consultato il 23 marzo 2008 (archiviato dall'url originale l'8 febbraio 2008).
- ^ Smith, Richard Norton On His Own Terms: A Life of Nelson Rockefeller pages 560-561.
- ^ a b Sedgh G, Henshaw S, Singh S, Ahman E, Shah IH, Induced abortion: estimated rates and trends worldwide, in Lancet, vol. 370, n. 9595, 2007, pp. 1338–45, DOI:10.1016/S0140-6736(07)61575-X, PMID 17933648.
- ^ Shah I, Ahman E, Unsafe abortion: global and regional incidence, trends, consequences, and challenges, in J Obstet Gynaecol Can, vol. 31, n. 12, dicembre 2009, pp. 1149–58, PMID 20085681.
- ^ Elizabeth Rosenthal, Legal or Not, Abortion Rates Compare, in The New York Times, 12 ottobre 2007. URL consultato il 18 luglio 2011 (archiviato il 28 agosto 2011).
- ^ Facts on Investing in Family Planning and Maternal and Newborn Health (PDF), su guttmacher.org, Guttmacher Institute, novembre 2010. URL consultato il 24 ottobre 2011 (archiviato dall'url originale il 20 ottobre 2011).
- ^ G. Sedgh, S. Singh, S. K. Henshaw e A. Bankole, Legal Abortion Worldwide in 2008: Levels and Recent Trends, in Perspectives on Sexual and Reproductive Health, vol. 43, n. 3, 2011, pp. 188–198, DOI:10.1363/4318811, PMID 21884387. URL consultato il 6 luglio 2020 (archiviato il 4 marzo 2016).
- ^ National Institute of Statistics, Romanian Statistical Yearbook, chapter 2, page 62 (PDF) (archiviato dall'url originale il 15 maggio 2011)., 2011.
- ^ L. T. Strauss, S. B. Gamble, W. Y. Parker, D. A. Cook, S. B. Zane, S. Hamdan e Centers for Disease Control Prevention, Abortion surveillance—United States, 2003, in Morbidity and Mortality Weekly Report Surveillance Summaries, vol. 55, SS11, 2006, pp. 1–32, PMID 17119534. URL consultato il 1º gennaio 2016 (archiviato il 17 settembre 2008).
- ^ a b c The Limitations of U.S. Statistics on Abortion, su Issues in Brief, New York, The Guttmacher Institute, 1997 (archiviato dall'url originale il 4 aprile 2012).
- ^ Department of Health, Abortion statistics, England and Wales: 2006, su dh.gov.uk, 2007. URL consultato il 12 ottobre 2007 (archiviato dall'url originale il 6 dicembre 2010).
- ^ Linan Cheng, Surgical versus medical methods for second-trimester induced abortion: RHL commentary, su The WHO Reproductive Health Library, Geneva, World Health Organization, 1º novembre 2008. URL consultato il 10 febbraio 2009 (archiviato il 29 ottobre 2015). commentata in:
Patricia A. Lohr, Jennifer L. Hayes e Kristina Gemzell-Danielsson, Surgical versus medical methods for second trimester abortion, in Cochrane Database of Systematic Reviews, n. 1, 23 gennaio 2008, p. CD006714, DOI:10.1002/14651858.CD006714.pub2, PMID 18254113. - ^ P. N. Lohstroh, J. W. Overstreet, D. R. Stewart, Secretion and excretion of human chorionic gonadotropin during early pregnancy, in “Fertility and Sterility” Apr. 2005, 83, pp. 1000-1011.
- ^ M. J. Zinaman, E. D. Clegg, C. C. Brown, Estimates of human fertility and pregnancy loss, in “Fertility and Sterility”, Mar. 1996, 65, pp. 503-509; A. J. Wilcox, C. R. Weinberg, J. F. O'Connor, Incidence of early loss of pregnancy, in “New England Journal of Medicine” 28 Jul. 1988, 319, pp. 189-194.
- ^ Livio Zanolo, Barcellona Eliana, Zacchè Gabrio, Ginecologia e ostetricia con tavole di F.H. Netter, Milano, Elsevier Masson srl, 2007, p. 526, ISBN 978-88-214-2730-5.
- ^ Kenneth J Leveno, Gary F Cunningham, Norman F Gant Steven L. Bloom, Manuale di ostetricia, Milano, Mc Graw Hill, 2004, p. 46, ISBN 88-386-2987-0.
- ^ (EN) Cheng L., Surgical versus medical methods for second-trimester induced abortion, su who.int, Organizzazione mondiale della sanità, 1º giugno 2010. URL consultato il 15 ottobre 2018 (archiviato il 28 marzo 2019).
- ^ Bankole, Reasons Why Women Have Induced Abortions: Evidence from 27 Countries, in International Family Planning Perspectives, vol. 24, n. 3, 1998, pp. 117–127 & 152, DOI:10.2307/3038208. URL consultato il 6 luglio 2020 (archiviato il 18 marzo 2016).
- ^ Lawrence B. Finer, Lori F. Frohwirth, Lindsay A. Dauphinee, Susheela Singh e Ann M. Moore, Reasons U.S. Women Have Abortions: Quantitative and Qualitative Perspectives (PDF), in Perspectives on Sexual and Reproductive Health, vol. 37, n. 3, 2005, pp. 110–118, DOI:10.1111/j.1931-2393.2005.tb00045.x, PMID 16150658. URL consultato il 6 luglio 2020 (archiviato il 14 marzo 2016).
- ^ Phillip G. Stubblefield, 10. Family Planning, in Jonathan S. Berek (a cura di), Novak's Gynecology, 13ª ed., Lippincott Williams & Wilkins, 2002, ISBN 978-0-7817-3262-8.
- ^ LA Bartlett, CJ Berg, HB Shulman, SB Zane, CA Green, S Whitehead e HK Atrash, Risk factors for legal induced abortion-related mortality in the United States, in Obstetrics & Gynecology, vol. 103, n. 4, 2004, pp. 729–37, DOI:10.1097/01.AOG.0000116260.81570.60, PMID 15051566.
- ^ Natalie E. Roche, Therapeutic Abortion, su emedicine.medscape.com, eMedicine, 28 settembre 2004. URL consultato il 19 giugno 2011 (archiviato dall'url originale il 14 dicembre 2004).
- ^ a b c d John O. Schorge, Joseph I. Schaffer, Lisa M. Halvorson, Barbara L. Hoffman, Karen D. Bradshaw e F. Gary Cunningham (a cura di), 6. First-Trimester Abortion, in Williams Gynecology, 1ª ed., McGraw-Hill Medical, 2008, ISBN 978-0-07-147257-9.
- ^ Elective surgery, su surgeryencyclopedia.com, Encyclopedia of Surgery. URL consultato il 17 dicembre 2012 (archiviato il 13 novembre 2012).
- ^ a b c Akinrinola Bankole, Susheela Singh e Taylor Haas, Reasons Why Women Have Induced Abortions: Evidence from 27 Countries, in International Family Planning Perspectives, vol. 24, n. 3, 1998, pp. 117–127; 152, DOI:10.2307/3038208. URL consultato il 6 luglio 2020 (archiviato il 18 marzo 2016).
- ^ L. B. Finer, L. F. Frohwirth, L. A. Dauphinee, S. Singh e A. M. Moore, Reasons U.S. Women Have Abortions: Quantitative and Qualitative Perspectives, in Perspectives on Sexual and Reproductive Health, vol. 37, n. 3, 2005, pp. 110–118, DOI:10.1111/j.1931-2393.2005.tb00045.x, PMID 16150658. URL consultato il 6 luglio 2020 (archiviato il 29 marzo 2016).
- ^ Nuremberg and the Crime of Abortion, in U. Toledo. L. Rev, vol. 42, p. 283. URL consultato il 12 luglio 2014 (archiviato il 3 novembre 2013).
- ^ Emily Oster, Explaining Asia's "Missing Women": A New Look at the Data – Comment (PDF), in Population and Development Review, vol. 31, n. 3, settembre 2005, pp. 529, 535, DOI:10.1111/j.1728-4457.2005.00082.x. URL consultato il 19 maggio 2009 (archiviato dall'url originale il 30 agosto 2008).
- ^ R. K. Jones, J. E. Darroch e S. K. Henshaw, Contraceptive Use Among U.S. Women Having Abortions in 2000–2001 (PDF), in Perspectives on Sexual and Reproductive Health, vol. 34, n. 6, 2002, pp. 294–303, DOI:10.2307/3097748, PMID 12558092. URL consultato il 6 luglio 2020 (archiviato il 22 marzo 2016).
- ^ SA Cohen, Abortion and Women of Color: The Bigger Picture, in Guttmacher Policy Review, vol. 11, n. 3, 2008. URL consultato il 6 luglio 2020 (archiviato il 20 marzo 2016).
- ^ Chiara Arroi, Bonus bebè 2020, come richiederlo: requisiti, nuovi importi, incremento 20%, su leggioggi.it, 13 marzo 2020. URL consultato il 6 luglio 2020 (archiviato il 26 giugno 2020).
- ^ Giulia n Zeni, Lo Stato supporto delle famiglie. In Germania, su ildeutschitalia.com, 18 agosto 2019. URL consultato il 6 luglio 2020 (archiviato il 25 aprile 2020).
- ^ Il regime francese di protezione sociale IV - Le prestazioni familiari, su cleiss.fr. URL consultato il 6 luglio 2020 (archiviato il 25 giugno 2020).
- ^ Massimo Calvi, Natalità. Aiuti ai figli, ecco le vere differenze tra Italia e Francia, su avvenire.it, 3 gennaio 2018. URL consultato il 6 luglio 2020 (archiviato il 28 giugno 2020).
- ^ George J. Annas and Sherman Elias. Legal and Ethical Issues in Obstetrical Practice. Chapter 54 in Obstetrics: Normal and Problem Pregnancies, 6th edition. Eds. Steven G. Gabbe, et al. 2012 Saunders, an imprint of Elsevier. ISBN 978-1-4377-1935-2.
- ^ a b B Weisz, E Schiff e M Lishner, Cancer in pregnancy: maternal and fetal implications (PDF), in Hum Reprod Update, vol. 7, n. 4, 2001, pp. 384–393, DOI:10.1093/humupd/7.4.384, PMID 11476351. URL consultato il 6 luglio 2020 (archiviato il 15 ottobre 2015).
- ^ NA Mayr, BC Wen e CB Saw, Radiation therapy during pregnancy, in Obstet Gynecol Clin North Am., vol. 25, n. 2, 1998, pp. 301–21, PMID 9629572.
- ^ Fenig E, Mishaeli M, Kalish Y, Lishner M, Pregnancy and radiation., in Cancer Treat Rev, vol. 27, n. 1, 2001, pp. 1–7, DOI:10.1053/ctrv.2000.0193, PMID 11237773.
- ^ Li WW, Yau TN, Leung CW, Pong WM, Chan MY, Large-cell neuroendocrine carcinoma of the uterine cervix complicating pregnancy, in Hong Kong Med J, vol. 15, n. 1, 2009, pp. 69–72, PMID 19197101.
- ^ Churchill Livingstone medical dictionary, Edinburgh New York, Churchill Livingstone Elsevier, 2008, ISBN 978-0-443-10412-1.«The preferred term for unintentional loss of the product of conception prior to 24 weeks' gestation is miscarriage»
- ^ George J. Annas e Sherman Elias, 51. Legal and Ethical Issues in Obstetric Practice, in Steven G. Gabbe, Jennifer R. Niebyl e Joe Leigh Simpson (a cura di), Obstetrics: Normal and Problem Pregnancies, 5ª ed., Churchill Livingstone, 2007, p. 669., ISBN 978-0-443-06930-7.«A preterm birth is defined as one that occurs before the completion of 37 menstrual weeks of gestation, regardless of birth weight.»
- ^ Stillbirth, su Concise Medical Dictionary, Oxford University Press, 2010. URL consultato il 1º gennaio 2016 (archiviato il 29 dicembre 2015).
- ^ Documenting Stillbirth (Fetal Death) (PDF), su state.gov, United States Department of State, 18 febbraio 2011. URL consultato il 27 giugno 2011 (archiviato dall'url originale il 28 giugno 2011).
- ^ George J. Annas e Sherman Elias, 24. Pregnancy loss, in Steven G. Gabbe, Jennifer R. Niebyl e Joe Leigh Simpson (a cura di), Obstetrics: Normal and Problem Pregnancies, 5ª ed., Churchill Livingstone, 2007, ISBN 978-0-443-06930-7.
- ^ Vern L. Katz, 16. Spontaneous and Recurrent Abortion – Etiology, Diagnosis, Treatment, in Vern L. Katz, Gretchen M. Lentz, Rogerio A. Lobo e David M. Gershenson (a cura di), Katz: Comprehensive Gynecology, 5ª ed., Mosby, 2007, ISBN 978-0-323-02951-3.
- ^ Thomas G. Stovall, 17. Early Pregnancy Loss and Ectopic Pregnancy, in Jonathan S. Berek (a cura di), Novak's Gynecology, 13ª ed., Lippincott Williams & Wilkins, 2002, ISBN 978-0-7817-3262-8.
- ^ F. Gary Cunningham, Kenneth J. Leveno, Steven L. Bloom, Catherine Y. Spong, Jodi S. Dashe, Barbara L. Hoffman, Brian M. Casey e Jeanne S. Sheffield (a cura di), Williams Obstetrics, 24th, McGraw Hill Education, 2014, ISBN 978-0-07-179893-8.
- ^ a b Melissa Conrad Stöppler, Miscarriage (Spontaneous Abortion), su William C., Jr. Shiel (a cura di), MedicineNet.com, WebMD. URL consultato il 7 aprile 2009 (archiviato dall'url originale il 29 agosto 2004).
- ^ a b Jauniaux E, Kaminopetros P, El-Rafaey H, Early pregnancy loss, in Whittle MJ, Rodeck CH (a cura di), Fetal medicine: basic science and clinical practice, Edinburgh, Churchill Livingstone, 1999, p. 837, ISBN 978-0-443-05357-3, OCLC 42792567.
- ^ Fetal Homicide Laws, su ncsl.org, National Conference of State Legislatures. URL consultato il 7 aprile 2009 (archiviato dall'url originale il 29 marzo 2009).
- ^ Jon Ward, Ben Carson’s record on abortion under the spotlight in Iowa, in Yahoo News, 27 ottobre 2015. URL consultato il 28 ottobre 2015 (archiviato il 28 ottobre 2015).
- ^ a b Kulier R, Kapp N, Gülmezoglu AM, Hofmeyr GJ, Cheng L, Campana A, Medical methods for first trimester abortion, in Cochrane Database Syst Rev, vol. 11, n. 11, 2011, p. CD002855, DOI:10.1002/14651858.CD002855.pub4, PMID 22071804.
- ^ Creinin MD, Gemzell-Danielsson K, Medical abortion in early pregnancy, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, pp. 111.–134, ISBN 1-4051-7696-2.
- ^ a b Kapp N, von Hertzen H, Medical methods to induce abortion in the second trimester, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, pp. 178.–192, ISBN 1-4051-7696-2.
- ^ H Wildschut, Both, MI, Medema, S, Thomee, E, Wildhagen, MF e Kapp, N, Medical methods for mid-trimester termination of pregnancy., in Cochrane database of systematic reviews (Online), n. 1, 19 gennaio 2011, pp. CD005216, DOI:10.1002/14651858.CD005216.pub2, PMID 21249669.
- ^ a b WHO Department of Reproductive Health and Research, Frequently asked clinical questions about medical abortion (PDF), Geneva, World Health Organization, 23 novembre 2006, ISBN 92-4-159484-5. URL consultato il 22 novembre 2011 (archiviato il 26 dicembre 2011).
- ^ Fjerstad M, Sivin I, Lichtenberg ES, Trussell J, Cleland K, Cullins V, Effectiveness of medical abortion with mifepristone and buccal misoprostol through 59 gestational days, in Contraception, vol. 80, n. 3, settembre 2009, pp. 282–286, DOI:10.1016/j.contraception.2009.03.010, PMC 3766037, PMID 19698822.
- ^ Holmquist S, Gilliam M, Induced abortion, in Gibbs RS, Karlan BY, Haney AF, Nygaard I (eds.) (a cura di), Danforth's obstetrics and gynecology, 10th, Philadelphia, Lippincott Williams & Wilkins, 2008, pp. 586.–603, ISBN 978-0-7817-6937-2.
- ^ Abortion statistics, year ending 31 December 2010, su isdscotland.scot.nhs.uk, Edinburgh, ISD, NHS Scotland, 31 maggio 2011. URL consultato il 22 novembre 2011 (archiviato il 26 luglio 2011).
- ^ Vilain A, Mouquet M-C, Voluntary terminations of pregnancies in 2008 and 2009 (PDF), su sante.gouv.fr, Paris, DREES, Ministry of Health, France, 22 giugno 2011. URL consultato il 22 novembre 2011 (archiviato dall'url originale il 26 settembre 2011).
- ^ ., Abortions in Switzerland 2010, su bfs.admin.ch, Neuchâtel, Office of Federal Statistics, Switzerland, 5 luglio 2011. URL consultato il 22 novembre 2011 (archiviato dall'url originale il 3 ottobre 2011).
- ^ Gissler M, Heino A, Induced abortions in the Nordic countries 2009 (PDF), su stakes.fi, Helsinki, National Institute for Health and Welfare, Finland, 21 febbraio 2011. URL consultato il 22 novembre 2011 (archiviato dall'url originale il 18 gennaio 2012).
- ^ Jones RK, Kooistra K, Abortion incidence and access to services in the United States, 2008 (PDF), in Perspect Sex Reprod Health, vol. 43, n. 1, marzo 2011, pp. 41–50, DOI:10.1363/4304111, PMID 21388504. URL consultato il 22 novembre 2011 (archiviato il 27 settembre 2011).
- ^ a b c A. Templeton e D. A. Grimes, A Request for Abortion, in New England Journal of Medicine, vol. 365, n. 23, 2011, pp. 2198–2204, DOI:10.1056/NEJMcp1103639. URL consultato il 1º gennaio 2016 (archiviato l'8 gennaio 2012).
- ^ Hammond C, Chasen ST, Dilation and evacuation, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, pp. 178.–192, ISBN 1-4051-7696-2.
- ^ Healthwise, Manual and vacuum aspiration for abortion, su webmd.com, WebMD, 2004. URL consultato il 5 dicembre 2008 (archiviato il 28 ottobre 2008).
- ^ World Health Organization, Dilatation and curettage, in Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors, Geneva, World Health Organization, 2003, ISBN 978-92-4-154587-7, OCLC 181845530. URL consultato il 5 dicembre 2008.
- ^ Glenn McGee e Jon F. Merz, Abortion, in Encarta, Microsoft. URL consultato il 5 dicembre 2008 (archiviato dall'url originale il 31 ottobre 2009).
- ^ L Borgatta, Labor Induction Termination of Pregnancy, in Global Library of Women's Medicine, GLOWM.10444, dicembre 2014, DOI:10.3843/GLOWM.10444. URL consultato il 25 settembre 2015 (archiviato il 24 settembre 2015).
- ^ a b 2015 Clinical Policy Guidelines (PDF), in National Abortion Federation, 2015. URL consultato il 30 ottobre 2015 (archiviato il 12 agosto 2015).
- ^ John M. Riddle, Eve's herbs: a history of contraception and abortion in the West, Cambridge (Massachusetts), Harvard University Press, 1997, ISBN 978-0-674-27024-4, OCLC 36126503.
- ^ Ciganda C, Laborde A, Herbal infusions used for induced abortion, in J. Toxicol. Clin. Toxicol., vol. 41, n. 3, 2003, pp. 235–239, DOI:10.1081/CLT-120021104, PMID 12807304.
- ^ Smith JP, Risky choices: The dangers of teens using self-induced abortion attempts, in Journal of Pediatric Health Care, vol. 12, n. 3, 1998, pp. 147–151, DOI:10.1016/S0891-5245(98)90245-0, PMID 9652283.
- ^ S. R. Thapa, D. Rimal e J. Preston, Self induction of abortion with instrumentation, in Australian Family Physician, vol. 35, n. 9, 2006, pp. 697–698, PMID 16969439. URL consultato il 1º gennaio 2016 (archiviato dall'url originale l'8 gennaio 2009).
- ^ The Care of Women Requesting Induced Abortion. Evidence-Based Clinical Guideline no. 7 (PDF), in Royal College of Obstetricians and Gynaecologists, novembre 2011. URL consultato il 31 ottobre 2015 (archiviato il 4 maggio 2017).
- ^ Society of Family Planning, Clinical Guidelines, Labor induction abortion in the second trimester, in Contraception, vol. 84, n. 1, febbraio 2011, pp. 4–18, DOI:10.1016/j.contraception.2011.02.005. URL consultato il 1º gennaio 2016 (archiviato il 6 giugno 2020).
- ^ Fletcher, Isada, Johnson e Evans, Fetal intracardiac potassium chloride injection to avoid the hopeless resuscitation of an abnormal abortus: II. Ethical issues., in Obstetrics and Gynecology, vol. 80, n. 2, Aug 1992, pp. 310–313, PMID 1635751. URL consultato il 6 novembre 2015 (archiviato il 14 novembre 2015).
- ^ Termination of Pregnancy for Fetal Abnormality (PDF), in Royal College of Obstetricians and Gynaecologists, maggio 2010, pp. 29–31. URL consultato il 26 ottobre 2015 (archiviato il 22 dicembre 2015).
- ^ Nuffield Council on Bioethics, Critical care decisions in fetal and neonatal medicine: a guide to the report (PDF), 2007. URL consultato il 29 ottobre 2015 (archiviato il 4 marzo 2016).
- ^ Gerri R. Baer e Robert M. Nelson, Preterm Birth: Causes, Consequences, and Prevention. C: A Review of Ethical Issues Involved in Premature Birth, in Institute of Medicine (US) Committee on Understanding Premature Birth and Assuring Healthy Outcomes;, 2007. URL consultato il 6 luglio 2020 (archiviato il 31 dicembre 2015).
- ^ Steve Chabot, H.R. 2175 (107th): Born-Alive Infants Protection Act of 2002, su govtrack.us, 5 agosto 2002. URL consultato il 30 ottobre 2015 (archiviato il 14 novembre 2015).
- ^ Practice Bulletin: Second-Trimester Abortion (PDF), in Obstetrics & Gynecology, a publication of the American College of Obstetricians and Gynecologists, vol. 121, n. 6, giugno 2013, pp. 1394–1406, DOI:10.1097/01.AOG.0000431056.79334.cc, PMID 23812485. URL consultato il 30 ottobre 2015 (archiviato il 6 marzo 2016).
- ^ Clinical Guidelines: Induction of fetal demise before abortion (PDF), in Contraception: a publication of Society of Family Planning, vol. 81, gennaio 2010, p. 8, DOI:10.1016/j.contraception.2010.01.018. URL consultato il 26 ottobre 2015 (archiviato il 7 settembre 2017).
- ^ Committee on Health Care for Underserved Women, Committee Opinion 613: Increasing Access to Abortion, in Obstetrics & Gynecology, vol. 124, novembre 2014, pp. 1060–1065, DOI:10.1097/01.aog.0000456326.88857.31. URL consultato il 28 ottobre 2015 (archiviato il 28 ottobre 2015).
- ^ FIGO (International Federation of Gynecology and Obstetrics) Committee Report: Ethical aspects concerning termination of pregnancy following prenatal diagnosis., in International Journal of Gynecology and Obstetrics, vol. 102, n. 102, 2008, pp. 97–98, DOI:10.1016/j.ijgo.2008.03.002, PMID 18423641.
- ^ Berlingieri Ginecologia e ostetricia 1993 ed. Piccin.
- ^ Il destino dei feti che sopravvivono, su bari.repubblica.it, La Repubblica.it. URL consultato il 4 gennaio 2016 (archiviato il 4 marzo 2016).
- ^ Pignotti, M.S. e Donzelli, G., Perinatal Care at the Threshold of Viability: An International Comparison of Practical Guidelines for the Treatment of Extremely Preterm Births (abstract), in Pediatrics, vol. 1, n. 121, 2008, pp. 193-198, DOI:10.1542/peds.2007-0513, PMID 18166538. URL consultato il 4 gennaio 2016 (archiviato il 7 aprile 2017).
- ^ MacDonald, H. and Committee on Fetus and Newborn, Perinatal Care at the Threshold of Viability, in Pediatrics, vol. 110, n. 5, 2002, pp. 1024-1027, PMID 12415047.
- ^ The Prevention and Management of Unsafe Abortion (PDF), su whqlibdoc.who.int, World Health Organization, aprile 1995. URL consultato il 1º giugno 2010 (archiviato il 30 maggio 2010).
- ^ DA Grimes e MD Creinin, Induced abortion: an overview for internists, in Ann. Intern. Med., vol. 140, n. 8, 2004, pp. 620–6, DOI:10.7326/0003-4819-140-8-200404200-00009, PMID 15096333. URL consultato il 1º gennaio 2016 (archiviato il 7 maggio 2010).
- ^ E. G. Raymond e D. A. Grimes, The Comparative Safety of Legal Induced Abortion and Childbirth in the United States, in Obstetrics & Gynecology, vol. 119, 2, Part 1, 2012, pp. 215–219, DOI:10.1097/AOG.0b013e31823fe923, PMID 22270271.
- ^ Grimes DA, Estimation of pregnancy-related mortality risk by pregnancy outcome, United States, 1991 to 1999, in Am. J. Obstet. Gynecol., vol. 194, n. 1, gennaio 2006, pp. 92–4, DOI:10.1016/j.ajog.2005.06.070, PMID 16389015.
- ^ Bartlett LA, Berg CJ, Shulman HB, Suzanne B. Zane, Clarice A. Green, Sara Whitehead e Hani K Atrash, Risk factors for legal induced abortion-related mortality in the United States, in Obstet Gynecol, vol. 103, n. 4, aprile 2004, pp. 729–37, DOI:10.1097/01.AOG.0000116260.81570.60, PMID 15051566.
- ^ Suzanne Trupin, Elective Abortion, su emedicine.medscape.com, eMedicine, 27 maggio 2010. URL consultato il 1º giugno 2010 (archiviato il 14 dicembre 2004).«At every gestational age, elective abortion is safer for the mother than carrying a pregnancy to term.»
- ^ Genevra Pittman, Abortion safer than giving birth: study, Reuters, 23 gennaio 2012. URL consultato il 4 febbraio 2012 (archiviato il 6 febbraio 2012).
- ^ Westfall JM, Sophocles A, Burggraf H, Ellis S, Manual vacuum aspiration for first-trimester abortion, in Arch Fam Med, vol. 7, n. 6, 1998, pp. 559–62, DOI:10.1001/archfami.7.6.559, PMID 9821831 (archiviato dall'url originale il 5 aprile 2005).
- ^ ACOG Committee on Practice Bulletins—Gynecology, ACOG practice bulletin No. 104: antibiotic prophylaxis for gynecologic procedures, in Obstet Gynecol, vol. 113, n. 5, maggio 2009, pp. 1180–9, DOI:10.1097/AOG.0b013e3181a6d011, PMID 19384149.
- ^ Sawaya GF, Grady D, Kerlikowske K, Grimes DA, Antibiotics at the time of induced abortion: the case for universal prophylaxis based on a meta-analysis, in Obstet Gynecol, vol. 87, 5 Pt 2, maggio 1996, pp. 884–90, PMID 8677129.
- ^ Grossman D, Medical methods for first trimester abortion: RHL commentary, su Reproductive Health Library, Geneva, World Health Organization, 3 settembre 2004. URL consultato il 22 novembre 2011 (archiviato il 28 ottobre 2011).
- ^ Chien P, Thomson M, Medical versus surgical methods for first trimester termination of pregnancy: RHL commentary, su Reproductive Health Library, Geneva, World Health Organization, 15 dicembre 2006. URL consultato il 1º giugno 2010 (archiviato il 17 maggio 2010).
- ^ a b Jasen P, Breast cancer and the politics of abortion in the United States, in Med Hist, vol. 49, n. 4, ottobre 2005, pp. 423–44, DOI:10.1017/S0025727300009145, PMC 1251638, PMID 16562329. URL consultato il 6 luglio 2020 (archiviato il 12 gennaio 2018).
- ^ Position statements of major medical bodies on abortion and breast cancer include:
- World Health Organization: Induced abortion does not increase breast cancer risk (Fact sheet N°240), su who.int, World Health Organization. URL consultato il 6 gennaio 2011 (archiviato dall'url originale il 13 febbraio 2011).
- National Cancer Institute: Abortion, Miscarriage, and Breast Cancer Risk, su cancer.gov, National Cancer Institute. URL consultato l'11 gennaio 2011 (archiviato il 21 dicembre 2010).
- American Cancer Society: Is Abortion Linked to Breast Cancer?, su cancer.org, American Cancer Society, 23 settembre 2010. URL consultato il 20 giugno 2011 (archiviato il 5 giugno 2011).«At this time, the scientific evidence does not support the notion that abortion of any kind raises the risk of breast cancer.»
- Royal College of Obstetricians and Gynaecologists: The Care of Women Requesting Induced Abortion (PDF), su rcog.org.uk, Royal College of Obstetricians and Gynaecologists, p. 9. URL consultato il 7 agosto 2016 (archiviato il 4 maggio 2017).«Induced abortion is not associated with an increase in breast cancer risk.»
- American Congress of Obstetricians and Gynecologists: ACOG Finds No Link Between Abortion and Breast Cancer Risk, su acog.org, American Congress of Obstetricians and Gynecologists, 31 luglio 2003. URL consultato l'11 gennaio 2011 (archiviato dall'url originale il 2 gennaio 2011).
- ^ Lanfranchi, Angela e Fagan, Patrick, Breast Cancer and Induced Abortion: A Comprehensive Review of Breast Development and Pathophysiology, the Epidemiologic Literature, and Proposal for Creation of Databanks to Elucidate All Breast Cancer Risk Factors (PDF), in Issues in Law & Medicine, vol. 29, n. 1, 2014, pp. 1–133. URL consultato l'11 novembre 2015 (archiviato dall'url originale il 7 settembre 2015).
- ^ Huang Yubei e Zhang Xiaoliang, A meta-analysis of the association between induced abortion and breast cancer risk among Chinese females (PPTX), in Cancer Causes Control, vol. 25, n. 2, Springer International Publishing, febbraio 2014, pp. 227–236, DOI:10.1007/s10552-013-0325-7, ISSN 1573-7225, PMID 24272196. URL consultato l'11 novembre 2015 (archiviato il 22 dicembre 2015).«Compared to people without any history of [induced abortion], an increased risk of breast cancer was observed among females who had at least one [induced abortion]»
- ^ Schneider, A. Patrick II e Zainer, Christine, The breast cancer epidemic: 10 facts, in The Linacre Quarterly, vol. 81, n. 3, Catholic Medical Association, agosto 2014, pp. 244–277, DOI:10.1179/2050854914Y.0000000027. URL consultato l'11 novembre 2015 (archiviato il 14 novembre 2015).«...an association between [induced abortion] and breast cancer has been found by numerous Western and non-Western researchers from around the world. This is especially true in more recent reports that allow for a sufficient breast cancer latency period since an adoption of a Western life style in sexual and reproductive behavior»
- ^ Jayne Cockburn e Michael E. Pawson, Psychological Challenges to Obstetrics and Gynecology: The Clinical Management, Springer, 2007, p. 243., ISBN 978-1-84628-807-4.
- ^ a b APA Task Force Finds Single Abortion Not a Threat to Women's Mental Health, su apa.org, American Psychological Association, 12 agosto 2008. URL consultato il 7 settembre 2011 (archiviato il 6 settembre 2011).
- ^ Report of the APA Task Force on Mental Health and Abortion (PDF), su apa.org, Washington, DC, American Psychological Association, 13 agosto 2008. URL consultato il 6 luglio 2020 (archiviato il 21 maggio 2020).
- ^ Mental Health and Abortion, su apa.org, American Psychological Association, 2008. URL consultato il 18 aprile 2012 (archiviato il 19 aprile 2012).
- ^ J. R. Steinberg, Later Abortions and Mental Health: Psychological Experiences of Women Having Later Abortions—A Critical Review of Research, in Women's Health Issues, vol. 21, n. 3, 2011, pp. S44–S48, DOI:10.1016/j.whi.2011.02.002, PMID 21530839.
- ^ Cohen, Susan A, Abortion and Mental Health: Myths and Realities, su Guttmacher Policy Review, Summer 2006. URL consultato il 12 aprile 2015 (archiviato il 5 marzo 2015).
- ^ F. Okonofua, Abortion and maternal mortality in the developing world (PDF), in Journal of Obstetrics and Gynaecology Canada, vol. 28, n. 11, 2006, pp. 974–979, PMID 17169222 (archiviato dall'url originale l'11 gennaio 2012).
- ^ LB. Haddad e NM. Nour, Unsafe abortion: unnecessary maternal mortality, in Rev Obstet Gynecol, vol. 2, n. 2, 2009, pp. 122–6, PMC 2709326, PMID 19609407.
- ^ R Lozano, Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010., in Lancet, vol. 380, n. 9859, 15 dicembre 2012, pp. 2095–128, DOI:10.1016/S0140-6736(12)61728-0, PMID 23245604.
- ^ Leon Speroff, Philip D. Darney, A clinical guide for contraception, 5th, Philadelphia, Pa., Lippincott Williams & Wilkins, 2010, p. 406, ISBN 1-60831-610-6.
- ^ World Health Organisation, Unsafe abortion: global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008 (PDF), 6th, World Health Organisation, 2011, p. 27, ISBN 978-92-4-150111-8. URL consultato il 1º gennaio 2016 (archiviato il 28 marzo 2014).
- ^ a b Berer M, Making abortions safe: a matter of good public health policy and practice, in Bull. World Health Organ., vol. 78, n. 5, 2000, pp. 580–92, PMC 2560758, PMID 10859852.
- ^ Translations, su dublindeclaration.com, Dublin Declaration. URL consultato il 28 ottobre 2015 (archiviato il 28 ottobre 2015).
- ^ a b Unsafe abortion: Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2003 (PDF), su whqlibdoc.who.int, World Health Organization, 2007. URL consultato il 7 marzo 2011 (archiviato il 16 febbraio 2011).
- ^ Berer M, National laws and unsafe abortion: the parameters of change, in Reprod Health Matters, vol. 12, 24 Suppl, novembre 2004, pp. 1–8, DOI:10.1016/S0968-8080(04)24024-1, PMID 15938152.
- ^ Facts on Investing in Family Planning and Maternal and Newborn Health (PDF), su guttmacher.org, Guttmacher Institute, 2010. URL consultato il 24 maggio 2012 (archiviato dall'url originale il 24 marzo 2012).
- ^ Bateman C, Maternal mortalities 90% down as legal TOPs more than triple, in S. Afr. Med. J., vol. 97, n. 12, dicembre 2007, pp. 1238–42, PMID 18264602.
- ^ David A Grimes, Unsafe Abortion - The Preventable Pandemic*, su who.int. URL consultato il 16 gennaio 2010 (archiviato il 5 marzo 2014).
- ^ MK Nations, Women’s hidden transcripts about abortion in Brazil, in Soc Sci Med, vol. 44, 1997, pp. 1833–45, DOI:10.1016/s0277-9536(96)00293-6, PMID 9194245.
- ^ Gaynor Maclean, XI. Dimension, Dynamics and Diversity: A 3D Approach to Appraising Global Maternal and Neonatal Health Initiatives, in Randell E. Balin (a cura di), Trends in Midwifery Research, Nova Publishers, 2005, pp. 299–300, ISBN 978-1-59454-477-4. URL consultato il 1º gennaio 2016 (archiviato il 31 dicembre 2015).
- ^ Salter, C., Johnson, H.B., and Hengen, N., Care for Postabortion Complications: Saving Women's Lives, in Population Reports, vol. 25, n. 1, Johns Hopkins School of Public Health, 1997 (archiviato dall'url originale il 7 dicembre 2009).
- ^ UNICEF, United Nations Population Fund, WHO, World Bank, Packages of interventions: Family planning, safe abortion care, maternal, newborn and child health, su who.int, 2010. URL consultato il 31 dicembre 2010 (archiviato il 9 novembre 2010).
- ^ (EN) Relazione 2011 dell'ONU sullo stato delle leggi sull'aborto. (PDF), su un.org. URL consultato il 6 luglio 2020 (archiviato il 17 maggio 2018).
- ^ Courtney Farrell, Abortion Debate, ABDO Publishing Company, 2010, pp. 6–7, ISBN 1-61785-264-3.
- ^ WMA Declaration on Therapeutic Abortion, su wma.net, World Medical Association. URL consultato il 28 ottobre 2015 (archiviato dall'url originale il 28 ottobre 2015).
- ^ Farrell, p. 8.
- ^ Judith Banister, Son Preference in Asia – Report of a Symposium, su census.gov, 16 marzo 1999. URL consultato il 12 gennaio 2006 (archiviato dall'url originale il 16 febbraio 2006).
- ^ Patricia Reaney, Selective abortion blamed for India's missing girls, Reuters. URL consultato il 3 dicembre 2008 (archiviato dall'url originale il 20 febbraio 2006).
- ^ S. Sudha e S. Irudaya Rajan, Female Demographic Disadvantage in India 1981–1991: Sex Selective Abortions and Female Infanticide, in Development and Change, vol. 30, n. 3, luglio 1999, pp. 585–618, DOI:10.1111/1467-7660.00130, PMID 20162850. URL consultato il 3 dicembre 2008 (archiviato dall'url originale il 1º gennaio 2003).
- ^ Sex Selection & Abortion: India, su loc.gov, Library of Congress, 4 aprile 2011. URL consultato il 18 luglio 2011 (archiviato il 27 settembre 2011).
- ^ " China Bans Sex-selection Abortion, in Xinhua News Agency, 22 marzo 2002. URL consultato il 12 gennaio 2006 (archiviato dall'url originale il 3 marzo 2016).
- ^ Maureen J. Graham, Larsen e Xu, Son Preference in Anhui Province, China, in International Family Planning Perspectives, vol. 24, n. 2, giugno 1998, pp. 72–77, DOI:10.2307/2991929 (archiviato il 21 ottobre 2011).
- ^ a b Preventing gender-biased sex selection (PDF), su unfpa.org, UNFPA. URL consultato il 1º novembre 2011 (archiviato l'11 ottobre 2011).
- ^ The Death of Dr. Gunn, in New York Times, 12 marzo 1993. URL consultato il 6 luglio 2020 (archiviato il 10 novembre 2016).
- ^ Incidence of Violence & Disruption Against Abortion Providers in the U.S. & Canada (PDF), su prochoice.org, National Abortion Federation, 2009. URL consultato il 9 febbraio 2010 (archiviato il 13 giugno 2010).
- ^ Julian Borger, The bomber under siege, in The Guardian, London, 3 febbraio 1999. URL consultato il 1º gennaio 2016 (archiviato il 27 luglio 2013).
- ^ a b Alesha E. Doan, Opposition and Intimidation:The abortion wars and strategies of political harassment, University of Michigan, 2007, p. 2..
Bibliografia[modifica | modifica wikitesto]
- Giulia Galeotti, Storia dell'aborto. I molti protagonisti e interessi di una lunga vicenda. Il Mulino, 2003. ISBN 978-88-15-09449-0.
- Maurizio Mori, Aborto e morale, Il Saggiatore, Milano 1996
- Giuseppe Pescetto, Luigi De Cecco, Domenico Pecorari, Nicola Ragni, Ginecologia e ostetricia seconda ristampa, Roma, Società editrice universo, 2004, ISBN 88-87753-49-0.
- Livio Zanolo, Barcellona Eliana, Zacchè Gabrio, Ginecologia e ostetricia con tavole di F.H. Netter, Milano, Elsevier Masson srl, 2007, ISBN 978-88-214-2730-5.
- Kenneth J Leveno, Gary F Cunningham, Norman F Gant Steven L. Bloom, Manuale di ostetricia, Milano, Mc Graw Hill, 2004, ISBN 88-386-2987-0.
- Giambattista Scirè, L'aborto in Italia. Storia di una legge, Bruno Mondadori, Milano, 2008. ISBN 978-88-6159-147-9.
- (EN) World Health Organization, Safe abortion: technical and policy guidance for health systems, 2nd, Geneva, World Health Organization, 2012, p. 8, ISBN 978-92-4-154843-4.
- (EN) Carole Joffe, 1. Abortion and medicine: A sociopolitical history, in M Paul, ES Lichtenberg, L Borgatta, DA Grimes, PG Stubblefield, MD Creinin (a cura di), Management of Unintended and Abnormal Pregnancy, 1st, Oxford, John Wiley & Sons, Ltd., 2009, ISBN 978-1-4443-1293-5.
- (EN) Ronli Noa Sifris, Reproductive Freedom, Torture and International Human Rights Challenging the Masculinisation of Torture., Hoboken, Taylor and Francis, 2013, ISBN 978-1-135-11522-7.
- (EN) Churchill Livingstone medical dictionary, Edinburgh New York, Churchill Livingstone Elsevier, 2008, ISBN 978-0-443-10412-1.
- (EN) Phillip G. Stubblefield, 10. Family Planning, in Jonathan S. Berek (a cura di), Novak's Gynecology, 13ª ed., Lippincott Williams & Wilkins, 2002, ISBN 978-0-7817-3262-8.
- (EN) Steven G., Jennifer R. Niebyl e Joe Leigh Simpson, Obstetrics: Normal and Problem Pregnancies, a cura di Gabbe, 5ª ed., Churchill Livingstone, 2007, ISBN 978-0-443-06930-7.
- (EN) Vern L. Katz, Katz: Comprehensive Gynecology, a cura di Vern L. Katz, Gretchen M. Lentz, Rogerio A. Lobo e David M. Gershenson, 5ª ed., Mosby, 2007, ISBN 978-0-323-02951-3.
- (EN) Thomas G. Stovall, 17. Early Pregnancy Loss and Ectopic Pregnancy, in Jonathan S. Berek (a cura di), Novak's Gynecology, 13ª ed., Lippincott Williams & Wilkins, 2002, ISBN 978-0-7817-3262-8.
- (EN) F. Gary Cunningham, Kenneth J. Leveno, Steven L. Bloom, Catherine Y. Spong, Jodi S. Dashe, Barbara L. Hoffman, Brian M. Casey e Jeanne S. Sheffield (a cura di), Williams Obstetrics, 24th, McGraw Hill Education, 2014, ISBN 978-0-07-179893-8.
- (EN) John O. Schorge, Joseph I. Schaffer, Lisa M. Halvorson, Barbara L. Hoffman, Karen D. Bradshaw e F. Gary Cunningham (a cura di), 6. First-Trimester Abortion, in Williams Gynecology, 1ª ed., McGraw-Hill Medical, 2008, ISBN 978-0-07-147257-9.
- (EN) Jauniaux E, Kaminopetros P, El-Rafaey H, Early pregnancy loss, in Whittle MJ, Rodeck CH (a cura di), Fetal medicine: basic science and clinical practice, Edinburgh, Churchill Livingstone, 1999, ISBN 978-0-443-05357-3, OCLC 42792567.
- (EN) Creinin MD, Gemzell-Danielsson K, Medical abortion in early pregnancy, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, ISBN 1-4051-7696-2.
- (EN) Kapp N, von Hertzen H, Medical methods to induce abortion in the second trimester, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, ISBN 1-4051-7696-2.
- (EN) WHO Department of Reproductive Health and Research, Frequently asked clinical questions about medical abortion, Geneva, World Health Organization, 23 novembre 2006, ISBN 92-4-159484-5.
- (EN) Holmquist S, Gilliam M, Danforth's obstetrics and gynecology, a cura di Gibbs RS, Karlan BY, Haney AF, Nygaard I (eds.), 10th, Philadelphia, Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-6937-2.
- (EN) Hammond C, Chasen ST, Dilation and evacuation, in Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.) (a cura di), Management of unintended and abnormal pregnancy: comprehensive abortion care, Oxford, Wiley-Blackwell, 2009, ISBN 1-4051-7696-2.
- (EN) World Health Organization, Dilatation and curettage, in Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors, Geneva, World Health Organization, 2003, ISBN 978-92-4-154587-7, OCLC 181845530. URL consultato il 5 dicembre 2008.
- (EN) John M. Riddle, Eve's herbs: a history of contraception and abortion in the West, Cambridge (Massachusetts), Harvard University Press, 1997, ISBN 978-0-674-27024-4, OCLC 36126503.
- (EN) Jayne Cockburn e Michael E. Pawson, Psychological Challenges to Obstetrics and Gynecology: The Clinical Management, Springer, 2007, ISBN 978-1-84628-807-4.
- (EN) Leon Speroff, Philip D. Darney, A clinical guide for contraception, 5th, Philadelphia, Pa., Lippincott Williams & Wilkins, 2010, ISBN 1-60831-610-6.
- (EN) World Health Organisation, Unsafe abortion: global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008 (PDF), 6th, World Health Organisation, 2011, ISBN 978-92-4-150111-8.
- (EN) Gaynor Maclean, XI. Dimension, Dynamics and Diversity: A 3D Approach to Appraising Global Maternal and Neonatal Health Initiatives, in Randell E. Balin (a cura di), Trends in Midwifery Research, Nova Publishers, 2005, pp. 299–300, ISBN 978-1-59454-477-4.
- (EN) Livio Zanolo, Barcellona Eliana, Zacchè Gabrio, Ginecologia e ostetricia con tavole di F.H. Netter, Milano, Elsevier Masson srl, 2007, p. 526, ISBN 978-88-214-2730-5.
- (EN) Kenneth J Leveno, Gary F Cunningham, Norman F Gant Steven L. Bloom, Manuale di ostetricia, Milano, Mc Graw Hill, 2004, p. 46, ISBN 88-386-2987-0.
- (EN) George J. Annas and Sherman Elias. Legal and Ethical Issues in Obstetrical Practice. Chapter 54 in Obstetrics: Normal and Problem Pregnancies, 6th edition. Eds. Steven G. Gabbe, et al. 2012 Saunders, an imprint of Elsevier. ISBN 978-1-4377-1935-2
- (EN) Mould R, Mould's Medical Anecdotes, CRC Press, 1996, ISBN 978-0-85274-119-1.
- (EN) Steven Miles, The Hippocratic Oath and the Ethics of Medicine, Oxford University Press, 2005, ISBN 978-0-19-518820-2.
- (EN) Paul Carrick, Medical Ethics in the Ancient World, Georgetown University Press, 2001, ISBN 978-0-87840-849-8.
- (EN) Courtney Farrell, Abortion Debate, ABDO Publishing Company, 2010, ISBN 1-61785-264-3.
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikisource contiene Il testo della Legge n. 194 del 22 maggio 1978 recante le Norme per la tutela sociale della maternità e sull'interruzione volontaria della gravidanza
Wikisource contiene Il testo della Legge n. 194 del 22 maggio 1978 recante le Norme per la tutela sociale della maternità e sull'interruzione volontaria della gravidanza Wikiquote contiene citazioni sull'aborto
Wikiquote contiene citazioni sull'aborto Wikizionario contiene il lemma di dizionario «aborto»
Wikizionario contiene il lemma di dizionario «aborto» Wikimedia Commons contiene immagini o altri file sull'aborto
Wikimedia Commons contiene immagini o altri file sull'aborto
Collegamenti esterni[modifica | modifica wikitesto]
- Pier Giorgio Crosignani, Fabio Parazzini, Carlamaria Del Miglio e Achille Meloncelli, Aborto, in Universo del corpo, Istituto dell'Enciclopedia Italiana, 1998-2000.
- (IT, DE, FR) Aborto, su hls-dhs-dss.ch, Dizionario storico della Svizzera.
- (EN) abortion / recurrent abortion, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- (EN) Aborto, su Internet Encyclopedia of Philosophy.
- (EN) Opere riguardanti Aborto, su Open Library, Internet Archive.
- (EN) Aborto, in Catholic Encyclopedia, Robert Appleton Company.
- Rapporto annuale del ministero della Sanità sull'IVG, Anno 2005 (PDF), su ministerosalute.it. URL consultato il 18 novembre 2007 (archiviato dall'url originale il 7 agosto 2009).
- John-Stewart Gordon, Abortioni, su Internet Encyclopedia of Philosophy.
| Controllo di autorità | Thesaurus BNCF 5212 · LCCN (EN) sh85000196 · GND (DE) 4053732-8 · BNE (ES) XX524423 (data) · J9U (EN, HE) 987007292966705171 · NDL (EN, JA) 00568524 |
|---|