Emodialisi

L'emodialisi (dal greco αἷμα, àima, "sangue", e διάλυσις, diàlysis, "scioglimento, separazione", derivato di διαλύω, dialỳō, "distinguere"), o dialisi extrarenale, è una terapia fisica sostitutiva della funzionalità renale somministrata a soggetti nei quali essa è criticamente ridotta (uremia), condizione che rappresenta lo stadio più grave dell'insufficienza renale.
Storia[modifica | modifica wikitesto]
Le principali metodiche sostitutive della funzione renale, oltre al trapianto renale, sono:[1]
- l'emodialisi, nella quale il sangue viene estratto dal paziente, filtrato con una membrana semipermeabile e reinfuso
- la dialisi peritoneale, che prevede l'immissione nella cavità peritoneale di un liquido di scambio e l'uso del peritoneo come membrana semipermeabile per eseguire i processi sopra citati.
Caratteristiche[modifica | modifica wikitesto]
Il procedimento rimpiazza le quattro funzionalità di base del rene:
- rimozione delle sostanze tossiche
- riequilibrio elettrolitico
- riequilibrio acido-base
- rimozione dei liquidi
Nell'emodialisi le prime due funzioni vengono svolte sottoponendo il sangue del paziente al principio fisico della dialisi. Esso viene fatto scorrere in un filtro in cui entra in contatto con una membrana semipermeabile attraverso cui passano solo (o almeno in maggior quantità) le sostanze tossiche che si desidera rimuovere. Il filtro consente, oltre alla rimozione di sostanze, anche il reintegro di radicali alcalini, quindi il riequilibrio acido-base.
L'ultima funzione in elenco riguarda la necessità di rimuovere i liquidi assunti attraverso l'alimentazione e non eliminati con la diuresi, che può essere estremamente ridotta o assente (anuria) nei soggetti nefropatici in fase terminale. Il metodo utilizzato è la ultrafiltrazione.
L'emodialisi, o dialisi extracorporea, è la più diffusa e viene prevalentemente svolta presso ambulatori attrezzati (centri dialisi). Quella peritoneale se opportunamente praticata ha eguale efficienza. Essa tuttavia viene praticata al domicilio, cosa che è un pregio in quanto salvaguarda l'autonomia del paziente, ma richiede una assistenza da parte di un familiare o che il paziente sia autonomo ed abile a praticare il trattamento. Il costo delle due metodiche è analogo con una lieve prevalenza della emodialisi, i cui costi variano in ragione della metodica e quindi materiale utilizzato. Ognuno dei due gruppi comprende diverse metodiche. I più comuni sottotipi di emodialisi sono:
- Emodialisi standard (ED)
- Emofiltrazione in pre/post diluizione (HF)
- Emodiafiltrazione (HDF)
- Emodiafiltrazione On Line (HDF On Line)
- Acetate-Free Biofiltration (AFB)
- Paired Filtration Dialysis (PFD)
- Emofiltrazione on-line con reinfusione endogena (HFR)
Una metodica derivata dall'emodialisi che si usa più spesso nelle unità di terapia intensiva è la terapia sostitutiva continua (Continuous Artero Venous Haemofiltration o CAVH o Continuous Veno Venous Haemofiltration o CVVH). La terapia continua trova indicazione come terapia depurativa nelle forme di intossicazione acuta o di grave sovraccarico idrico, allo scopo di rimuovere dal sangue le sostanze tossiche circolanti facilitando così la detossificazione e nei casi di insufficienza renale acuta. In questi casi si ricorre a metodiche di trattamento specifiche, caratterizzate da (relative) bassa efficienza e lunga durata.
Dialisi extracorporea[modifica | modifica wikitesto]

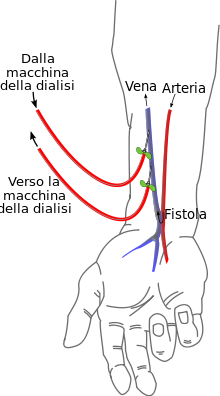
Per effettuare il trattamento emodialitico il sangue del soggetto deve scorrere attraverso un apparecchio (apparecchio per dialisi o rene artificiale) che, con un opportuno sistema di pompe, fa circolare il sangue attraverso un filtro che lo depura e quindi lo restituisce al paziente. Pertanto il sangue deve essere estratto dal soggetto. Ciò, in casi di urgenza, avviene mediante il posizionamento di un catetere in un grosso vaso venoso (catetere venoso centrale), mentre nei pazienti in emodialisi cronica viene allestita una fistola artero-venosa[2], ossia una congiunzione creata chirurgicamente tra una vena e una arteria, di norma al braccio.
All'inizio della seduta dialitica il paziente viene connesso (con due aghi posizionati nella fistola o attraverso il catetere venoso) all'apparecchio per emodialisi, quindi gli viene iniettata una dose di eparina che evita che il sangue coaguli nel circuito extracoproreo. Solo in rari casi (ad esempio in pazienti che hanno subito recentemente un intervento chirurgico) la emodialisi si effettua senza eparina.
La seduta dura di norma 4 ore e viene eseguita tre volte per settimana. Il punto centrale del trattamento è il filtro dializzatore (un elemento a doppio comparto nel quale viene impiegata una membrana semipermeabile di porosità adatta). Nel secondo comparto viene fatta fluire una soluzione acquosa arricchita dei soluti che è necessario cedere al sangue e povera (o priva) di quelli da sottrarre. Questa soluzione viene chiamata soluzione dializzante.
Per consentire una adeguata depurazione, il flusso sanguigno viene indotto da una pompa con portate tipiche di 250 ÷ 300 ml/min (in soggetti adulti) mentre la soluzione dializzante scorre tipicamente a 500 ml/min. La soluzione dializzante viene prodotta diluendo una soluzione concentrata con acqua depurata, utilizzata ed alla fine gettata (single pass) per un quantitativo di almeno 120 litri per ogni seduta dialitica. In passato sono state tentate tecniche ad anello chiuso, per ridurre i consumi, ma si sono praticamente estinte per motivi tecnici e di efficienza clinica.
Riequilibrio elettrolitico e acido-base[modifica | modifica wikitesto]
La concentrazione tipica dei soluti in una soluzione dializzante è la seguente espressa in mEq/l (milliequivalenti per litro):
| 140 | Na+ | (ione sodio) |
| 2 | K+ | (ione potassio) |
| 3,5 | Ca++ | (ione calcio) |
| 1 | Mg++ | (ione magnesio) |
| 35 | HCO3- | (ione bicarbonato) |
Lo scambio nel sangue di questi elettroliti avviene per dialisi e la massa scambiata è in relazione al gradiente (ovvero la differenza di concentrazione). Ad esempio lo ione potassio (K+) è più elevato nel sangue del soggetto nefropatico e quindi viene sottratto; lo ione bicarbonato (HCO3-) è invece in difetto quindi viene ceduto. In linea di massima, con l'avanzare del tempo di trattamento il gradiente si riduce verso un asintoto.
Rimozione delle sostanze tossiche[modifica | modifica wikitesto]
Le sostanze tossiche, quali urea,[3] acido urico, creatinina[3] (e molte altre molecole di medie dimensioni, dette medio-molecole, meno note, ma più importanti) vengono sottratte in ogni momento con il massimo gradiente poiché il liquido dializzante ne è totalmente privo.
Rimozione dei liquidi[modifica | modifica wikitesto]
La massa totale di liquidi da sottrarre in una seduta dialitica dipende da quanti liquidi il paziente ingerisce fra una dialisi e la successiva e viene valutata pesando il paziente al termine della seduta dialitica ed all'inizio della successiva. Infatti, frequentemente i reni del paziente non hanno alcuna funzionalità residua, quindi non eliminano l'acqua che si accumula. Pur invitando i pazienti a minimizzare l'apporto idrico fra una dialisi e la successiva l'aumento di peso del paziente (dovuto alla ritenzione di liquidi) fra una dialisi e la successiva è spesso superiore a 2-3 chilogrammi (ciò significa che egli ha assunto un pari quantitativo di acqua). Il peso "ideale del paziente" detto "peso secco" viene definito dal Nefrologo che pratica il trattamento dialitico in base a dati clinici (pressione arteriosa etc..) e dati strumentali (diametri del cuore, sistemi di misurazione dell'acqua corporea etc..)
Tecnicamente, questa estrazione viene controllata mediante un opportuno gradiente di pressione: la pressione nel comparto ematico del filtro dializzatore è sempre positiva, al liquido dializzante viene imposta una pressione (negativa o a sua volta positiva) affinché il gradiente risultante sia tale da creare la ultrafiltrazione necessaria, in relazione alla permeabilità idraulica specifica della membrana del filtro dializzatore. Il sistema di controllo viene programmato per raggiungere l'obiettivo della totale rimozione al termine della seduta di trattamento (4 ore tipiche). Si deve precisare che tale obiettivo, detto peso secco, non è equivalente al peso normale di un soggetto sano con la stessa corporatura, ma inferiore (stato disidratato) e rappresenta il limite al di sotto del quale diventano possibili episodi d'intolleranza clinica. La massa di liquidi accumulati viene sottratta dalla parte plasmatica del sangue, la quale ha poi il compito di riassorbirla dalle cellule dei tessuti.
Fisiologicamente, questa restituzione (refilling) avviene con una certa lentezza poiché a sua volta dipende dalla permeabilità della membrana cellulare e dal gradiente di extra-intra cellulare, pertanto rimozioni violente possono causare effetti collaterali di rilievo, quali collasso e crampi. Il sistema di controllo della apparecchiatura (rene artificiale) deve essere in grado di assicurare con la massima accuratezza estrazioni che possono essere anche di pochi milligrammi per minuto. Come sistema elementare di verifica dell'andamento del peso del paziente, è ancora molto usato, almeno in Italia, il letto-bilancia, un normale lettino clinico (o anche una poltrona) collocato su una bilancia. In rari casi (pazienti che non assumono liquidi) non è necessario sottrarre alcuna massa di liquido: si parla in questi casi di bilancio idrico nullo.
Terapia continua[modifica | modifica wikitesto]
Questa tecnica viene prevalentemente utilizzata in area critica (reparti di Rianimazione, Terapia intensiva, Cardiochirurgia) come supporto vitale nei quadri clinici più complessi, che coinvolgono la funzionalità di numerosi organi. Differisce in modo sostanziale dalla emodialisi extracorporea nei dosaggi e nei tempi di applicazione (non di rado superiori a 48 ore continuate).
Inizialmente la metodica era ridotta all'essenziale e tale da essere utilizzata agevolmente al letto del paziente: prevedeva l'utilizzo di un filtro, un ago infisso in un'arteria del paziente, uno in una vena di calibro adeguato ed i tubi di collegamento; il flusso veniva assicurato dalla sola differenza di pressione tra l'arteria e la vena del paziente. Alla bassa efficienza depurativa si sopperiva prolungando i tempi del trattamento.
Successivamente l'evoluzione tecnica ha consentito la produzione di dispositivi di maggiore capacità depurativa, poiché dotati di pompe che comunque mantenevano la caratteristica di essere facilmente trasportabili ed utilizzabili in situazioni critiche.
Note[modifica | modifica wikitesto]
Voci correlate[modifica | modifica wikitesto]
- Dialisi (fisica)
- Dialisi peritoneale
- Fistola artero-venosa (emodialisi)
- Insufficienza renale acuta
- Malattia renale cronica
- Semipermeabilità
Altri progetti[modifica | modifica wikitesto]
 Wikizionario contiene il lemma di dizionario «emodialisi»
Wikizionario contiene il lemma di dizionario «emodialisi» Wikimedia Commons contiene immagini o altri file su emodialisi
Wikimedia Commons contiene immagini o altri file su emodialisi
Collegamenti esterni[modifica | modifica wikitesto]
- emodialisi, su Treccani.it – Enciclopedie on line, Istituto dell'Enciclopedia Italiana.
- emodïàliṡi, su Vocabolario Treccani, Istituto dell'Enciclopedia Italiana.
- Global Dialysis elenco mondiale dei centri per dializzati, su globaldialysis.com. URL consultato il 10 aprile 2019 (archiviato dall'url originale il 30 novembre 2018).
| Controllo di autorità | Thesaurus BNCF 2609 · LCCN (EN) sh85060189 · BNF (FR) cb11932014n (data) · J9U (EN, HE) 987007555527805171 |
|---|