Noradrenalina
| Noradrenalina | |
|---|---|
 | |
 | |
| Nome IUPAC | |
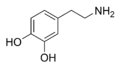
| 4-(2-ammino-1R-idrossietil)benzen-1,2-diolo | |
| Nomi alternativi | |
| 2-ammino-1-(3,4-diidrossifenil)etan-1R-olo norepinefrina | |
| Caratteristiche generali | |
| Formula bruta o molecolare | C8H11NO3 |
| Massa molecolare (u) | 169,18 |
| Aspetto | ? |
| Numero CAS | (D) [] (L) [] (racemo) |
| Numero EINECS | 200-096-6 |
| PubChem | 439260 |
| DrugBank | DB00368 |
| SMILES | C1=CC(=C(C=C1C(CN)O)O)O |
| Proprietà chimico-fisiche | |
| Densità (g/cm3, in c.s.) | ? |
| Costante di dissociazione acida (pKa) a 298 K | 8,6; 9,7 |
| Solubilità in acqua | ? |
| Temperatura di fusione | 216,5-218 °C (L: 489,65-491,15 K) con decomposizione D/L: 464,15 (191 °C) con decomposizione |
| Indicazioni di sicurezza | |
| Simboli di rischio chimico | |

| |
| pericolo | |
| Frasi H | 300 - 310 - 330 |
| Consigli P | 260 - 264 - 280 - 284 - 302+350 - 310 [1] |
La noradrenalina (NA) o norepinefrina (NE; DCI) è un neurotrasmettitore; differisce dall'adrenalina in quanto rispetto ad essa manca di un metile legato al gruppo amminico. Essa è una catecolammina (cioè un'ammina la cui struttura ricorda quella del catecolo) e una fenetilammina avente formula chimica C8H11NO3. Lo stereoisomero naturale è la L-(−)-(R)-norepinefrina.
Rilasciata dalle cellule cromaffini come ormone nel sangue, è anche un neurotrasmettitore nel sistema nervoso, dove è rilasciato dai neuroni noradrenergici durante la trasmissione sinaptica. La noradrenalina agisce su alcuni recettori adrenergici, in particolare su tutti gli α e sui β1.
In quanto “ormone dello stress”, coinvolge parti del cervello dove risiedono i controlli dell'attenzione e delle reazioni; insieme all'epinefrina, provoca la risposta di attacco o fuga, attivando il sistema nervoso simpatico per aumentare il battito cardiaco, rilasciare energia sotto forma di glucosio dal glicogeno e aumentare il tono muscolare.
La noradrenalina è rilasciata quando una serie di cambiamenti fisiologici sono attivati da un evento, che provoca l'attivazione di un'area che nell'uomo si situa nel tronco encefalico chiamata locus ceruleus. Questo nucleo è all'origine della maggior parte delle azioni della noradrenalina nel cervello umano. I neuroni attivati inviano segnali in entrambe le direzioni dal locus ceruleus lungo diversi percorsi verso varie parti, inclusa la corteccia cerebrale, il sistema limbico e il midollo.
Biosintesi e metabolismo cellulare[modifica | modifica wikitesto]
I neuroni noradrenergici periferici sono neuroni simpatici postgangliari, i cui corpi cellulari sono localizzati all'interno dei gangli simpatici. Ad eccezione della midollare del surrene, le terminazioni nervose simpatiche contengono tutta la noradrenalina presente nel sistema nervoso periferico.
La noradrenalina è sintetizzata da una serie di passaggi enzimatici nelle cellule cromaffini a partire dall'amminoacido tirosina. La prima reazione è l'ossidazione in diidrossifenilalanina, seguita dalla decarbossilazione nel neurotrasmettitore dopamina, e infine dalla β-ossidazione in noradrenalina. Questa può essere ulteriormente metilata dalla feniletanolammina N-metiltransferasi in adrenalina.
-
Noradrenalina
Accumulo della noradrenalina[modifica | modifica wikitesto]
La maggior parte della noradrenalina presente nelle terminazioni nervose o nelle cellule cromaffini è contenuta all'interno di vescicole. La concentrazione intravescicolare è molto elevata e viene mantenuta grazie a un meccanismo di trasporto garantito da due trasportatori di membrana chiamati VMAT1 e VMAT2. Alcuni farmaci, come la reserpina, bloccano questo trasporto causando la deplezione della noradrenalina della terminazione nervosa.
Liberazione della noradrenalina[modifica | modifica wikitesto]
La depolarizzazione della membrana della terminazione nervosa determina l'apertura dei canali del calcio nelle membrane della terminazione stessa e il conseguente ingresso di calcio promuove la fusione e il rilascio del contenuto delle vescicole sinaptiche. Il rilascio di noradrenalina può essere prodotto in assenza di esocitosi, mediante farmaci che la spiazzano dalle vescicole.
La liberazione di noradrenalina è controllata da una serie di sostanze che agiscono sui recettori presinaptici. La noradrenalina, agendo sui recettori presinaptici, può regolare la propria liberazione, e anche quella dell'ATP co-rilasciato. Si ritiene che questo sia un evento fisiologico, mediante il quale la noradrenalina rilasciata esercita un effetto inibitorio localizzato sulle stesse terminazioni dalle quali è stata liberata, il cosiddetto meccanismo di feedback auto-inibitorio. Questo meccanismo opera attraverso i recettori α2, che inibiscono l'adenil ciclasi e prevengono l'apertura dei canali del calcio.
Captazione e degradazione delle catecolamine[modifica | modifica wikitesto]
Il principale meccanismo alla base della terminazione dell'azione della noradrenalina rilasciata è quello della ricaptazione del trasmettitore nelle terminazioni nervose noradrenergiche.
Vi sono due meccanismi, chiamati uptake 1 e uptake 2, che corrispondono rispettivamente alla captazione neuronale ed extraneuronale.
L'uptake 1, che porta la noradrenalina dalla sinapsi all'interno del neurone, è un sistema ad alta affinità, relativamente selettivo per la noradrenalina e con una velocità massima di trasporto delle catecolammine relativamente bassa; l'uptake 2, il quale porta l'adrenalina, la noradrenalina e altre sostanze simili (anfetammina, tirammina, efedrina, isoprenalina) dal bottone sinaptico all'interno di specifiche vescicole, è caratterizzato da bassa affinità ma ha una velocità massima di trasporto molto più elevata.
Degradazione metabolica delle catecolammine[modifica | modifica wikitesto]
Le catecolammine endogene ed esogene vengono metabolizzate essenzialmente da due classi di enzimi, le monoamminossidasi (MAO) e le catecol-O-metiltransferasi (COMT). Le MAO si trovano all'interno delle cellule, legate alla superficie delle membrane mitocondriali. Le MAO trasformano le catecolammine nelle corrispondenti aldeidi, che, a livello periferico, vengono rapidamente metabolizzate dall'aldeide deidrogenasi, formando i corrispondenti acidi carbossilici. La seconda via responsabile della degradazione enzimatica delle catecolammine implica la metilazione di uno dei due ossidrili del gruppo catecolico per dare origine a un derivato metossilico. La COMT è un enzima diffuso che si trova sia nei neuroni sia in cellule non neuronali.
A livello periferico, la terminazione della trasmissione noradrenergica non è determinata in maniera sostanziale né dalle MAO né dalla COMT, in quanto la maggior parte della noradrenalina liberata viene rapidamente captata ad opera dell'uptake 1. Le catecolammine circolanti vengono solitamente inattivate dall'azione combinata di uptake 1, uptake 2 e COMT. L'importanza relativa di questi processi varia in funzione del tipo di catecolammina. La noradrenalina circolante viene infatti rimossa essenzialmente dall'uptake 1, mentre la rimozione dell'adrenalina è imputabile soprattutto all'uptake 2.
Il metabolismo della noradrenalina nel SNC presenta un andamento differente. Il ruolo più importante per la terminazione dell'azione del trasmettitore a livello centrale è rivestito dalle MAO.
Nei mammiferi la noradrenalina è rapidamente degradata in vari metaboliti. I principali metaboliti sono:
- Normetanefrina (attraverso l'enzima COMT)
- Acido 3,4-diidrossimandelico (attraverso la monoammina ossidasi)
- Acido 3-metossi-4-idrossimandelico (attraverso la monoammina ossidasi)
- 3-metossi-4-idrossifenilglicolo (attraverso la monoammina ossidasi)
- Adrenalina (attraverso la N-metiltransferasi)[2]
Regolazione farmacologica[modifica | modifica wikitesto]
Farmaci attivi sui neuroni noradrenergici[modifica | modifica wikitesto]
Farmaci attivi sulla sintesi della noradrenalina[modifica | modifica wikitesto]
L'α-metiltirosina inibisce la tirosina-idrossilasi; la carbidopa, un derivato idrazinico della DOPA, inibisce la DOPA-decarbossilasi e trova impiego nel trattamento del parkinsonismo.
Farmaci attivi sull'accumulo di noradrenalina[modifica | modifica wikitesto]
La reserpina, a concentrazioni molto basse, blocca il trasporto della noradrenalina e di altre ammine nelle vescicole sinaptiche, legandosi alla proteina di trasporto. La noradrenalina si accumula così nel citoplasma, dove viene degradata dalle MAO. Il contenuto di noradrenalina nel tessuto si riduce progressivamente fino a raggiungere livelli molto bassi e la trasmissione sinaptica viene bloccata.
Farmaci attivi sul rilascio di noradrenalina[modifica | modifica wikitesto]
I farmaci possono influenzare la liberazione di noradrenalina in quattro modi principali:
- Bloccandone direttamente la liberazione (farmaci bloccanti i neuroni noradrenergici).
- Evocando la liberazione di noradrenalina in assenza di depolarizzazione della membrana (farmaci simpaticomimetici ad azione indiretta).
- Interagendo con i recettori presinaptici che inibiscono o aumentano la liberazione del neurotrasmettitore evocato dalla depolarizzazione.
- Aumentando o diminuendo la quantità di noradrenalina disponibile (reserpina, inibitori delle MAO).
Farmaci che bloccano i neuroni noradrenergici[modifica | modifica wikitesto]
L'effetto principale della guanetidina consiste nell'inibizione del rilascio di noradrenalina dalle terminazioni simpatiche. I farmaci appartenenti a questa classe riducono o aboliscono la risposta dei tessuti alla stimolazione dei nervi simpatici, ma non influenzano gli effetti della noradrenalina in circolo. La guanetidina è accumulata all'interno delle vescicole sinaptiche mediante un trasportatore vescicolare, e agisce interferendo con l'esocitosi vescicolare e spiazzando la noradrenalina dalle vescicole stesse. In questo modo la guanetidina causa una lenta, progressiva e duratura deplezione della noradrenalina nelle terminazioni simpatiche, effetto simile a quello indotto dalla reserpina.
Ammine simpaticomimetiche ad azione indiretta[modifica | modifica wikitesto]
I farmaci più importanti di questo gruppo sono la tirammina, l'amfetamina e l'efedrina. La loro azione sui recettori adrenergici è molto scarsa, ma la loro analogia strutturale con la noradrenalina permette il trasporto dall'uptake 1 all'interno delle terminazioni nervose. Una volta all'interno della terminazione, sono accumulate nelle vescicole grazie a un trasportatore vescicolare delle monoammine; questo avviene per scambio con la noradrenalina che viene rilasciata nel citosol. Una parte della noradrenalina citosolica viene degradata dalle MAO, mentre il resto sfugge dalla terminazione stessa attraverso un processo di trasporto mediato dall'uptake 1 per agire sui recettori postsinaptici. Una caratteristica importante degli effetti delle ammine simpaticomimetiche indirette è rappresentata dalla loro capacità di sviluppare tolleranza (anche agli effetti centrali).
Le azioni periferiche delle ammine simpaticomimetiche indirette comprendono broncodilatazione, aumento della pressione arteriosa, vasocostrizione periferica, tachicardia, aumento della forza di contrazione del miocardio e inibizione della motilità gastrointestinale.
Inibitori della ricaptazione della noradrenalina[modifica | modifica wikitesto]
La ricaptazione neuronale della noradrenalina libera (uptake 1) è il meccanismo più importante grazie al quale viene terminata la sua azione sui recettori. Molti farmaci inibiscono questo trasporto e di conseguenza aumentano gli effetti sia dell'attività del nervo simpatico sia della noradrenalina in circolo. La classe principale di inibitori dell'uptake 1 è costituita dagli antidepressivi triciclici, quali la desiprammina (causa tachicardia e aritmie cardiache). Un'altra classe di antidepressivi attivi sulla ricaptazione della Noradrenalina sono i NaRI (Inibitori Selettivi della Ricaptazione della Noradrenalina), questi possiedono la caratteristica unica di inibire la ricaptazione della Noradrenalina, avendo specificità e selettivita recettoriale altissima, senza agire sui sistemi Istamminergici, Muscarinici e Adrenergici α1 e α2, al contrario dei Triciclici che invece non possiedono questa selettività; unico farmaco attualmente in commercio di questa classe è la reboxetina.
La cocaina è nota soprattutto per la possibilità di abuso e per la sua attività di anestetico locale (potenzia la trasmissione simpatica, causando tachicardia e aumento della pressione arteriosa).
Farmaci attivi sui recettori adrenergici[modifica | modifica wikitesto]
La struttura molecolare della noradrenalina può essere modificata in modi diversi per dare origine a composti che interagiscano con i vari recettori adrenergici.
- Aumentando le dimensioni dei gruppi sostituenti sull'atomo di azoto: si ottengono composti (adrenalina, isoprenalina e salbutamolo) di potenza relativamente superiore come β-agonisti e meno sensibili all'uptake 1 e all'azione delle MAO.
- L'aggiunta di un gruppo α-metilico aumenta la selettività nei confronti del recettore α2 e rende i composti resistenti alle MAO.
- La rimozione del gruppo -OH dalla catena laterale (dopamina) riduce significativamente l'interazione con i recettori α e β adrenergici.
- La modificazione dei gruppi -OH catecolici rende i composti resistenti all'azione delle COMT e all'uptake 1 (salbutamolo).
- La rimozione di uno o entrambi i gruppi -OH (tiramina, amfetamina, efedrina) abolisce l'affinità per il recettore, ma mantiene le caratteristiche di ammine simpaticomimetiche indirette, dato che i composti derivati sono substrati dell'uptake 1.
- L'allungamento della catena laterale alchilica, con l'inserimento di un gruppo isopropilico legato all'atomo di azoto, e la modifica dei gruppi -OH catecolici (propranololo, oxprenololo) determinano la generazione di potenti antagonisti dei recettori β.
Agonisti dei recettori adrenergici[modifica | modifica wikitesto]
Azioni:
- Muscolatura liscia. Tutti i tipi di muscolatura liscia, ad eccezione di quella del tratto gastrointestinale che contiene i recettori adrenergici di tipo , si contraggono in risposta alla stimolazione dei recettori -adrenergici. L'azione più importante si manifesta sulla muscolatura liscia vasale, e particolarmente nei letti vascolari sottocutaneo e splancnico, che si contraggono fortemente. Anche le grandi arterie, le vene e le arteriole si contraggono, causando una riduzione della perfusione degli organi, un aumento della pressione del ritorno venoso e un aumento delle resistenze periferiche. Tutto ciò contribuisce all'aumento della pressione arteriosa sistolica e diastolica. La stimolazione dei recettori β determina il rilasciamento di buona parte della muscolatura liscia, con un meccanismo che coinvolge un aumento della concentrazione intracellulare di cAMP. L'attivazione dei recettori β2 provoca un potente rilasciamento della muscolatura liscia bronchiale e gli agonisti selettivi di tipo β2 risultano pertanto molto importanti nel trattamento dell'asma.
- Cuore. L'azione sui recettori β1 delle catecolammine determina un potente effetto stimolatorio sul cuore. Sia la frequenza cardiaca (effetto cronotropo) sia la forza di contrazione (effetto inotropo) risultano aumentate, con conseguente marcato aumento della gittata cardiaca e del consumo di ossigeno. Le catecolammine possono anche provocare disturbi del ritmo cardiaco, culminanti nella fibrillazione ventricolare.
- Metabolismo. Le catecolamine promuovono la conversione dei depositi energetici (glicogeno e grasso) in combustibili prontamente disponibili (glucosio e acidi grassi liberi) e causano iperglicemia e iperlipidemia. Anche la secrezione di insulina viene influenzata, prevalentemente in modo inibitorio, attraverso i recettori α2, un effetto che contribuisce ulteriormente all'iperglicemia.
- Altri effetti. Il muscolo scheletrico viene influenzato dall'adrenalina tramite la sua interazione con i recettori β2. La forza di contrazione delle fibre muscolari veloci (bianche), viene aumentata dall'adrenalina, particolarmente nel muscolo affaticato, mentre la contrazione delle fibre lente (rosse) viene ridotta. L'adrenalina e altri agonisti β2 provocano inoltre marcato tremore.
Antagonisti dei recettori adrenergici[modifica | modifica wikitesto]
Diversamente da quanto avviene per gli agonisti, la maggior parte degli antagonisti adrenergici risulta selettiva nei confronti dei recettori α o β.
Antagonisti dei recettori α-adrenergici[modifica | modifica wikitesto]
- Antagonisti non selettivi del recettore α-adrenergico (fenossibenzammina, fentolammina). Questi farmaci provocano una caduta pressoria (determinata dal blocco della vasocostrizione mediata dai recettori α) e ipotensione posturale. La gittata e la frequenza cardiaca sono aumentate, come risposta riflessa alla caduta della pressione arteriosa, mediata dai recettori β.
- Antagonisti α1-selettivi (prasozina). Causano un'elevata vasodilatazione e caduta della pressione arteriosa, ma con minore tachicardia riflessa rispetto agli antagonisti non selettivi del recettore α.
- Antagonisti α2-selettivi (yohimbina). Hanno effetti vasodilatatori e grazie a questa proprietà sono noti come afrodisiaci.
Uso clinico generale ed effetti indesiderati degli antagonisti α-adrenergici[modifica | modifica wikitesto]
- Ipertensione: antagonisti α1-selettivi
- Iperplasia prostatica benigna
- Feocromocitoma: fenossibenzammina
L'impotenza è un frequente effetto collaterale degli antagonisti α-adrenergici.
Antagonisti dei recettori β-adrenergici[modifica | modifica wikitesto]
Gli effetti più importanti si manifestano a carico del sistema cardiovascolare e sulla muscolatura liscia bronchiale. In un soggetto a riposo, il propranololo provoca modeste alterazioni della frequenza cardiaca o della pressione arteriosa, ma riduce gli effetti dell'esercizio fisico o dell'eccitazione su queste variabili. La tolleranza allo sforzo massimo è considerevolmente ridotta nel soggetto normale, in parte a causa della ridotta risposta cardiaca, e in parte perché la vasodilatazione nel muscolo scheletrico mediata dal recettore β è ridotta.
Un importante effetto dei β-antagonisti è l'azione antiipertensiva. Il meccanismo responsabile di questo effetto è complesso e implica i seguenti eventi:
- riduzione della gittata cardiaca;
- riduzione della liberazione di renina dalle cellule iuxtaglomerulari renali;
- azione centrale che riduce l'attività simpatica.
Molti antagonisti dei recettori β-adrenergici sono provvisti di un effetto antiaritmico sul cuore.
Nei soggetti asmatici un β-antagonista non selettivo può causare grave broncocostrizione, che naturalmente non risponde alle dosi usuali di salbutamolo o di adrenalina.
Impiego clinico[modifica | modifica wikitesto]
Disturbo da deficit di attenzione e iperattività[modifica | modifica wikitesto]
La noradrenalina, insieme alla dopamina, è ritenuta svolgere un importante ruolo nell'attenzione e nella sua focalizzazione. Per i pazienti affetti da DDAI, sostanze psicostimolanti come le destroanfetamine, il metilfenidato e l'Adderall (una mistura non-racemica di sali anfetaminici) sono prescritte per supportare l'aumento dei livelli di noradrenalina e di dopamina.
L'atomossetina è un inibitore selettivo della ricaptazione della noradrenalina, ed è la sola cura per la DDAI, in quanto agisce solo sulla noradrenalina, e non sulla dopamina; come risultato ha un più basso potenziale d'abuso.
Depressione[modifica | modifica wikitesto]
Differenze nel sistema della noradrenalina sono implicate nella depressione. Gli inibitori della ricaptazione di serotonina e noradrenalina sono antidepressivi che trattano la depressione aumentando la quantità di serotonina e noradrenalina disponibili ai recettori postsinaptici del cervello. Si hanno prove che il trasportatore della noradrenalina trasporta anche la dopamina, con l'effetto che i SNRI possono anche aumentare la trasmissione di dopamina. Questo perché i SNRI lavorano inibendo il riassorbimento, ad esempio evitando che i trasportatori di serotonina e noradrenalina riportino i rispettivi neurotrasmettitori nelle vescicole presinaptiche per utilizzi futuri. Se il trasportatore di noradrenalina normalmente "ricicla" anche un po' di dopamina, allora i SNRI miglioreranno la trasmissione dopaminergica. Pertanto, gli effetti antidepressivi associati ai crescenti livelli di noradrenalina sono anche in parte o largamente dovuti al concomitante aumento della dopamina (particolarmente nella corteccia prefrontale).
Altri antidepressivi per esempio alcuni antidepressivi triciclici agiscono ugualmente sulla noradrenalina, in alcuni casi senza agire direttamente su altri neurotrasmettitori.
Vasopressione[modifica | modifica wikitesto]
La noradrenalina è anche usata come vasopressore nei pazienti con ipotensione critica. Si introduce per via endovenosa e si lega ai recettori adregenici alfa-1 per provocare la vasocostrizione, e beta-1 per accelerare il ritmo cardiaco aumentare la pressione e la gittata cardiaca.
Viene usata soprattutto per trattare i pazienti in sepsi i quali mostrano una percentuale di sopravvivenza superiore a quelli trattati con la dopamina.
Note[modifica | modifica wikitesto]
- ^ Sigma Aldrich; rev. del 14.03.2011, riferito all'enantiomero levogiro
- ^ "Endokrynologia Kliniczna" ISBN 83-200-0815-8, page 502
Altri progetti[modifica | modifica wikitesto]
 Wikizionario contiene il lemma di dizionario «noradrenalina»
Wikizionario contiene il lemma di dizionario «noradrenalina» Wikimedia Commons contiene immagini o altri file su noradrenalina
Wikimedia Commons contiene immagini o altri file su noradrenalina
Collegamenti esterni[modifica | modifica wikitesto]
- https://www.surgeongeneral.gov/library/mentalhealth/chapter4/sec2_1.html
- https://web.archive.org/web/20060818055749/http://www.med.upenn.edu/astonjoneslab/epapers/A-JNeuropsycho5thGen.pdf
- https://www.biopsychiatry.com/nordop.htm
- Noradrenalina, in Treccani.it – Enciclopedie on line, Roma, Istituto dell'Enciclopedia Italiana.
| Controllo di autorità | LCCN (EN) sh85092392 · GND (DE) 4171995-5 · J9U (EN, HE) 987012431016705171 · NDL (EN, JA) 00568687 |
|---|