Bronchiectasia
| Bronchiectasia | |
|---|---|
 | |
| Specialità | pneumologia |
| Classificazione e risorse esterne (EN) | |
| OMIM | 211400, 613021 e 613071 |
| MeSH | D001987 |
| MedlinePlus | 000144 |
| eMedicine | 296961 |
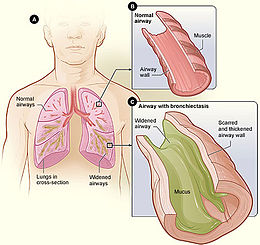
La bronchiectasia è una malattia in cui si riscontra una dilatazione irreversibile di una porzione dell'albero bronchiale dei polmoni.[1] I sintomi tipicamente includono una tosse cronica produttiva di muco.[2] Altri sintomi includono mancanza di respiro, tosse con sangue e dolore toracico.[1] Possono riscontrarsi anche un respiro sibilante e le dita ippocratiche, anche se quest'ultime sono rare.[1] I pazienti con questa malattia spesso accusano frequenti infezioni polmonari.[1]
Descrizione
[modifica | modifica wikitesto]Le bronchiectasie possono derivare da una serie di cause infettive e acquisite, tra cui la polmonite, la tubercolosi, problemi al sistema immunitario e la fibrosi cistica, aspergillosi broncopolmonare allergica, infezioni in stato di immunodeficienza, tumori polmonari e bronchiali, sindrome di Kartagener, alterazioni della clearance muco-ciliare, artrite reumatoide, alcolismo ed esposizione a gas tossici come l'ammoniaca.[2][3] Quasi tutti i casi di fibrosi cistica si traducono in gravi bronchiectasie[4]. La malattia è causata dal collasso delle vie aeree a causa di una eccessiva risposta infiammatoria. I bronchi coinvolti si allargano e quindi non sono in grado di eliminare le secrezioni. Queste secrezioni aumentano la quantità di batteri nei polmoni, provocando l'ostruzione delle vie aeree e un loro conseguente ulteriore collasso.[2] È classificata come una malattia polmonare ostruttiva, insieme alla broncopneumopatia cronica ostruttiva e all'asma.[5] La diagnosi viene formulata sulla base dei sintomi di una persona e confermata con la tomografia computerizzata.[6] La coltura dell'espettorato può essere utile per determinare il trattamento per coloro che dimostrano un peggioramento acuto.[1][6]
Il peggioramento può verificarsi a causa di un'infezione e in questi casi gli antibiotici sono raccomandati, in particolare l'amoxicillina e in coloro che sono allergici si può optare per l'eritromicina o la doxiciclina.[1] Gli antibiotici possono essere utilizzati anche per prevenire il peggioramento della malattia.[2] Tecniche di liberazione delle vie aeree, un tipo di fisioterapia, possono essere consigliati.[7] Farmaci per dilatare le vie aeree possono essere utili per alcuni ma non vi sono evidenze chiare per la loro efficacia per tutti i pazienti.[2] L'uso di steroidi per via inalatoria non si è dimostrato utile.[8] Il ricorso alla chirurgia, benché frequentemente preso in considerazione, non è ancora stato ben studiato.[9] Il trapianto di polmone può essere un'opzione in quelli con malattia molto grave.[10] Anche se la malattia può causare notevoli problemi di salute[2] molte persone riescono a condurre una vita in buone condizioni.[1]
Nel Regno Unito la malattia colpisce circa l'1 per 1000 degli adulti.[1] La condizione si riscontra più frequentemente nelle donne e aumenta con l'età. È stata descritta per la prima volta da René Laennec nel 1819. Nei soli Stati Uniti, i costi economici sono stimati in 630.000.000 di dollari all'anno.[2]
Segni e sintomi
[modifica | modifica wikitesto]Alcune persone con bronchiectasie possono accusare una tosse produttiva di muco (espettorato) verde/giallo (fino a 240 mL al giorno). Le bronchiectasie possono anche peggiorare presentandosi con tosse con sangue (emottisi) in assenza di espettorato, tale situazione è chiamata "bronchiectasia secca". Le espettorazioni possono verificarsi anche senza un preciso colore. Le persone con bronchiectasie possono avere l'alito cattivo, indicativo di una infezione attiva. Infezioni bronchiali frequenti e dispnea sono due possibili indicatori di bronchiectasia.[3] Crepitii e ronchi espiratori possono essere uditi all'auscultazione.[11]
Diagnosi
[modifica | modifica wikitesto]La bronchiectasia può essere diagnosticata clinicamente o grazie a tecniche di imaging biomedico.[3][12] La British Thoracic Society raccomanda che tutte le bronchiectasie non legate alla fibrosi cistica siano valutate per mezzo della tomografia computerizzata (TC).[11] La TC può rivelare anomalie nell'albero bronchiale, dilatazione di bronchi dilatati e cisti con contorni definiti.[3]
Altre indagini che in genere vengono eseguite al momento della diagnosi sono le analisi del sangue, la coltura dell'espettorato e, talvolta, test per malattie genetiche specifiche.[3]
Note
[modifica | modifica wikitesto]- ^ a b c d e f g h National Institute for Health and Care Excellence, Bronchiectasis, su cks.nice.org.uk, agosto 2010 (archiviato dall'url originale il 24 agosto 2015).
- ^ a b c d e f g PJ McShane, ET Naureckas, G Tino e ME Strek, Non-cystic fibrosis bronchiectasis., in American Journal of Respiratory and Critical Care Medicine, vol. 188, n. 6, 15 settembre 2013, pp. 647–56, DOI:10.1164/rccm.201303-0411CI, PMID 23898922.
- ^ a b c d e Nicki R. Colledge, Brian R. Walker e Stuart H. Ralston (a cura di), Davidson's principles and practice of medicine., illustrated by Robert Britton, 21st, Edinburgh, Churchill Livingstone/Elsevier, 2010, ISBN 978-0-7020-3085-7.
- ^ [edited by] William E. Brant e Clyde A. Helms, Fundamentals of diagnostic radiology, 3rd, Philadelphia, Lippincott, Williams & Wilkins, 2006, p. 518, ISBN 978-0-7817-6135-2.
- ^ Michael Filbin, Lisa M. Lee, Brian L. Shaffer, Blueprints pathophysiology II : pulmonary, gastrointestinal, and rheumatology : notes & cases, 1st, Malden, Mass., Blackwell Pub., 2003, p. 12, ISBN 978-1-4051-0351-0.
- ^ a b Quality Standards for Clinically Significant Bronchiectasis in Adults (PDF), su brit-thoracic.org.uk, British Thoracic Society, luglio 2012. URL consultato il 7 giugno 2014 (archiviato dall'url originale il 22 settembre 2013).
- ^ AL Lee, A Burge e AE Holland, Airway clearance techniques for bronchiectasis., in The Cochrane database of systematic reviews, vol. 5, 31 maggio 2013, pp. CD008351, DOI:10.1002/14651858.CD008351.pub2, PMID 23728674.
- ^ N Kapur, S Bell, J Kolbe e AB Chang, Inhaled steroids for bronchiectasis., in The Cochrane database of systematic reviews, n. 1, 21 gennaio 2009, pp. CD000996, DOI:10.1002/14651858.CD000996.pub2, PMID 19160186.
- ^ JA Corless e CJ Warburton, Surgery vs non-surgical treatment for bronchiectasis., in The Cochrane database of systematic reviews, n. 4, 2000, pp. CD002180, DOI:10.1002/14651858.CD002180, PMID 11034745.
- ^ PA Corris, Lung transplantation for cystic fibrosis and bronchiectasis., in Seminars in respiratory and critical care medicine, vol. 34, n. 3, Jun 2013, pp. 297–304, DOI:10.1055/s-0033-1348469, PMID 23821505.
- ^ a b Adam T Hill, Pasteur, Mark, Cornford, Charles, Welham, Sally e Bilton, Diana, Primary care summary of the British Thoracic Society Guideline on the management of non-cystic fibrosis bronchiectasis, in Primary Care Respiratory Journal, vol. 20, n. 2, 1º gennaio 2011, pp. 135–40, DOI:10.4104/pcrj.2011.00007, PMID 21336465.
- ^ Miller, JC, Pulmonary Mycobacterium Avium-Intracellular Infections in Women, in Radiology Rounds, vol. 4, n. 2, 2006.
Voci correlate
[modifica | modifica wikitesto]Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su bronchiectasia
Wikimedia Commons contiene immagini o altri file su bronchiectasia
Collegamenti esterni
[modifica | modifica wikitesto]- (EN) John Hansen-Flaschen, bronchiectasis, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 40389 · LCCN (EN) sh85017080 · BNF (FR) cb15091844s (data) · J9U (EN, HE) 987007292424205171 · NDL (EN, JA) 01148045 |
|---|