Neuroradiologia delle infezioni
La neuroradiologia delle infezioni si avvale della tomografia computerizzata e dell'imaging a risonanza magnetica. Mentre la TC è utilizzata soprattutto in emergenza grazie al suo basso costo e la sua rapidità di esecuzione, le indagini RM sono quelli più impiegate sia nella diagnosi di queste patologie sia nel monitoraggio del decorso clinico e della risposta alle terapie mediche e chirurgiche. Con tutte le metodiche l'utilizzo del mezzo di contrasto (in RM di solito si impiegano di 0,1-0,2 mmol di Gd/Kg e sequenze T1 pesate molto sensibili a questi composti) è fondamentale per verificare l'integrita della barriera emato-encefalica, che è spesso coinvolta. La RM permette inoltre rispetto alla TC di ottenere anche informazioni metaboliche e funzionali[1].
Meningoencefaliti e meningiti[modifica | modifica wikitesto]

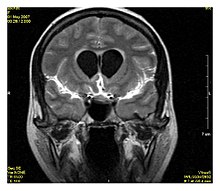
Sono le patologie infettive più frequenti a carico del sistema nervoso centrale. Queste patologie possono essere causate da batteri, virus, miceti, protozoi o elminti e possono essere acute, subacute o croniche. Nelle meningoencefaliti virali è spesso difficile osservare un coinvolgimento separato di meningi ed encefalo. La complicanza più frequente di queste patologie negli adulti è l'idrocefalo, inoltre è possibile osservare ischemia ed infarto cerebrale per vasocostizione e trombosi indotte dal processo infettivo. È anche possibile l'evoluzione ad ascesso cerebrale e la formazione di raccolte extracerebrali sterili o purulente (le raccolte purulente sono spesso causate da trombosi venose settiche). La diagnosi di meningite è di norma clinica, ma l'imaging radiologico può comunque orientare[2].
Alla TC senza mdc si osserva di solito modesta dilatazione del sistema ventricolare e rigonfiamento cerebrale. Dopo somministrazione di mezzo di contrasto si osserva intensa impregazione a carico delle cisterne della base, delle scissure di Silvio e delle circonvoluzioni della corteccia. Se è coinvolta anche la dura madre anche tale struttura appare iperdensa dopo mdc. Le raccolte extradurali sono isodense con il liquor e se non infette si impregnano di mdc (in caso di infezione appaiono invece iperdense le pareti che le delimitano). Se si sospetta dalla clinica una complicanza di una meningite/meningoencefalite è opportuno eseguire un'indagine RM per una migliore definizione diagnostica[3].
La RM è l'indagine da eseguire sempre prima di effettuare una rachicentesi diagnostica, in modo da escludere pericolose situazioni di ipertensione endocranica prima della procedura. Oltre a questo fornisce molte più informazioni della TC su natura, estensione ed eziologia del processo infettivo (ad esempio può identificare aree contigue da cui si è propagata l'infezione come l'apparato uditivo e respiratorio o i denti), evidenziando anche l'assenza di eventuali lesioni occupanti spazio di natura neoplastica. L'accumulo di materiale proteico nel liquor in RM si manifesta con isointensità di questo con la corteccia nelle sequenze T1 pesate, mentre invece le sequenze T2, FLAIR e DP mostrano nella stessa sede iperintensità di segnale (in particolare le sequenze FLAIR, che sopprimono il segnale dell'acqua, sono molto sensibili). Dopo somministrazione di mezzo di contrasto è possibile osservare lo stesso pattern già descritto per la TC utilizzando sequenze T1 pesate o FLAIR (che sono più sensibili a parità di dose di mdc somministrata per soppressione del segnale di origine vasale)
L'impregnazione meningea del mdc può interessare le pachimeningi, le leptomeningi o entrambi i distretti. Il pattern di interessamento leptomeningeo segue i bordi dell'encefalo, ha aspetto sottile e lineare nelle forme batteriche e virali, mentre appare irregolare o simil-nodulare nelle forme micotiche. l'interessamento neoplastico delle meningi (carcinosi meningea) può mimare all'imaging una meningite infettiva e presentarsi simile a una meningite micotica.
Alcuni microorganismi possono mostrare pattern tipici di impregnazione meningea. L'impregnazione della cisterna sovrasellare, delle scissure silviane e del vertice con estensione attorno al seno sagittale superiore è tipica della meningite da pneumococco, mentre un coinvolgimento delle cisterne basali, delle scissure di Silvio e della fossa cranica posteriore è tipica della meningite tubercolare e da criptococco. La meningite da haemophilus influenzae di solito colpisce le regioni frontali e parietali bilateralmente, mentre le forme virali colpiscono le meningi diffusamente, in particolare quelle attorno al sistema limbico per il virus della varicella, mentre i flavivirus prediligono le meningi attorni a nuclei della base e bulbo.
Il pattern pachimeningeo è invece aspecifico e segue invece il tavolato interno del cranio e la falce cerebrale. Intensa fissazione pachimeningea associata a ptosi delle tonsille cerebrali, igromi ed ematomi subdurali e congestione venosa è tipica della cefalea posturale associata ad ipotensione liquorale, mentre un interessamento focale pachimeningeo deve far sospettare un'eziologia neoplastica da metastasi, linfoma o anche da granuloma o da meningite en-plague
Nella valutazione dell'idrocefalo l'uso del mezzo di contrasto consente di evidenziare la presenza di un'eventuale ependimite, che si manifesta come potenziamento delle pareti dopo somministrazione di mdc. La presenza di trombosi è evidenziabile tramite le sequenze pesate in diffusione (aumento della diffusività media e diminuzione del segnale nelle mappe ADC del coefficiente di diffusione apparente). Gli infarti corticali inoltre mostrano impregnazione giriforme dopo somministrazione di mdc, mentre i vasi sono studiabili mediante Angio-RM.
Nella cerebrite le aree infette si mostrano iperintense nelle sequenze T2 pesate e mostrano impregazione irregolare del mezzo di contrasto, la cerebrite si differenzia radiologicamente dall'infarto solo col passare del tempo perché successivamente se non guarisce evolve in ascesso.
Le raccolte extradurali sterili sono isointense col liquor in tutte le sequenze, quelle infette si presentamo invece ipeintense nelle sequenze T1 pesate e FLAIR, oltre che mostrare le pareti iperintense dopo somministrazione di mezzo di contrasto in modo simile a quanto già descritto per la TC[4].
Encefaliti virali[modifica | modifica wikitesto]
Le sedi colpite dall'infezione rilevabili mediante RM sono indicative del patogeno causale. Si differenziano in forme acute ed in forme subacute/croniche[5].
Encefaliti acute[modifica | modifica wikitesto]
Sono più frequentemente causate dagli herpesvirus o, meno frequentemente, da arbovirus trasmessi tramite punture di zanzara[6].
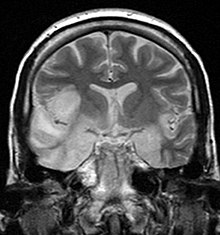
L'encefalite erpetica è causata da herpesvirus, è la forma più comune di encefalite ed è caratterizzata da un'elevata mortalità (negli adulti è di solito implicato l'HSV-1, mentre nei neonati più spesso si riscontra l'HSV-2, spesso acquisito verticalmente dalla madre). La trasmissione al SNC avviene per via nervosa (il virus raggiunge il cervello viaggiando per via retrograda negli assoni dei nervi periferici). Tipicamente l'infezione coinvolge soprattutto il sistema limbico (tramite il nervo olfattorio o le branche meningee del trigemino) ed il ponte di Varolio (tramite la porzione intracisternale del trigemino). La TC è di solito negativa nelle fasi precoci, mentre successivamente si evidenzia rigonfiamento delle insule e perdita del contrasto fra sostanza grigia e sostanza bianca, con aumento della densità locale dopo somministrazione di mezzo di contrasto. La RM è particolarmente utile nel processo diagnostico perché una diagnosi tempestiva è fondamentale per impostare una terapia efficace a base di farmaci antivirali. Nei pazienti non immunodepressi in RM di solito si evidenzia ingrossamento dei giri paraippocampale, dell'insula e del cingolo in modo asimmetrico, meno frequentemente dei giri frontali al vertice e della corteccia occipitale posteriore (il risparmio dei nuclei della base è un dato fondamentale nella diagnosi differenziale). Il coinvolgimento delle sole corteccie temporali temporo-mesiali entra in diagnosi differenziale con numerose altre forme cliniche. Nelle fasi iniziali di malattia (anche poche ore dall'esordio dei sintomi) la RM mostra le aree coinvolte iperintense nelle sequenze T2 pesate ed ipointense in quelle T1 pesate, con perdita del contrasto grigia-bianca e stesso comportamento dopo somministrazione del mdc descritto per la TC nelle fasi tardive (che preannuncia evoluzione necrotica delle aree colpite), con contestuale comparsa di petecchie emorragiche evidenti come aree iperintense nelle sequenze T2* pesate; è anche possibile osservare iperintensità giriforme nelle sequenze T1 pesate mimante una necrosi ischemica. Nei pazienti immunodepressi invece è possibile osservare un coinvolgimento più diffuso e meno specifico. Come sequele dell'infezione è possibile rinvenire atrofia e distruzione tissutale. Le sequenze pesate in diffusione precocemente mostrano aumento della diffusività media e segnale ridotto nelle mappe ADC, con inversione di questo pattern più tardivamente; tali reperti possono precedere quelli già descritti. Gli studi di perfusione possono evidenziare elevati valori di flusso a carico delle aree colpite, mentre la spettroscopia RM mostra riduzione del picco dell' N-acetil-aspartato, incremento della colina e a volte presenza del picco dei lattati[7].
L'encefalite da arbovirus è rara ma ha un'elevata mortalità e spesso lascia gravi sequele nei pazienti che sopravvivono. La RM è di solito negativa, talvolta è possibile osservare edema diffuso, aree iperintense nelle sequenze T2 pesate a livello dei nuclei della base e della sostanza bianca sottocorticale che mimano un'encefalite acuta disseminata e focalità iperintense nelle sequenze T2* pesate in sede talamica dovute a microemorragie[8].
Encefaliti subacute/croniche[modifica | modifica wikitesto]
L'encefalite da virus varicella-zoster (VZV) è rara nei pazienti immunocompetenti, mentre può essere diagnosticata nei pazienti immunodepressi affetti da HIV. È un'encefalite a bassa mortalità che raramente lascia sequele. Di solito si manifesta come mielite trasversa, meningite o meningoencefalite in caso di infezione primaria, mentre l'herpse zoster a carico del SNC di solito si manifesta come encefalite, mielite, neurite o herpes oftalmico. La mieningoencefalite da varicella di solito non si può evidenziare mediante la RM, mentre nell'encefalite da zoster la stessa metodica evidenzia lesioni corticali ed aree di demielinizzazione simili a quelle della sclerosi multipla, che si potenziano dopo somministrazione di mezzo di contrasto. L'herpes oftalmico è evidente nelle sequenze T1 pesate dopo mezzo di contrasto come caratteristico potenziamento del tessuto adiposo retrorbitario ed impregnazione patologica della branca infraorbitaria del trigemino. Nei pazienti immunodepressi l'interessamento encefalico appare diffuso alla sostanza grigia e bianca in toto[9].
Anche l'encefalite da citomegalovirus (CMV) è tipica dei pazienti affetti da HIV. La malattia si può evidenziare in due forme cliniche: nodulare diffusa e subependimale. La forma nodulare-diffusa alla RM si evidenzia come multiple aree iso-ipointense nelle sequenze T1 pesate ed iperintense in quelle T2 pesate localizzate a livello della sostanza grigia (nuclei della base, cervelletto e corteccia) e bianca (in sede peritrigonale e dei centri semiovali). La forma subependimale si evidenzia come aree di analogo segnale in sede periventricolare. In alcuni casi tali aree mostrano potenziamento dopo mdc. L'encefalite da CMV può essere distinta da quella da HIV perché l'interessanto subependimale è adiacente ai ventricoli senza separazione fra la parete ventricolare e l'alterazione del segnale RM[10].

Il virus dell'HIV può anche infettare i neuroni dando una tipica encefalite (HIVE) dovuta a reazione del sistema immunitario contro le cellule nervose infettate. La terapia antiretrovirale non è in grado di impedire l'ingresso del virus a livello del SNC, tuttavia è in grado di ridurre la severità dell'encefalopatia da questo causata. La TC è in grado di evidenziare tardivamente l'atrofia indotta dal virus, oltre che una sfumata ipodensità a carico della sostanza bianca sovratentoriale profonda, sottocorticale e periventricolare; tali aree non aumentano di densità dopo somministrazione di mdc. In RM l'interessamento della sostanza bianca appare diffuso e simmetrico, con 3 forme cliniche diverse: focale, regionale e diffusa. La forma focale è caratterizzata da multiple lesioni puntiformi iperintense nelle sequenze T2 pesate e non visibili in quelle T1 pesate, più evidenti nelle sequenze FLAIR. La forma regionale è caratterizzata da lesioni di comportamento analogo a quelle descritte per la forma focale, ma interessanti un intero lobo cerebrale; mentre la forma diffusa si evidenzia come coinvolgimento della sostanza bianca profonda e dei centri semiovali, diffuso ad entrambi gli emisferi tramite il corpo calloso. Il miglioramento del quadro RM dopo terapia correla col quadro clinico ed il miglioramento clinico del paziente (le lesioni focali portano a deficit focali), al contrario il grado di atrofia non risponde alle terapie. L'imaging RM è inoltre fondamentale per distinguere questa malattia dall'encefalite multifocale progressiva (PML), che invece si evidenzia come interessamento monolaterale focale oppure bilaterale ma asimmetriico, con coinvolgimento delle fibre "a U" (non evidente nell'encefalite da HIV) che da alle lesioni il tipico aspetto "digitato". Le lesioni da PML possono essere distinte da quelle da HIVE anche grazie a sequenze T1 pesate eseguite con impulso di trasferimento di magnetizzazione (le lesioni da PML mostrano riduzione del rapporto MT dovute alla demielinizzazione tipica di questa patologia). L'encefalite da HIV in spettroscopia si manifesta come riduzione del picco dell'NAA ed incremento della colina e del mioinositolo (questi ultimi due marker della microglia sono molto precoci, inoltre i rapporti colina/creatina e mioinositolo/creatina a livello frontale e dei nuclei della base sembrano correlare con la risposta alla terapia) Nell'encefalite da HIV anche le sequenze pesate in diffusione permettono di evidenziare molto precocemente le aree coinvolte dalla malattia[11].

L'encefalite multifocale progressiva (PML) è causata da papovavirus come il virus JC nei pazienti immunodepressi. Tale encefalite risponde al trattamento con natalizumab (che è in grado di prevenire gli episodi di demielinizzazione), ha andamento progressivo ed è letale se non trattata. Il virus JC può dare una forma di malattia "classica" , oppure una forma infiammatoria (tipica dei pazienti con HIV ed a prognosi peggiore), oltre a dare meningite, cerebellite o encefalopatia. Alla TC le aree demielinizzate coinvolgono la sostanza bianca sottocorticale ed appaiono ipodense, mentre in RM appaiono ipointense nelle sequenze T1 pesate ed iperintense in quelle T2 pesate, con coinvolgimento delle fibre "a U" sottocorticali ed aspetto digitato, prevalentemente a carico dei lobi parietali, occipitali, frontali ed in un terzo dei casi della fossa cranica posteriore (peduncoli cerebrali medi). Le lesioni inizialmente piccole si ingrandiscono col progredire della malattia. L'impregnazione delle lesioni dopo mdc di solito è periferica e si verifica solo in circa un caso su 10; tale fenomeno è legato ad una prognosi migliore. Le sequenze sensibili al flusso ematico mostrano intensità ridotta nelle aree colpite per la presenza di necrosi. La spettroscopia evidenzia riduzione di NAA e Cr associato ad incremento di Cho,mI e Lac (quest'ultimo è utile nella diagnosi differenziale con l'encefalite da HIV). Le sequenze pesate in diffusione mostrano a carico delle lesioni incremento dell'ADC a livello centrale con bordo periferico con bassi valori e sono utili anche nel follow-up (un decremento di ADC associato ad incremento dell'FA è associato a buona prognosi)[12].
Malattia di Creutzfeldt-Jakob (MCJ-Encefalite da prioni)[modifica | modifica wikitesto]


È causata dall'accumulo di una proteina prionica in sede cerebrale e si manifesta con una demenza progressiva e fatale. La TC non mostra alcun segno della malattia in corso (ad eccezione dell'atrofia diffusa evidenti negli stadi avanzati), mentre la RM è l'indagine radiologica fondamentale per lo studio di questa patologia. La forma sporadica della MCJ si evidenzia come iperintensità simmetriche nelle sequenze a TR lungo localizzate a livello della sostanza grigia (corteccia e nuclei della base) che non si potenziano dopo iniezione di mezzo di contrasto. Le sequenze pesate in diffusione sono molto più sensibili di quelle a TR lungo e mostrano ridotta diffusività a livello delle aree colpite (ridotta ADC ed incremento della MD) con aspetto "giriforme" o "a nastro" in sede corticale (in corrispondenza delle derivazioni EEG che mostrano complessi onda-punta). A livello dei nuclei della base sono più frequentemente colpite le teste dei caudati, i nuclei putamen, il talamo ed il pulvinar. Le forme familiari sono caratterizzate anche da alterazioni a carico del globo pallido, mentre le forme varianti caratteristicamente presentano alterazioni nelle sequenze a TR lungo a livello del pulvinar. Gli studi di spettroscopia evidenziano riduzione del picco dell'NAA ed incremento di quello del mI nelle sedi alterate secondari alla morte neuronale ed al contemporaneo incremento della microglia. Le principali diagnosi differenziali della MCJ sono con le demenze, le meningoencefaliti, alcune intossicazioni ed alcune patologie metaboliche (se è presente coinvolgimento simmetrico dei nuclei della base), tuttavia l'integrazione dei dati radiologici, clinici ed EEG di solito consente una diagnosi agevole[13].
Lesioni focali[modifica | modifica wikitesto]
Classicamente esordiscono come forme "immature" (cerebrite) per poi evolvere in forme "mature" (ascesso cerebrale e granuloma cerebrale)[14].
Cerebrite[modifica | modifica wikitesto]
È un'infezione del tessuto cerebrale causata da batteri. Alla TC si evidenzia come un'area ipodensa, a margini mal definiti e che esercita effetto massa sui tessuti circostanti dislocandoli; dopo iniezione di mezzo di contrasto di solito la densità locale non incrementa o lo fa in modo sfumato e disomogeneo. La TC è pertanto poco utile nello studio di questo processo morboso se non per evidenziare soluzioni di continuo delle ossa craniche che potrebbero essere porta di ingresso per i patogeni verso il sistema nervoso centrale. Alla RM l'area colpita appare anche qui sfumata e disomogenea, iso-ipointensa nelle sequenze T1 pesate ed iperintensa nelle sequenze T2 pesate. Col passare del tempo il segnale T1 al centro della lesione tende a diminuire ulteriormente, con contestuale incremento del segnale T2 a cui si associa alterazione del segnale a livello della sostanza bianca adiacente. A volte la lesione può mostrare un bordo iperintenso nelle sequenze T1 pesate ed ipointenso in quelle T2 pesate per sofferenza tissutale ai bordi della lesione. Dopo iniezione di mezzo di contrasto nelle fasi iniziali di malattia il segnale cambia poco ed in modo sfumato e disomogeneo, mentre nelle fasi tardive l'impregnazione diventa intensa ed irregolare, specie ai bordi della lesione. Le sequenze pesate in diffusione mostrano incremento della diffusività a livello dell'area colpita (ADC ridotta ed MD incrementata). La cerebrite entra in diagnosi differenziale con le lesioni ischemiche, da cui si può differenziare analizzandone l'evoluzione temporale e la sede che non è dipendente dalla vascolarizzazione nei quadri infettivi[14].
Una cerebrite non adeguatamente trattata nel giro di una settimana evolverà in ascesso nel caso sia causata da batteri o in granuloma nel caso sia causata da micobatteri o germi non batterici. In entrambi i casi la lesione si ridurrà in dimensioni, avrà un core necrotico e sarà circondata da una capsula[15].
Ascesso cerebrale[modifica | modifica wikitesto]

La diffusione dell'agente patogeno per via ematica di solito è associata ad ascessi in sede sovratentoriale, raramente in sede cerebellare. Se la causa è una soluzione di continuo con il condotto uditivo o la mastoide le sedi elettive sono il lobo temporale ed il cervelletto. Alla TC l'ascesso si presenta come una formazione ovalare ipodensa al centro circondata da un orletto iso o iperdenso che aumenta notevolmente la sua densità dopo somministrazione del mezzo di contrasto. La sostanza bianca adiacente può apparire leggermente ipodensa per la presenza di edema. Alla TC gli ascessi sono poco differenziabili da altre lesioni di natura infettiva o tumorale; mentre la RM rappresenta l'indagine principe per lo studio di queste lesioni. In RM l'ascesso cerebrale si presenta iperintenso nelle sequenze T2 pesate e FLAIR ed ipointenso in quelle T1 pesate, mentre l'orletto rispetto alla sostanza bianca adiacente appare ipointenso nelle sequenze T2 pesate id iso-iperintenso in quelle T1 pesate in quanto la capsula ed i radicali liberi presenti in tale sede hanno effetto paramagnetico; l'edema vasogenico circostante è invece iperintenso nelle sequenze T2 pesate ed ipointenso in quelle T1 pesate (cosa che rende evidentissima la capsula della lesione). Un'analisi più attenta della capsula mediante sequenze SWI mostra che è costituita da due strati concentrici: uno più esterno ricco di collagene e radicali liberi che appare iperintenso ed uno più interno isointenso costituito da tessuto di granulazione; questa struttura tipica, associata ai dati clinici, rende la RM adatta a distinguere l'ascesso dalle lesioni neoplastiche e dagli ematomi subacuti (che nelle sequenze SWI mostrano un bordo ipointenso e frammentato). Come per la TC il cercine si potenzia in modo netto dopo somministrazione di mezzo di contrasto (rapporto del segnale capsula/core >1). Mediante acquisizioni seriate è possibile osservare che il margine di impregnazione aumenta di dimensioni al trascorrere del tempo di acquisizione, l'assenza di tale reperto è indicazione all'approccio chirurgico. Se l'iperintensità in T2 dell'orletto non si normalizza nel follow up la prognosi è di solito sfavorevole. Un ascesso può anche generare lesioni "figlie" e quindi avere un aspetto polilobato, mentre negli immunodepressi il cercine reattivo può essere ridotto o assente (segno di prognosi sfavorevole). Alcune lesioni neoplastiche come il glioblastoma di alto grado, le metastasi, gli infarti, la radionecrosi e gli ematomi possono mimare gli ascessi, tuttavia di solito l'orletto dell'ascesso è sottile mentre quello del glioblastoma è irregolare con componenti nodulari. Le sequenze pesate in diffusione sono molto utili nella diagnosi differenziale in quanto gli ascessi tipicamente mostrano segnale iperintenso nelle mappe MD ed ipointenso in quelle ADC in quanto il pus riduce la diffusività (tranne in alcune cavità necrotiche), gli ematomi possono invece essere distinti per via del differente pattern osservabile mediante le sequenze T1 e T2 pesate. Le sequenze pesate in diffusione consentono di evidenziare bene anche la rottura dell'ascesso in un ventricolo, in quanto il pus in tale sede è iperintenso nelle mappe MD ed ipointenso in quelle ADC. L'incremento dell'ADC a livello del core necrotico in seguito a terapia medica è indice di buona prognosi, così come la riduzione dimensionale e la comparsa di irregolarità nel cercine. Le sequenze sensibili al flusso ematico mostrano flusso ridotto a livello della parete degli ascessi, mentre nelle lesioni neoplastiche il flusso è incrementato. L'ascesso può essere distinto in spettroscopia per la presenza dei picchi del lattato, dell'acetato, del succinato (prodotti dai batteri), dell'alanina e di vari aminoacidi (prodotti dalla lisi dei granulociti), associati ad assenza di NAA, Cho e Cr (marker del tessuto cerebrale). In seguito a terapia antibiotica possono comparire picchi aspecifici dei lipidi e dei lattati che possono rendere difficile una diagnosi differenziale che in spettoscopia è altrimenti agevole per la presenza di picchi tipici di questa patologia[16].
Granuloma[modifica | modifica wikitesto]
Alla TC il granuloma appare come una lesione ipodensa che dopo iniezione di mezzo di contrasto aumenta di densità; l'impregnazione può avere aspetto nodulare o mostrare un orletto nel caso sia presente al centro necrosi caseosa. Solitamente queste lesioni sono multiple e localizzate alla giunzione cortico-midollare. Col passare del tempo i vecchi granulomi possono presentare calcificazioni nel loro contesto. Alla RM il granuloma è di solito più piccolo dell'ascesso e si presenta ipointenso nelle sequenze T2 pesate ed ipo-isointenso in quelle T1 pesate. La capsula è quasi sempre ipointensa nelle sequenze T2 pesate e può apparire iperintensa in quelle T1 pesate per la presenza di collagene e radicali liberi paramagnetici. Dopo somministrazione di mezzo di contrasto il rapporto del segnale capsula/core è di solito minore di uno. In caso di trasformazione in ascesso il segnale ipointenso in T2 diventa iperintenso[17].
Tubercolosi cerebrale[modifica | modifica wikitesto]

La tubercolosi in sede cerebrale può presentarsi come meningite, come lesione focale (ascesso e granuloma) o come forme miste. La meningite tubercolare è la forma più frequente della malattia a livello del SNC e colpisce più frequentemente le cisterne della base, mentre i tubercolomi di solito colpiscono la corteccia ed i nuclei della base.
Nella meningite tubercolare la TC di solito evidenzia solo le complicanze, tuttavia può mostrare ipodensità degli spazi subaracnoidei se pieni di essudato, mentre dopo somministrazione di mezzo di contrasto si osserva intensa fissazione a carico delle leptomeningi. I tubercolomi invece appaiono come aree ipodense o poco iperdense, di circa 5–15 mm, circondati da edema, con calcificazioni nel loro contesto nel 20% dei casi e che si potenziano dopo mezzo di contrasto in modo completo oppure al bordo se è presente al centro necrosi. Alla RM la meningite appare iperintensa nelle sequenze T2 pesate, con marcato potenziamento nelle sequenze eseguite dopo mezzo di contrasto e presenza di micronoduli (a volte visibili anche senza mdc nelle sequenze T1 e T2 pesate). Usando la angio-RM è possibile documentare la presenza di edema attorno ai vasi localizzati in prossimità delle cisterne della base, spesso associato ad aneurismi ed alterazioni della parete vascolare. Possono essere presenti anche aree di infarto cerebrale a livello delle teste dei caudati, delle pareti talamiche antero-mediali e della capsula interna, come anche nei territori tributari delle arterie perforanti. Se nell'essudato sono inglobati anche dei nervi cranici questi possono apparire inspessiti alle sequenze T2 pesate e mostrare intensa impregnazione del mezzo di contrasto. L'idrocefalo normoteso o ostruttivo è spesso presente nei quadri di tubercolosi cerebrale.
Se non sono presenti tubercolomi la meningite tubercolare non è facilmente distinguibile in RM dalla carcinosi meningea o dalla sarcoidosi. I tubercolomi alla RM hanno aspetto diverso se sono solidi, solido-caseosi o caseoso-cistici. Le forme solide appaiono iperintense nelle sequenze T2 pesate ed iso-ipointense in quelle T1 pesate, mostrando intensa ed omogenea fissazione del mezzo di contrasto; nelle sequenze pesate in diffusione mostrano elevati valori di MD e bassi di ADC. Un sottile cercine iperintenso visibile alle sequenze T1 MT può aiutare nella diagnosi differenziale con le metastasi (i frammenti del mycobacterium tuberculosis causano questo segno).
Le forme solido-caseose sono isointense nelle sequenze T1 e T2 pesate, con orletto iperintenso in T1 ed ipointenso in T2; tali lesioni appaiono inoltre isointense nelle mappe MD ed iperintense in quelle ADC. Il cercine di queste lesioni è sempre iperintenso nelle sequenze T1 MT, mentre il centro appare ipointenso. L'impregnazione dopo mezzo di contrasto è a livello del cercine.
Le forme caseoso-cistiche hanno invece il centro iperintenso nelle sequenze T2 pesate e la porzione periferica ipodensa, mentre le sequenze T1 MT mostrano il centro di queste lesioni iperintenso. Tali lesioni appaiono iperintense anche nelle mappe MD e mostrano il cercine iperintenso dopo somministrazione di mdc.
Le lesioni tubercolari possono essere distinte in 3 gruppi valutando il segnale T2 ed il segnale ADC a livello del core:
| Gruppo | Segnale T2 core | Segnale ADC core |
|---|---|---|
| 1 | ipointenso | valori elevati |
| 2 | tenuamente iperintenso | valori intermedi |
| 3 | iperintenso | valori ridotti |
Gli ascessi tubercolari sono tipici degli immunodepressi e si evidenziano come aree iperintense nelle sequenze T2 pesate e nelle mappe MD. La spettroscopia potrebbe permettere di distinguere gli ascessi da piogeni da quelli tubercolari per la presenza in questi ultimi di lipidi e serina (tipica del micobatterio) e l'assenza di acetato, succinato ed aminoacidi. Negli studi di perfusione questa è aumentata, al contrario degli altri ascessi, nella zona periferica. L'anisotropia frazionaria si modifica in seguito alla risposta alla terapia nei tubercolomi[18].
Micosi cerebrali[modifica | modifica wikitesto]
Sono causate più spesso da funghi dei generi criptococco, aspergillus e candida che arrivano nel SNC per via ematica. Il coinvolgimento del SNC può assumere la forma di meningite, meningoencefalite o presentarsi come lesioni focali non sempre facilmente distinguibili da quelle causate da altri microorganismi. Le cavità degli ascessi fungigni mostrano spesso il fungo in crescita al loro interno come disomogeneità nel contesto di incrementato segnale T2 della cavità ascessuale. Tali "gettoni" micotici presentano alle sequenze pesate in diffusione basi livelli di MD ed ADC nel contesto di ADC incrementata. La capsula degli ascessi fungigni spesso è lobulata, inoltre tali lesioni interessano più di frequente i nuclei della base e l'encefalo profondo, al contrario di quelli da piogeni. La spettroscopia mostra picchi simili a quelli degli altri ascessi, tuttavia il riscontro del picco del trealosio (componente della parete fungigna) è patognomonico. Come per gli ascessi da piogeni anche in questo caso la perfusione locale è ridotta. Gli ascessi fungigni sono spesso inoltre complicati da alterazioni vascolari ed aneurismi(specie l'aspergillosi) che spesso coinvolgono un vaso per lunghi tragitti dando trombosi, vasculite, embolizzazione da ife e aneurismi fusiformi[19].
Neurocriptococcosi[modifica | modifica wikitesto]

Si manifesta come meningite, meningoencefalite, pseudocisti gelatinose e criptococcoma. La meningite spesso interessa le cisterne della base ma è poco visibile alla RM, la meningoencefalite invece può evidenziarsi come edema sottocorticale ipointenso nelle sequenze T1 pesate ed iperintenso in quelle T2 pesate. La sostanza gelatinosa prodotta dal microorganismo porta alla formazione di psudocisti gelatinose che di solito hanno localizzazione simmetrica a livello dei nuclei della base e della sostanza bianca in sede periventricolare; il segnale di queste cisti è simile a quello del liquor, ma possono anche mostrare isointensità nelle sequenze T1 pesate per la presenza al loro interno di materiale mocoide. Alle sequenze pesate in diffusione le psudocisti mostrano ipointensità nelle mappe MD ed iperintensità in quelle ADC. Il criptococcoma è invece la reazione granulomatosa prodotta dal criptococco e mostra caratteristiche RM simili a quelle degli altri granulomi. Se i granulomi si localizzano a livello dei plessi corioidei si può avere idrocefalo ostruttivo[20].
Neuroaspergillosi[modifica | modifica wikitesto]

Tipicamente i funghi del genere aspergillo si sviluppano come ife a livello del sistema nervoso centrale portando a trombosi, emorragie, vasculiti ed aneurismi, oltre a causare ascessi e granulomi. La RM è molto utile per identificare velocemente eventuali danni in sede vascolare a livello dei nuclei della base e dei vasi perforanti. I granulomi da aspergillo (aspergillomi) di solito interessano le regioni frontali e temporali in seguito a diffusione per continuità da una rinite o una rinosinusite causata da questo patogeno. In RM tali granulomi presentano segnale eterogeneo nelle sequenze sia T1 che T2 pesate per la presenza delle ife; mentre nelle sequenze T2* pesate è possibile osservare un cercine ipodenso. Il quadro spettroscopico è aspecifico e dimostra danno neuronale (riduzione dei picchi di NAA, Cho e Cr)[21].
Parassitosi cerebrali[modifica | modifica wikitesto]
La più frequente è quella causata dalla taenia (cisticercosi), a seguire le forme da toxoplasma gondii e da echinococco (echinococcosi).
Cisticercosi[modifica | modifica wikitesto]

È causata dalla taenia del maiale (taenia solium) quando l'uomo diventa ospite intermedio del parassita per ingestione delle sue uova. Le larve di solito si incistano in sede cerebrale a livello della sostanza grigia, negli spazi subaracnoidei, nella giunzione sottocorticale o nei ventricoli. Tali lesioni iniziano con lo stadio di vescicola (che contiene il parassita vivo) senza edema perilesionale che evolve nello stadio vescicolo-colloidale circondato da edema (ove il parassita viene ucciso dal sistema immunitario) che poi evolve per gliosi e calcificazione nello stadio nodulare-granulare (con edema ridotto) ed infine nodulare-calcifico (senza edema attorno). In molti casi si evidenzia una sola lesione di questo tipo a livello del quarto ventricolo. La cistercosi racemosa si ha per diffusione ematogena di multiple larve in sede meningea. Alla TC la fase vescicolare si evidenzia difficilmente come un'area ipodensa con evidenza dello scolice come puntino iperdenso, nello stadio vescicolo-colloidale la cisti diventa iperdensa ed il suo cercine mostra impregnazione del mdc, lo stadio nodulare fissa in toto o a livello del bordo il mdc e si riduce in dimensioni mentre l'ultimo stadio si evidenzia come un nodo calcifico (per rilevare lesioni in quest'ultimo stadio la TC è l'esame migliore). Alla RM la fase vescicolare è ben evidente come una vescicola a contenuto liquido con all'interno lo scolice che appare iperintenso nelle sequenze T1 pesate e FLAIR. La seconda fase è caratterizzata da un comportamento simile a quello già visto nella TC con il mezzo di contrasto, mentre la lesione di base è ipointensa nelle sequenze T1 pesate ed iperintensa in quelle T2 pesate, mentre le sequenze a TR lungo evidenziano bene l'edema. Come negli ascessi la pseudocapsula può apparire ipointensa nelle sequenze T2 pesate. Nelle fasi tardive il segnale T2 si riduce e lo scolice calcificato può apparire ipointenso nelle sequenze T2 e T2* pesate. Gli studi di perfusione sono utili nella diagnosi differenziale con le neoplasie (che sono ben vascolarizzate al contrario delle cisti parassitarie). Le cisti solitarie del quarto ventricolo non calcificano e sono caratterizzate da intensa flogosi, spesso apparendo iperintense nelle sequenze T1 e FLAIR. Le forme aracnoidee sono poco visibili in RM per via del segnale del liquor, mentre le sequenze pesate in diffusione mostrano per le lesioni gli stessi valori del liquor[22].
Toxoplasmosi[modifica | modifica wikitesto]

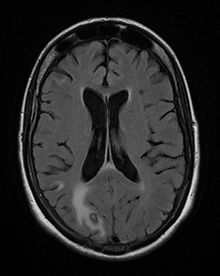
Tipicamente colpisce i nuclei della base con ascessi multipli necrotizzanti, in formazione e cronici. Gli ascessi sono costituiti da un core necrotico circondato da una zona intermedia ricca di vasi e tachizoiti (che si impregna dopo somministrazione di mezzo di contrasto) a cui segue verso l'esterno una zona periferica occupata dai bradizoiti e dall'edema. Queste lesioni sono acapsulate. La RM è l'esame principe per la valutazione delle lesioni da toxoplasma, che appaiono ipointense nelle sequenze T1 pesate e a intensità variabile in quelle T2 pesate. Il cercine periferico spesso mostra potenziamento incompleto dopo somministrazione di mezzo di contrasto, con spesso evidenza di un nodo "eccentrico" su questa parete, segno patognomonico di questa patologia ("segno del bersaglio"). L'edema esterno appare ipointenso nelle sequenze T1 pesate ed iperintenso in quelle a TR lungo. Nei pazienti immunodepressi l'edema può mostrare sfumata impregnazione del mezzo di contrasto. La RM è anche utile per il follow up, ove consente una valutazione dimensionale delle lesioni, come anche la valutazione del loro grado di necrosi o la presenza di calcificazioni visibili alle sequenze T2* pesate. Le sequenze pesate in diffusione, gli studi spettroscopici e di perfusione sono utili nei casi dubbi per la diagnosi differenziale con il linfoma cerebrale che mostra segni RM simili e può anche associarsi alla toxoplasmosi. Nel linfoma il flusso ematico è aumentato (al contrario della toxoplasmosi), MD ed ADC sono incrementati invece solo nella toxoplasmosi, mentre la spettroscopia mostra nella patologia infettiva assenza di NAA, Cho e Cr associata a presenza di lipidi e lattato (il linfoma invece è caratterizzato da elevati livelli di Cho, lipidi e lattato con valori ridotti di NAA e Cr)[23].
Neuroechinococcisi[modifica | modifica wikitesto]

L'interessamento del SNC da parte delle cisti da echinococco avviene in meno del 2% dei casi in quanto il principale organo bersaglio di questo microorganismo nell'uomo (che può agire da ospite intermedio) è il fegato. A livello cerebrale queste cisti di solito colpiscono il lobo parietale ed i territori tributari dell'arteria cerebrale media. Alla TC la cisti idatidea mostra contenuto ipodenso e parete iso-iperdensa rispetto alla sostanza bianca circostante, che non si potenzia dopo somministrazione di mezzo di contrasto; in rari casi è possibile osservare calcificazioni della parete. Alla RM la cisti presenta contenuto con lo stesso segnale del liquor, mentre la capsula appare iperintensa nelle sequenze T1 pesate ed ipointensa in quelle T2 pesate, con stesso comportamento dopo mdc descritto per la TC. Raramente la RM evidenzia edema perilesionale. Le sequenze pesate in diffusione mostrano ridotta MD ed incrementata ADC nella cavità, mentre la spettroscopia sembra evidenziare i picchi del lattato, dell'alanina e del piruvato (quest'ultimo marker sembra patognomonico dei parassiti)[24].
Note[modifica | modifica wikitesto]
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 219-220.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 221-222.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 222.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 222-225.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 226.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 226-227.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 227-230.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 230-231.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 231.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 231-232.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 232-234.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 234-238.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 239-240.
- ^ a b Manuale di Neuroradiologia, Poletto Editore, p. 240.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 240-241.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 241-247.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 247-248.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 248-250.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 250-251.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 251.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 251-252.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 254-256.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 253-254.
- ^ Manuale di Neuroradiologia, Poletto Editore, p. 257.
Bibliografia[modifica | modifica wikitesto]
- Massimo Gallucci, Cosma Andreula, Sossio Cirillo e Tommaso Scarabino, Manuale di Neuroradiologia, Poletto Editore, 2016, ISBN 978-88-95033-61-7.