Gangrena
| Gangrena | |
|---|---|
 | |
| Specialità | chirurgia |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 040.0 e 785.4 |
| ICD-10 | R02, I70.2, E10.2 e I73.9 |
| MeSH | D005734 |
| MedlinePlus | 007218 |
| eMedicine | 217943, 782709, 214992, 438994, 2028899 e 2051157 |
| Sinonimi | |
| Cancrena Cangrena | |
La gangrena, nel linguaggio comune detta cancrena[1], è un tipo di necrosi tessutale causata generalmente da carente apporto sanguigno della parte interessata[2]. A livello cutaneo i sintomi possono includere il cambiamento del colore e della temperatura, l'intorpidimento, la sudorazione, il dolore e l'insorgenza di fissurazioni.[3] Coinvolge principalmente le mani e i piedi[3] e può presentarsi con sintomi sistemici come la febbre o con la presenza di uno stato settico[3].
Tra i fattori di rischio vi sono il diabete mellito, l'arteriopatia obliterante periferica, il tabagismo, l'alcolismo, l'infezione da HIV, il congelamento, la presenza di traumi fisici e la sindrome di Raynaud[2][4]. Si può classificare come gangrena secca, gangrena umida, gangrena gassosa, gangrena interna (generalmente colite ischemica o ischemia mesenterica) oppure come fascite necrotizzante[4]. La diagnosi è basata sul quadro clinico e sull'ausilio di tecniche di imaging[5].
Il trattamento può includere l'escarotomia, la terapia antibiotica e la gestione delle cause scatenanti[6]. Dal punto di vista chirurgico possono essere utilizzate tecniche che vanno dallo sbrigliamento all'amputazione e anche l'uso della terapia larvale[6]. L'eliminazione della causa scatenante può essere ottenuta mediante angioplastica o l'uso di bypass arteriosi[6] e in certi casi può essere utile l'ossigenoterapia iperbarica[6]. La prevalenza di questa condizione clinica è ignota[7].
Etimologia[modifica | modifica wikitesto]
Il termine gangrèna deriva dal latino gangraena, che a sua volta proviene dal greco antico γάγγραινα, gàngraina, dal verbo γράω, gràō ("mangio, rodo"), della stessa radice del latino gramen ("gramigna"), con il significato di "corrosione (dei tessuti)"[8].
Classificazione[modifica | modifica wikitesto]
A seconda dei fattori eziologici e del quadro clinico presentato, la gangrena può essere classificata prevalentemente in tre tipi: la gangrena secca, la gangrena umida e la gangrena gassosa. Altre forme più specifiche sono la fascite necrotizzante e il suo sottotipo che colpisce prevalentemente genitali e inguine, la gangrena di Fournier[9]; a parte sono anche considerate le cosiddette forme di gangrena interna che coinvolgono il sistema digerente, in particolare il piccolo intestino nel caso della ischemia mesenterica e il grande intestino nel caso della colite ischemica[10][11].
Gangrena secca[modifica | modifica wikitesto]
La gangrena secca è una forma di necrosi coagulativa che si sviluppa nei tessuti ischemici, in cui il rifornimento ematico non è sufficiente a mantenerlo vitale. Non si tratta propriamente di una malattia, bensì di un segno clinico di altre patologie[12]. La gangrena secca è spesso dovuta a arteriopatia obliterante periferica, ma può essere anche secondaria a eventi acuti come nel caso del tromboembolismo e dell'embolismo. L'ipossia limita i fenomeni putrefattivi e causa la morte dei contaminanti batterici. La parte colpita appare quindi rinsecchita e di colorito dal rosso scuro al nero, con una separazione netta dalla cute sana, che comporta il distacco autonomo della parte gangrenosa nel caso non si proceda chirurgicamente alla rimozione.
Dal momento che si tratta del risultato di un'ischemia cronica, in assenza di infezione il trattamento precoce con interventi di rivascolarizzazione, ad esempio mediante angioplastica o la realizzazione di bypass vascolari, può evitarne l'insorgenza e migliorare la prognosi[13]. Una volta che si sia sviluppata la gangrena, la parte di tessuto affetta non è più recuperabile[14]. Non si tratta di un'emergenza clinica in quanto, in assenza di infezione, non vi è il rischio di sepsi; tuttavia, senza trattamento, l'escara può essere contaminata da batteri che possono comportare l'insorgenza di una concomitante gangrena umida[15].
Il diabete mellito, in quanto comune e importante fattore di rischio di arteriopatia periferica, può avere come complicanze l'insorgenza di gangrena secca; tuttavia, in particolar modo nei pazienti con importante scompenso glicemico e frequente iperglicemia, può comportare anche lo sviluppo di un ambiente favorevole per le sovrainfezioni batteriche e quindi comportare anche l'insorgenza di gangrena umida[16].
Gangrena umida[modifica | modifica wikitesto]
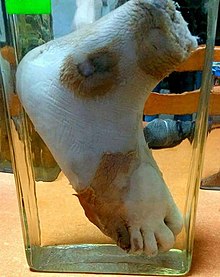
La gangrena umida si differenzia per la presenza di colonizzazione batterica ed è caratterizzata da una prognosi peggiore rispetto alla gangrena secca a causa della frequente possibilità di sviluppare una setticemia per diretta comunicazione tra i fluidi infetti e il sangue. In questa condizione la necrosi è di tipo colliquativo.
Nella gangrena umida sono presenti batteri saprofiti, come ad esempio Clostridium perfringens e Bacillus fusiformis, che causa il rigonfiamento della lesione e odore di putrefazione. La lesione appare edematosa, cedevole, scura e marcescente. Si sviluppa rapidamente in particolare nei casi di interruzione del flusso venoso, con presenza di ristagno ematico che favorisce la crescita batterica. Prodotti tossici derivati dai batteri e i batteri stessi sono assorbiti nel circolo sanguigno e comportano lo sviluppo di sepsi ed eventualmente il decesso.
A causa dell'elevata mortalità si rende spesso necessaria l'amputazione con lo scopo di limitare gli effetti sistemici dell'infezione[17].
Le piaghe da decubito che si sviluppano nella zona sacrale, sulle natiche e sui talloni sono anch'esse classificabili come gangrena umida[18]; allo stesso modo la stomatite gangrenosa è una gangrena umida che colpisce le zone del viso, soprattutto bocca e guance[19].
Il pioderma gangrenoso si presenta clinicamente come la gangrena umida ma si tratta di una manifestazione clinica ad eziologia sconosciuta in presenza di malattie autoimmuni e malattie immuno-mediate[20].
Gangrena gassosa[modifica | modifica wikitesto]
La gangrena gassosa è caratterizzata da un'eziologia infettiva, ma si differenzia dalla gangrena umida per la produzione di gas a livello della lesione. I batteri coinvolti sono del genere Clostridium, in particolare il Clostridium perfringens, e altri batteri non clostridi, come Bacteroides e alcuni streptococchi anaerobi[21][22]. L'infezione tende a diffondersi rapidamente mano a mano che il gas si distribuisce ai tessuti sani circostanti; proprio per questo motivo si tratta di un'emergenza medica, dal momento che evolve rapidamente in sepsi, con conseguente shock settico e morte.
I batteri responsabili, pressoché ubiquitari, possono entrare nel tessuto muscolare attraverso una ferita e proliferare nel tessuto necrotico, producendo tossine che al contempo sono responsabili del danno nei tessuti sani circostanti e della produzione di gas. Questo gas, misurato in un caso pubblicato, si compone prevalentemente da azoto (74,5%), ossigeno (16,1%), idrogeno (5,9%) e anidride carbonica (3,4%)[23].
Trattamento[modifica | modifica wikitesto]
La rimozione chirurgica del tessuto necrotico è la terapia chirurgica cardine della gangrena: spesso è associata a fenomeni infettivi, pertanto la lesione deve essere sbrigliata per ostacolare la diffusione dell'infezione. L'estensione dell'intervento dipende dall'estensione della gangrena e può in taluni casi, comportare l'amputazione di un arto. Nel caso di gangrena secca lo sbrigliamento spesso non è necessario e la rimozione del tessuto avviene autonomamente. La patologia ischemica dell'arto è la causa più comune di amputazione e si stima che circa il 25% dei pazienti necessiti di un'amputazione nei tre anni successivi all'evento critico[24].

Nel passato era stata a lungo utilizzata la terapia larvale, ovvero la rimozione del tessuto necrotico tramite l'uso di larve saprofite di mosca; questo tipo di intervento è utilizzato anche in tempi moderni[25].
Nel caso di una concomitante infezione spesso è necessario instaurare una terapia antibiotica che, nei casi più importanti, viene necessariamente somministrata per via endovenosa. Si tratta in ogni caso di un trattamento che difficilmente può portare da solo a guarigione[26].
Inoltre è importante trattare anche le cause della gangrena; nel caso di ischemie critiche, possono essere eseguiti interventi di rivascolarizzazione. L'angioplastica va considerata in particolar modo nelle ischemie dell'arto inferiore da ostruzione dell'arteria tibiale posteriore e dell'arteria peroniera[27].
L'ossigenoterapia iperbarica è utile in particolar modo nelle gangrene gassose in quanto la creazione di un ambiente ricco in ossigeno limita la crescita dei batteri anaerobi[28].
Note[modifica | modifica wikitesto]
- ^ Per etimologia popolare, dovuta a erroneo raccostamento a cancro che ne facilita la pronuncia: Manlio Cortelazzo e Paolo Zolli, Dizionario etimologico della lingua italiana, vol. 1, Bologna, Zanichelli, 1979, p. 195. Vedi anche Cancrena o ganmena [i.e. gangrena], in Enciclopedia Italiana, Istituto dell'Enciclopedia Italiana, 1930.
- ^ a b Gangrene, su NHS, 13 ottobre 2015. URL consultato il 12 dicembre 2017.
- ^ a b c Gangrene Symptoms, su NHS, 13 ottobre 2015. URL consultato il 12 dicembre 2017.
- ^ a b Gangrene Causes, su NHS, 13 ottobre 2015. URL consultato il 12 dicembre 2017.
- ^ Gangrene Diagnosis, su NHS, 13 ottobre 2015. URL consultato il 12 dicembre 2017.
- ^ a b c d Gangrene Treatment, su NHS. URL consultato il 12 dicembre 2017.
- ^ Gangrene, su patient.info, 12 marzo 2014. URL consultato il 12 dicembre 2017.
- ^ Lorenzo Rocci, Vocabolario greco-italiano, 40ª ed., Roma, Società editrice Dante Alighieri, 2002, p. 373.
- ^ RB. Levenson, AK. Singh; RA. Novelline, Fournier gangrene: role of imaging., in Radiographics, vol. 28, n. 2, pp. 519-28, DOI:10.1148/rg.282075048, PMID 18349455.
- ^ U. Uylaş, C. Kayaalp, Mucosal ischaemia and bowel gangrene can have different treatment options in sigmoid volvulus., in Colorectal Dis, vol. 20, n. 4, aprile 2018, pp. 343-345, DOI:10.1111/codi.14007, PMID 29323789.
- ^ K. Taniguchi, R. Iida; T. Watanabe; M. Nitta; M. Tomioka; K. Uchiyama; A. Takasu, Ileo-ileal knot: a rare case of acute strangulated intestinal obstruction., in Nagoya J Med Sci, vol. 79, n. 1, febbraio 2017, pp. 109-113, DOI:10.18999/nagjms.79.1.109, PMID 28303069.
- ^ Smith Tyler, Gangrene Management: Today and Tomorrow, Hayle Medical, 2015, ISBN 1-63241-223-3.
- ^ A. Aiello, R. Anichini; E. Brocco; C. Caravaggi; A. Chiavetta; R. Cioni; R. Da Ros; ME. De Feo; R. Ferraresi; F. Florio; M. Gargiulo, Treatment of peripheral arterial disease in diabetes: a consensus of the Italian Societies of Diabetes (SID, AMD), Radiology (SIRM) and Vascular Endovascular Surgery (SICVE)., in Nutr Metab Cardiovasc Dis, vol. 24, n. 4, aprile 2014, pp. 355-69, DOI:10.1016/j.numecd.2013.12.007, PMID 24486336.
- ^ MD. Gerhard-Herman, HL. Gornik; C. Barrett; NR. Barshes; MA. Corriere; DE. Drachman; LA. Fleisher; FG. Fowkes; NM. Hamburg; S. Kinlay; R. Lookstein, 2016 AHA/ACC Guideline on the Management of Patients With Lower Extremity Peripheral Artery Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines., in Circulation, vol. 135, n. 12, marzo 2017, pp. e726-e779, DOI:10.1161/CIR.0000000000000471, PMID 27840333.
- ^ Nather Aziz, The diabetic foot, 2013, ISBN 978-981-4417-00-6.
- ^ H. Vayvada, C. Demirdover; A. Menderes; C. Karaca, Necrotising fasciitis in the central part of the body: diagnosis, management and review of the literature., in Int Wound J, vol. 10, n. 4, agosto 2013, pp. 466-72, DOI:10.1111/j.1742-481X.2012.01006.x, PMID 22694053.
- ^ PV. Tisi, MM. Than, Type of incision for below knee amputation., in Cochrane Database Syst Rev, n. 4, aprile 2014, pp. CD003749, DOI:10.1002/14651858.CD003749.pub3, PMID 24715679.
- ^ K. Fukui, M. Fujioka; S. Ishiyama, Sacral Pressure Ulcer-induced Fournier's Gangrene Extending to the Retroperitoneum: A Case Report., in Wounds, vol. 30, n. 1, gennaio 2018, pp. E5-E8, PMID 29406297.
- ^ ML. Srour, K. Marck; D. Baratti-Mayer, Noma: Overview of a Neglected Disease and Human Rights Violation., in Am J Trop Med Hyg, vol. 96, n. 2, febbraio 2017, pp. 268-274, DOI:10.4269/ajtmh.16-0718, PMID 28093536.
- ^ T. Brooklyn, G. Dunnill; C. Probert, Diagnosis and treatment of pyoderma gangrenosum., in BMJ, vol. 333, n. 7560, luglio 2006, pp. 181-4, DOI:10.1136/bmj.333.7560.181, PMID 16858047.
- ^ Z. Yang, J. Hu; Y. Qu; F. Sun; X. Leng; H. Li; S. Zhan, Interventions for treating gas gangrene., in Cochrane Database Syst Rev, n. 12, dicembre 2015, pp. CD010577, DOI:10.1002/14651858.CD010577.pub2, PMID 26631369.
- ^ J. Sakurai, M. Nagahama; M. Oda, Clostridium perfringens alpha-toxin: characterization and mode of action., in J Biochem, vol. 136, n. 5, novembre 2004, pp. 569-74, DOI:10.1093/jb/mvh161, PMID 15632295.
- ^ CH. Chi, KW. Chen; JJ. Huang; YC. Chuang; MH. Wu, Gas composition in Clostridium septicum gas gangrene., in J Formos Med Assoc, vol. 94, n. 12, Dec 1995, pp. 757-9, PMID 8541740.
- ^ Lower-Extremity Amputations, su MedScape, 5 giugno 2018. URL consultato il 24 agosto 2018.
- ^ E. Mudge, P. Price; N. Walkley; W. Neal; KG. Harding, A randomized controlled trial of larval therapy for the debridement of leg ulcers: results of a multicenter, randomized, controlled, open, observer blind, parallel group study., in Wound Repair Regen, vol. 22, n. 1, pp. 43-51, DOI:10.1111/wrr.12127, PMID 24299513.
- ^ BA. Lipsky, Evidence-based antibiotic therapy of diabetic foot infections., in FEMS Immunol Med Microbiol, vol. 26, n. 3-4, dicembre 1999, pp. 267-76, PMID 10575138.
- ^ Angioplasty and stent placement – peripheral arteries, su nlm.nih.gov. URL consultato il 24 luglio 2013.
- ^ R. Liu, L. Li; M. Yang; G. Boden; G. Yang, Systematic review of the effectiveness of hyperbaric oxygenation therapy in the management of chronic diabetic foot ulcers., in Mayo Clin Proc, vol. 88, n. 2, Feb 2013, pp. 166-75, DOI:10.1016/j.mayocp.2012.10.021, PMID 23374620.
Altri progetti[modifica | modifica wikitesto]
 Wikimedia Commons contiene immagini o altri file su gangrena
Wikimedia Commons contiene immagini o altri file su gangrena
Collegamenti esterni[modifica | modifica wikitesto]
- cancrena, su Treccani.it – Enciclopedie on line, Istituto dell'Enciclopedia Italiana.
- (EN) gangrene, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- Gangrena, in Treccani.it – Enciclopedie on line, Roma, Istituto dell'Enciclopedia Italiana.
| Controllo di autorità | Thesaurus BNCF 21359 · LCCN (EN) sh85053025 · J9U (EN, HE) 987007557915405171 |
|---|