Emocromo

L'emocromo (abbreviazione comunemente usata per esame emocromocitometrico,[1] dalle parole greche haima: sangue, khroma: colore, kytos: cellula, e metron: misura; riferite al colore e alla quantità delle cellule del sangue), o emogramma, è un esame di laboratorio sul sangue; esso determina la quantità degli elementi corpuscolati (leucociti o globuli bianchi, eritrociti o globuli rossi, e trombociti o piastrine), i livelli dell'ematocrito (HCT), e dell'emoglobina (Hb), nonché altri parametri del sangue.
In inglese l'esame è detto complete blood count (CBC): "conta completa del sangue", in francese hémogramme e in spagnolo hemograma o biometría hemática ("biometria ematica").
Il sangue prelevato viene conservato a temperatura ambiente in una provetta contenente un anticoagulante (EDTA, citrato, ecc.). Successivamente viene analizzato con un macchinario chiamato contaglobuli. Tramite un sistema di vuoto aspira il sangue dalle provette mandandolo in tre diverse camere dove verranno contati, con un sistema impedenziometrico, due volte i diversi componenti del sangue; la media aritmetica delle due conte darà il valore finale, il tutto in poche decine di secondi.
Storia
[modifica | modifica wikitesto]Caratteristiche
[modifica | modifica wikitesto]Gli intervalli di riferimento per l'emocromo completo rappresentano la gamma di risultati trovati nel 95% delle persone apparentemente sane.[2] Per definizione, il 5% dei risultati ricadrà sempre al di fuori di questo intervallo, quindi alcuni risultati anormali possono riflettere variazioni naturali piuttosto che indicare un problema medico.[3] Ciò è particolarmente probabile se tali risultati sono solo leggermente al di fuori dell'intervallo di riferimento, se sono coerenti con i risultati precedenti o se non sono presenti altre anomalie correlate mostrate dall'EBC.[4]
Quando il test viene eseguito su una popolazione relativamente sana, il numero di anomalie clinicamente non significative può superare il numero di risultati che rappresentano la malattia.[5] Per questo motivo, le organizzazioni professionali negli Stati Uniti, nel Regno Unito e in Canada raccomandano di non eseguire emocromi preoperatori per interventi chirurgici a basso rischio in soggetti senza condizioni mediche pertinenti.[6][7][8]
Ripetuti prelievi di sangue per esami ematologici in pazienti ospedalizzati possono contribuire all'anemia acquisita in ospedale e possono provocare trasfusioni non necessarie.[3]
Controllo di qualità
[modifica | modifica wikitesto]Affinché i risultati possano essere affidabili, gli analizzatori automatici devono essere calibrati regolarmente. La maggior parte dei produttori fornisce sangue conservato con valori noti per essere testati e, nel caso di discordanza oltre certe soglie, si possa procedere con nuove tarature.[9] Per garantire l'accuratezza, tali campioni devono essere solitamente testati una volta al giorno.[10][11] Per i laboratori che non possiedono i campioni per il controllo della qualità, un'organizzazione di regolamentazione indiana raccomanda di analizzare i campioni dei pazienti due volte e poi di confrontare i risultati..[12] Una misurazione della media mobile, in cui i risultati medi dei campioni dei pazienti vengono misurati a intervalli prestabiliti, può essere utilizzata come tecnica aggiuntiva di controllo della qualità. Supponendo che le caratteristiche della popolazione di pazienti rimangano più o meno le stesse nel tempo, la media dovrebbe rimanere costante; ampie variazioni del valore medio possono indicare problemi allo strumento.[10][11] I valori dell'MCHC (concentrazione emoglobinica corpuscolare media) sono particolarmente utili a questo proposito.[13]
Oltre ad analizzare i campioni per effettuare il controllo della qualità con risultati noti, i laboratori possono ricevere anche campioni di valutazione della qualità da organizzazioni di regolamentazione esterni. Sebbene lo scopo del controllo di qualità sia quello di garantire che i risultati dell'analizzatore siano riproducibili all'interno di un dato laboratorio, la valutazione esterna della qualità verifica che i risultati di diversi laboratori siano coerenti tra loro e con i valori obiettivo.[14] Programmi esterni di valutazione della qualità sono stati ampiamente adottati nel Nord America e nell'Europa occidentale,[10] e ai laboratori è spesso richiesto di partecipare a questi programmi per mantenere l'accreditamento.[15] Le questioni logistiche possono rendere difficile per i laboratori in aree con risorse insufficienti attuare programmi di valutazione esterna della qualità.[16]
Scopo
[modifica | modifica wikitesto]
Il sangue è composto da una porzione fluida, chiamata plasma, e da una porzione corpuscolata che contiene globuli rossi, globuli bianchi e piastrine.[17] Un emocromo completo ha lo scopo di valutare le tre componenti cellulari del sangue.
Alcune condizioni, come l'anemia o la trombocitopenia, consistono in un marcato aumento o in una diminuzione della conta delle cellule che compongono il sangue.[18] Modifiche negli organi o negli apparati possono influenzare la composizione del sangue, quindi i risultati prodotti da un emocromo possono essere utili nella diagnosi di un'ampia gamma di patologie. Per via della quantità di informazioni che fornisce un emocromo completo, tale esame è uno dei test di laboratorio più utilizzato in campo medico.[19][20][21]
Spesso l'emocromo viene utilizzato per lo screening di malattie come parte di una valutazione medica.[22] Spesso viene eseguito anche quando si sospetta che una persona possa soffrire di una malattia che colpisce le cellule del sangue, un'infezione, una patologia emorragica o alcune neoplasie.
Gli individui a cui sono stati diagnosticati disturbi che possono causare risultati anomali in un emocromo o che stanno ricevendo trattamenti che possono influenzare la conta delle cellule del sangue, possono sottoporsi regolarmente ad un emocromo al fine di monitorare il loro stato di salute[22][23] e, spesso, questo test viene eseguito giornalmente in coloro che sono ricoverati in ospedale.[24] I risultati dell'emocromo possono indicare la necessità di procedere con una trasfusione di sangue o di piastrine.[25]
L'emocromo completo ha applicazioni specifiche in molte specialità mediche. Viene spesso eseguito prima che una persona venga sottoposta ad un intervento chirurgico al fine di rilevare un'eventuale anemia, assicurarsi che i livelli piastrinici siano sufficienti e per uno screening delle infezioni;[6][26] allo stesso modo viene eseguito anche al termine dell'intervento chirurgico per poter monitorare la perdita di sangue.[22][27] Nella medicina d'urgenza, l'emocromo viene utilizzato per indagare l'origine di numerosi sintomi, come febbre, dolore addominale e dispnea[28] e per valutare emorragie e traumi.[29][30] La conta ematica viene attentamente monitorata nelle persone sottoposte a chemioterapia o radioterapia per la cura di un tumore, poiché questi trattamenti sopprimono la produzione di cellule del sangue nel midollo osseo comportando livelli gravemente bassi di globuli bianchi, piastrine ed emoglobina.[31] Lo svolgimento di un emocromo regolare è necessario per le persone che assumono alcuni farmaci utilizzati in psichiatria, come la clozapina e la carbamazepina, che in rari casi possono essere causa di una riduzione pericolosa del numero di globuli bianchi (agranulocitosi).[32][33] Poiché l'anemia durante una gravidanza può provocare esiti nefasti sia per la madre che per il bambino, un emocromo completo fa parte della routine dell'assistenza prenatale[34] mentre nei neonati può essere necessario effettuarlo per indagare su di un eventuale verificarsi di ittero o per contare il numero di cellule immature nella formula leucocitaria, che può essere un indicatore di sepsi.[35][36]
L'emocromo completo è uno strumento essenziale dell'ematologia, ovvero lo studio della causa, della prognosi, del trattamento e della prevenzione delle malattie legate al sangue.[37] I risultati dell'esame emocromocitometrico e dello striscio riflettono il funzionamento del sistema ematopoietico, degli organi e dei tessuti coinvolti nella produzione e nello sviluppo delle cellule del sangue, in particolare il midollo osseo.[19][38] Ad esempio, un conteggio basso di tutti e tre i tipi di cellule (pancitopenia) può indicare che la produzione di cellule del sangue è influenzata da un disturbo del midollo, successivamente una biopsia del midollo osseo può indagare ulteriormente la causa.[39] Cellule anormali sullo striscio di sangue potrebbero indicare la presenza di una leucemia acuta o di un linfoma,[38] mentre una conta anormalmente elevata di neutrofili o linfociti, in combinazione con sintomi e segni, può far sorgere il sospetto di una sindrome mieloproliferativa o di una malattia linfoproliferativa. L'esame dei risultati dell'emocromo e dello striscio di sangue può aiutare a distinguere tra le cause dell'anemia, come carenze nutrizionali, malattie del midollo osseo, anemie emolitiche acquisite e condizioni ereditarie come l'anemia falciforme e la talassemia.[40][41]
Parametri principali
[modifica | modifica wikitesto]| Parametro | Sigla e descrizione | Valori di riferimento | Difetto | Eccesso |
| Globuli bianchi | il numero di GB per µL o mm³ di sangue. | 4.500 - 8.500[42] | leucopenia | leucocitosi |
| Globuli rossi | il numero di GR per µL o mm³ di sangue. | 4.500.000 - 5.900.000
(uomo) 4.000.000 - 5.500.000 (donna) |
poliglobulia | |
| Emoglobina | Hb: la quantità in grammi di Hb presente in un L o in un dL di sangue. | 13 - 17,5 g/dL (uomo)
12 - 15,5 g/dL (donna) |
anemia | |
| Ematocrito | HCT: la percentuale del volume della parte corpuscolare del sangue occupato dalle cellule sanguigne separata dal plasma. | 40 - 48 (uomo)
36 - 47 (donna) |
poliglobulia | |
| Volume corpuscolare medio | MCV (Mean Corpuscular Volume): il volume medio dei globuli rossi.(Ht/RBC) | 80 - 100 fL[43] | microcitosi | macrocitosi |
| Contenuto cellulare medio di emoglobina | MCH (Mean Corpuscular Hemoglobin): la quantità media di emoglobina in ogni globulo rosso.(Hb/RBC) | 25 - 35 pg[43] | ||
| Concentrazione cellulare media di emoglobina | MCHC (Mean Corpuscular Hemoglobin Concentration): la concentrazione media di emoglobina in 1dL di globuli rossi.(MCH/MCV = Hb/Ht) | 31 - 37 g/dL[43] | ||
| Ampiezza della distribuzione eritrocitaria | RDW (Red cells Dispersion Width): l'ampiezza della distribuzione del volume dei GR attorno al suo valore medio. | 11,5 - 14,5%[42] | anisocitosi | |
| Reticolociti | Percentuale di reticolociti circolanti nel sangue. I reticolociti sono i precursori degli eritrociti maturi. | 0,5 - 2,0 | reticolocitosi | |
| Piastrine | PLT: il numero di piastrine presenti nel campione esaminato per mm³. | 150.000 - 400.000[42] | piastrinopenia | trombocitosi |
| Volume piastrinico medio | MPV (Mean platelet Volume): il volume medio delle piastrine. | 9,9 - 15,7 |
Procedimento
[modifica | modifica wikitesto]Il campione da analizzare viene raccolto aspirando il sangue in una provetta contenente un anticoagulante, tipicamente EDTA, per arrestarne la naturale coagulazione.[44]
Il sangue viene solitamente prelevato da una vena, ma può anche essere raccolto dai capillari con un pungidito, o con una puntura del tallone nel caso di bambini.[45][46]
Il test viene tipicamente eseguito tramite l'utilizzo di un analizzatore automatico, ma è possibile ricorrere anche a tecniche manuali come l'esame dello striscio di sangue o il test manuale dell'ematocrito come approfondimento per indagare su eventuali risultati anormali.[47]
Automatizzata
[modifica | modifica wikitesto]
Una volta inserito all'interno dell'analizzatore, il campione di sangue viene agitato per distribuire uniformemente le cellule, quindi diluito e suddiviso in almeno due canali, uno dei quali viene utilizzato per contare i globuli rossi e le piastrine, l'altro per contare i globuli bianchi e determinare la concentrazione di emoglobina. Alcuni strumenti, invece, misurano l'emoglobina in un canale separato e ulteriori canali possono essere utilizzati per la conta differenziale dei globuli bianchi, la conta dei reticolociti ed effettuare le misurazioni specializzate delle piastrine.[48][49] La procedura di focalizzazione idrodinamica può essere utilizzata per isolare singole cellule in modo da ottenere risultati più accurati: il campione diluito viene iniettato in un flusso di fluido a bassa pressione, che fa sì che le cellule del campione si allineino in un'unica fila in un flusso laminare.[50][51]
Per misurare la concentrazione di emoglobina, al campione viene aggiunto un reagente chimico in grado di distruggere (lisi) i globuli rossi in un canale separato da quello utilizzato per la loro conta. Gli analizzatori che eseguono il conteggio dei globuli bianchi si trovano nello stesso canale della misurazione dell'emoglobina, ciò consente di contarli più facilmente.[52] Gli analizzatori ematologici misurano l'emoglobina utilizzando la spettrofotometria e si basano sulla relazione lineare tra l'assorbanza della luce e la quantità di emoglobina presente. Alcune sostanze chimiche vengono utilizzate per convertire diverse forme di emoglobina, come l'ossiemoglobina e la carbossiemoglobina, in una forma stabile, solitamente cianmetemoglobina, e per creare un cambiamento di colore permanente. L'assorbanza del colore risultante, quando misurata in una lunghezza d'onda specifica, solitamente 540 nanometri, corrisponde alla concentrazione di emoglobina.[53][54]

I sensori contano e identificano le cellule nel campione utilizzando due principi fondamentali: l'impedenza elettrica e la diffusione della luce.[55] Il conteggio delle cellule basato sull'impedenza funziona secondo il principio di Coulter: le cellule sono sospese in un fluido che trasporta una corrente elettrica e quando passano attraverso una piccola apertura, causano diminuzioni di corrente a causa della loro scarsa conduttività. L'ampiezza dell'impulso di tensione generato quando una cellula attraversa l'apertura è correlata alla quantità di fluido spostato dalla cellula stessa, e quindi al volume della cellula,[56][57] mentre il numero totale di impulsi è correlato al numero di cellule nel campione. La distribuzione dei volumi cellulari viene tracciata su un istogramma e, impostando le soglie di volume in base alle dimensioni tipiche di ciascun tipo di cellula, è possibile identificare e contare le diverse popolazioni cellulari.[58]
Nelle tecniche di diffusione della luce, la luce di un laser o di una lampada alogena al tungsteno viene diretta verso il flusso di cellule per raccogliere informazioni sulla loro dimensione e struttura. Le cellule diffondono la luce ad angoli diversi mentre passano attraverso il raggio, che viene rilevato mediante fotometri.[59] La diffusione diretta, che si riferisce alla quantità di luce diffusa lungo l'asse del raggio, è principalmente dovuta alla diffrazione della luce ed è correlata alla dimensione cellulare, mentre la dispersione laterale (dispersione della luce con un angolo di 90 gradi) è causata dalla riflessione e rifrazione e fornisce informazioni sulla complessità cellulare.[59][60]
Le tecniche basate sulla radiofrequenza possono essere utilizzate in combinazione con l'impedenza. Queste tecniche funzionano sullo stesso principio della misurazione dell'interruzione di corrente quando le cellule passano attraverso un'apertura, ma poiché la corrente ad alta frequenza penetra nelle cellule, l'ampiezza dell'impulso risultante si riferisce a fattori come la dimensione relativa del nucleo, la struttura del nucleo e la quantità di granuli nel citoplasma.[61][62] Piccoli globuli rossi e detriti cellulari, di dimensioni simili alle piastrine, possono interferire con la conta piastrinica e le piastrine più grandi potrebbero non essere contate accuratamente, quindi alcuni analizzatori utilizzano tecniche aggiuntive per misurare le piastrine, come la fluorescenza, la diffusione della luce multi-angolo e la marcatura di anticorpi monoclonali.[63]
La maggior parte degli analizzatori misura direttamente la dimensione media dei globuli rossi, chiamata volume corpuscolare medio (MCV), e calcola l'ematocrito moltiplicando la conta dei globuli rossi per l'MCV. Alcuni misurano l'ematocrito confrontando il volume totale dei globuli rossi con il volume del sangue campionato e ricavano l'MCV dall'ematocrito e dalla conta dei globuli rossi.[64] La concentrazione di emoglobina, la conta dei globuli rossi e l'ematocrito sono usati per calcolare la quantità media di emoglobina all'interno di ciascun globulo rosso, il contenuto cellulare medio di emoglobina (MCH) e la sua concentrazione, la concentrazione cellulare media di emoglobina (MCHC).[65] Un altro calcolo, l'ampiezza della distribuzione eritrocitaria (RDW), è calcolata sulla base della deviazione standard del volume medio delle cellule e riflette la variazione della dimensione cellulare.[66]
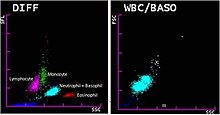
Dopo essere stati trattati con i reagenti, i globuli bianchi formano tre picchi distinti quando i loro volumi vengono tracciati su un istogramma. Questi picchi corrispondono all'incirca alle popolazioni di granulociti, linfociti e altre cellule mononucleate, consentendo di eseguire un differenziale in tre parti basato sul solo volume cellulare.[67][68] Analizzatori più avanzati utilizzano tecniche aggiuntive per fornire un differenziale da cinque a sette parti, come la diffusione della luce o l'analisi a radiofrequenza,[68] o l'utilizzo di coloranti per colorare specifiche sostanze chimiche all'interno delle cellule, ad esempio acidi nucleici, che si trovano in concentrazioni più elevate nelle cellule immature[69] o nella mieloperossidasi, un enzima che si trova nelle cellule della linea mieloide (cioè derivate da un progenitore mieloide).[70][71] I basofili possono essere contati in un canale separato dove un reagente distrugge gli altri globuli bianchi e lascia i basofili intatti. I dati raccolti da queste misurazioni vengono analizzati e tracciati su un diagramma a dispersione, dove forma cluster correlati a ciascun tipo di globulo bianco.[68][70] Un altro approccio per automatizzare il conteggio differenziale è l'uso di un software di microscopia digitale[72] i grado di, grazie all'intelligenza artificiale, classificare i globuli bianchi in base a microfotografie dello striscio di sangue. Le immagini delle cellule vengono visualizzate da un operatore umano, che può, se necessario, riclassificare manualmente le cellule.[73]
La maggior parte degli analizzatori impiega meno di un minuto per eseguire tutti i test nell'emocromo completo.[55] Poiché gli analizzatori campionano e contano molte singole cellule, i risultati sono molto precisi.[74] Tuttavia, alcune cellule anormali potrebbero non essere identificate correttamente, richiedendo la revisione manuale dei risultati dello strumento e l'identificazione con altri mezzi di cellule anormali che lo strumento non è stato in grado di classificare.[75][76]
Manuale
[modifica | modifica wikitesto]
È possibile effettuare un emocromo anche manualmente, tipicamente ciò avviene quando non vi è la disponibilità di apparecchiature automatiche oppure i risultati ottenuti consigliano ulteriori indagini.[77] Nel 10-25% dei casi, i risultati di procedure automatizzate vengono rivisti tramite sistemi manuali sia a causa della presenza di popolazioni cellulari anormali che l'analizzatore non è in grado di contare correttamente,[75] sia per avvisi interni generati dall'apparecchiatura che suggeriscono che i risultati potrebbero essere imprecisi[78] o per valori che non rientrano nelle soglie stabilite.[76] Per indagare su tali evenienze, si procede con la preparazione del sangue su di un vetrino da microscopio, colorato con una macchia di Romanowsky per poi essere esaminato.[79] Così viene valutato l'aspetto dei globuli rossi e bianchi e delle piastrine e, se presenti, vengono riportate le anomalie qualitative.[80] I cambiamenti nell'aspetto dei globuli rossi possono avere un notevole significato diagnostico: ad esempio, la presenza di cellule dall'aspetto falciforme è indicativa di anemia falciforme e un numero elevato di globuli rossi frammentati (schistociti) richiede un'indagine urgente in quanto può suggerire la presenza di un'anemia emolitica microangiopatica.[81] In alcune condizioni infiammatorie e nei disturbi della paraproteina, come il mieloma multiplo, alti livelli di proteine nel sangue possono far apparire i globuli rossi impilati insieme sullo striscio, che viene definito rouleaux.[82] Alcune malattie parassitarie, come la malaria e la babesiosi, possono essere diagnosticare tramite rilevazione dei parassiti sullo striscio di sangue.[83]
Per eseguire un differenziale manuale dei globuli bianchi, il microscopista conta 100 cellule sullo striscio di sangue e le classifica in base al loro aspetto; talvolta vengono contate 200 cellule.[84] Questo fornisce la percentuale di ciascun tipo di globuli bianchi e moltiplicando queste percentuali per il numero totale di globuli bianchi, è possibile ottenere il numero assoluto di ciascun tipologia.[85] Il conteggio manuale è soggetto a errore di campionamento perché vengono contate così poche cellule rispetto all'analisi automatizzata, ma può identificare le cellule anormali, cosa che gli analizzatori non riescono a fare,[70][76] come nel caso dei blasti che si osservano nella leucemia acuta.[86] Le caratteristiche clinicamente significative, come la granulazione tossica e la vacuolazione, possono essere accertate anche dall'esame microscopico dei globuli bianchi.[87]
L'ematocrito può essere eseguito manualmente riempiendo di sangue un tubo capillare, centrifugandolo e misurando la percentuale di sangue costituita da globuli rossi.[64] Ciò è utile in alcune condizioni che possono causare errori nei risultati automatizzati dell'ematocrito, come la policitemia (un numero di globuli rossi molto elevato)[64] o la leucocitosi grave (un numero di globuli bianchi esageratamente elevato).[88]

I globuli rossi e bianchi e le piastrine possono essere contati utilizzando un emocitometro, un vetrino da microscopio contenente una camera che, a sua volta, contiene un volume specifico di sangue diluito. La camera dell'emocitometro è incisa con una griglia calibrata per aiutare nel conteggio delle cellule. Le cellule viste nella griglia vengono contate e divise per il volume di sangue esaminato, che è determinato dal numero di quadrati contati sulla griglia, per ottenere la concentrazione di cellule nel campione.[77][89] I conteggi manuali delle cellule sono laboriosi e imprecisi rispetto ai metodi automatizzati, quindi vengono utilizzati raramente, ad eccezione dei laboratori che non dispongono degli analizzatori automatici.[77][89] Per contare i globuli bianchi, il campione viene diluito utilizzando un fluido contenente un composto in grado di effettuare una lisi dei globuli rossi, come l'ossalato di ammonio, l'acido acetico o l'acido cloridrico.[90] A volte viene aggiunta una macchia al diluente che evidenzia i nuclei dei globuli bianchi, rendendoli più facili da identificare. La conta piastrinica manuale viene eseguita in modo simile, sebbene alcuni metodi lascino intatti i globuli rossi. L'uso di un microscopio a contrasto di fase, piuttosto che un microscopio ottico, può facilitare l'identificazione delle piastrine.[91] Il conteggio manuale dei globuli rossi viene eseguito raramente, in quanto non è accurato e altri metodi come l'emoglobinometria e l'ematocrito manuale sono disponibili per la valutazione dei globuli rossi; ma se è necessario, i globuli rossi possono essere contati nel sangue dopo che è stato diluito con soluzione salina.[92]
L'emoglobina può essere misurata manualmente utilizzando uno spettrofotometro o un colorimetro. Per misurare manualmente l'emoglobina, il campione viene diluito utilizzando reagenti che distruggono i globuli rossi al fine di rilasciare l'emoglobina. Altre sostanze chimiche vengono utilizzate per convertire diversi tipi di emoglobina in un'unica forma, consentendo di misurarla facilmente. La soluzione ottenuta, quindi, viene posta in una cuvetta di misurazione e l'assorbanza viene misurata a una lunghezza d'onda specifica, che dipende dal tipo di reagente utilizzato. Uno standard di riferimento contenente una quantità nota di emoglobina viene utilizzato per determinare la relazione tra l'assorbanza e la concentrazione di emoglobina, consentendo di misurare il livello di emoglobina del campione.[93]
Nelle aree rurali ed economicamente svantaggiate, i test disponibili sono limitati dalla disponibilità di attrezzature e di personale. Nelle strutture di assistenza primaria di queste regioni, i test possono essere limitati all'esame della morfologia dei globuli rossi e alla misurazione manuale dell'emoglobina, mentre tecniche più complesse, come il conteggio manuale delle cellule e i differenziali e, talvolta, il conteggio automatizzato delle cellule, vengono eseguiti nei laboratori degli ospedali regionali e provinciali, oltre che nei centri accademici, i quali in genere dispongono di analizzatori automatici. Laddove non vi siano attrezzature di laboratorio, è possibile ottenere una stima della concentrazione di emoglobina posizionando una goccia di sangue su un tipo standard di carta assorbente e confrontandola con una scala di colori.[94]
Note
[modifica | modifica wikitesto]- ^ Emocromo, in Treccani.it – Enciclopedie on line, Roma, Istituto dell'Enciclopedia Italiana.
- ^ Bain, Bates e Laffan, 2017, p. 10.
- ^ a b Lewandrowski, 2016, pp. 96–97.
- ^ Keohane, Smith e Walenga, 2015, p. 245.
- ^ Bain, 2015, p. 213.
- ^ a b Lewandrowski, 2016, p. 97.
- ^ Routine Preoperative Tests for Elective Surgery (NG45), in National Institute for Health and Care Excellence, 5 aprile 2016. URL consultato l'8 settembre 2020 (archiviato il 28 luglio 2020).
- ^ Kirkham, KR et al. (2016). p. 805.
- ^ Keohane, Smith e Walenga, 2015, p. 46.
- ^ a b c JY Vis e A Huisman, Verification and quality control of routine hematology analyzers, in International Journal of Laboratory Hematology, vol. 38, 2016, pp. 100–109, DOI:10.1111/ijlh.12503, ISSN 1751-5521, PMID 27161194.
- ^ a b Kottke-Marchant, Davis, 2012, pp. 697–698.
- ^ S Pai e JL Frater, Quality management and accreditation in laboratory hematology: Perspectives from India, in International Journal of Laboratory Hematology, vol. 41, S1, 2019, pp. 177–183, DOI:10.1111/ijlh.13017, ISSN 1751-5521, PMID 31069974.
- ^ Greer, JP (2008). p. 4.
- ^ Kottke-Marchant, Davis, 2012, p. 438.
- ^ EJ Favaloro, I Jennings, J Olson, EM Van Cott, R Bonar, R Gosselin e P Meijer, Towards harmonization of external quality assessment/proficiency testing in hemostasis, in Clinical Chemistry and Laboratory Medicine (CCLM), vol. 0, n. 0, 2018, DOI:10.1515/cclm-2018-0077, ISSN 1437-4331, PMID 29668440.
- ^ Bain, Bates e Laffan, 2017, p. 551.
- ^ Harmening, 2009, pp. 2–3.
- ^ R e S Wachsmann-Hogiu, Development, history, and future of automated cell counters, in Clinics in Laboratory Medicine, vol. 35, n. 1, 2015, pp. 1–10, DOI:10.1016/j.cll.2014.11.003, ISSN 0272-2712, PMID 25676368.
- ^ a b Keohane, Smith e Walenga, 2015, p. 244.
- ^ M Leach, Interpretation of the full blood count in systemic disease – a guide for the physician, in The Journal of the Royal College of Physicians of Edinburgh, vol. 44, n. 1, 2014, pp. 36–41, DOI:10.4997/JRCPE.2014.109, ISSN 1478-2715, PMID 24995446.
- ^ Marshall, Lapsley, Day e Ayling, 2014, p. 497.
- ^ a b c Van Leeuwen e Bladh, 2019, p. 377.
- ^ American Association for Clinical Chemistry, Complete Blood Count (CBC), in Lab Tests Online, 12 agosto 2020. URL consultato l'8 settembre 2020 (archiviato il 18 agosto 2020).
- ^ Lewandrowski, 2016, p. 96.
- ^ American Association of Blood Banks, Five Things Physicians and Patients Should Question, in Choosing Wisely: an initiative of the ABIM Foundation, American Association of Blood Banks, 24 aprile 2014. URL consultato il 12 luglio 2020 (archiviato dall'url originale il 24 settembre 2014).
- ^ Hartman, CJ; Kavoussi, LR (2017). pp. 4–5.
- ^ M Dewan, Reducing unnecessary postoperative complete blood count testing in the pediatric intensive care unit, in The Permanente Journal, 2016, DOI:10.7812/TPP/16-051, ISSN 1552-5767, PMC 5283785, PMID 28241909.
- ^ Walls, Hockberger e Gausche-Hill, 2017, pp. 130, 199, 219.
- ^ Walls, Hockberger e Gausche-Hill, 2017, pp. 146, 162.
- ^ Moore, EE et al. (2017). p. 162.
- ^ Lewis, SL et al. (2015). p. 280.
- ^ M Wiciński e MM Węclewicz, Clozapine-induced agranulocytosis/granulocytopenia, in Current Opinion in Hematology, vol. 25, n. 1, 2018, pp. 22–28, DOI:10.1097/MOH.0000000000000391, ISSN 1065-6251, PMID 28984748.
- ^ Fatemi, SH; Clayton, PJ. (2016). p. 666.
- ^ Dooley, EK; Ringler, RL. (2012). pp. 20–21.
- ^ Keohane, Smith e Walenga, 2015, pp. 834-835.
- ^ Schafermeyer, RW et al. (2018). pp. 467–468.
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Introduction".
- ^ a b Kaushansky, et al., 2015, p. 11.
- ^ Kaushansky, et al., 2015, p. 43.
- ^ Kaushansky, et al., 2015, pp. 42-44.
- ^ McPherson, RA; Pincus, MR (2017). p. 574.
- ^ a b c C. Boari, L. Macori, Emocromo: guida rapida all'interpretazione ragionata, Padova, Piccin, 2001, ISBN 88-299-1533-5.
- ^ a b c MedlinePlus Medical Encyclopedia: RBC indices, su nlm.nih.gov. URL consultato il 28 giugno 2013.
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Specimen collection".
- ^ Keohane, Smith e Walenga, 2015, p. 28.
- ^ Bain, Bates e Laffan, 2017, p. 1.
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Cell counts", "Volume of packed red cells (hematocrit)", "Leukocyte differentials".
- ^ Kottke-Marchant, Davis, 2012, p. 8.
- ^ Kaushansky, et al., 2015, p. 12.
- ^ Bain, Bates e Laffan, 2017, pp. 32-33.
- ^ McPherson, RA; Pincus, MR (2017). p. 44.
- ^ Bain, 2015, pp. 29-30.
- ^ RD Whitehead, Z Mei, C Mapango e MED Jefferds, Methods and analyzers for hemoglobin measurement in clinical laboratories and field settings, in Annals of the New York Academy of Sciences, vol. 1450, n. 1, agosto 2019, pp. 147–171, DOI:10.1111/nyas.14124, PMC 6709845, PMID 31162693.
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Hemoglobin concentration".
- ^ a b Keohane, Smith e Walenga, 2015, p. 208.
- ^ Bain, 2015, pp. 30-31.
- ^ MD Graham, The Coulter principle: foundation of an industry, in Journal of the Association for Laboratory Automation, vol. 8, n. 6, 2003, pp. 72–81, DOI:10.1016/S1535-5535(03)00023-6, ISSN 1535-5535.
- ^ Keohane, Smith e Walenga, 2015, pp. 208-209.
- ^ a b Bain, Bates e Laffan, 2017, p. 32.
- ^ Keohane, Smith e Walenga, 2015, pp. 210-211.
- ^ Keohane, Smith e Walenga, 2015, p. 210.
- ^ Kottke-Marchant, Davis, 2012, p. 27.
- ^ C D'Souza, C Briggs e SJ Machin, Platelets: the few, the young and the active, in Clinics in Laboratory Medicine, vol. 35, n. 1, 2015, pp. 123–131, DOI:10.1016/j.cll.2014.11.002, ISSN 0272-2712, PMID 25676376.
- ^ a b c Greer, 2018, Smock, KJ. Chapter 1, sec. "Volume of packed red cells (hematocrit)".
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Mean corpuscular volume"; "Mean corpuscular hemoglobin"; "Mean corpuscular hemoglobin concentration"; "Red cell distribution width".
- ^ Keohane, Smith e Walenga, 2015, p. 2.
- ^ Keohane, Smith e Walenga, 2015, p. 209.
- ^ a b c Bain, Bates e Laffan, 2017, p. 37.
- ^ Arneth, BM; Menschikowki, M. (2015). p. 3.
- ^ a b c Greer, 2018, Smock, KJ. Chapter 1, sec. "Leukocyte differentials".
- ^ Naeim, F et al. (2009). p. 210.
- ^ Turgeon, 2016, p. 318.
- ^ Bain, Bates e Laffan, 2017, p. 39.
- ^ Greer, 2018, Smock, KJ. Chapter 1, sec. "Introduction"; "Cell counts".
- ^ a b Greer, 2018, Smock, KJ. Chapter 1, sec. "Advantages and sources of error with automated hematology".
- ^ a b c G Gulati, J Song, A Dulau Florea e J Gong, Purpose and criteria for blood smear scan, blood smear examination, and blood smear review, in Annals of Laboratory Medicine, vol. 33, n. 1, 2013, pp. 1–7, DOI:10.3343/alm.2013.33.1.1, ISSN 2234-3806, PMC 3535191, PMID 23301216.
- ^ a b c Bain, Bates e Laffan, 2017, pp. 551–555.
- ^ Keohane, Smith e Walenga, 2015, p. 255.
- ^ Bain, 2015, pp. 9-11.
- ^ Palmer, L et al. (2015). pp. 288–289.
- ^ TTurgeon, 2016, pp. 325-326.
- ^ Bain, 2015, p. 98.
- ^ Bain, 2015, p. 154.
- ^ Wang, SA; Hasserjian, RP (2018). p. 10.
- ^ Turgeon, 2016, p. 329.
- ^ d'Onofrio, Zini, 2014, p. 289.
- ^ Palmer, L et al. (2015). pp. 296–297.
- ^ Keohane, Smith e Walenga, 2015, p. 226.
- ^ a b , KJ. Chapter 1 in Greer, JP et al, ed. (2018), sec. "Cell counts".
- ^ Keohane, Smith e Walenga, 2015, p. 189.
- ^ Bain, 2015, pp. 22-23.
- ^ Keohane, Smith e Walenga, 2015, pp. 190-191.
- ^ Bain, Bates e Laffan, 2017, pp. 19-22.
- ^ Bain, Bates e Laffan, 2017, pp. 548-552.
Bibliografia
[modifica | modifica wikitesto]- (EN) R Walls, R Hockberger e M Gausche-Hill, Rosen's Emergency Medicine - Concepts and Clinical Practice, 9ª ed., Elsevier Health Sciences, 2017, ISBN 978-0-323-39016-3.
- (EN) EE Moore, DV Feliciano e KL Mattox, Trauma, 8ª ed., McGraw-Hill Education, 2017, ISBN 978-1-260-12860-4.
- G d'Onofrio e G Zini, Morphology of Blood Disorders, 2ª ed., Wiley, 2014, ISBN 978-1-118-44258-6.
- JP Greer, DA Arber, BE Glader, AF List, RM Means e GM Rodgers, Wintrobe's Clinical Hematology, 14ª ed., Wolters Kluwer Health, 2018, ISBN 978-1-4963-6713-6.
- (EN) E Keohane, L Smith e J Walenga, Rodak's Hematology: Clinical Principles and Applications, 5ª ed., Elsevier Health Sciences, 2015, ISBN 978-0-323-23906-6.
- K Kottke-Marchant e B Davis, Laboratory Hematology Practice, 1ª ed., John Wiley & Sons, 2012, ISBN 978-1-4443-9857-1.
- (EN) K Lewandrowski e J Rudolf, Utilization Management in the Routine Hematology Laboratory, in Utilization Management in the Clinical Laboratory and Other Ancillary Services, Springer, 2016, DOI:10.1007/978-3-319-34199-6_10, ISBN 978-3-319-34199-6.
- (EN) F Naeim, PN Rao e WW Grody, Hematopathology: Morphology, Immunophenotype, Cytogenetics, and Molecular Approaches, 1ª ed., Academic Press, 2009, ISBN 978-0-08-091948-5.
- (EN) BJ Bain, Blood Cells: A Practical Guide, 5ª ed., John Wiley & Sons, 2015, ISBN 978-1-118-81733-9.
- (EN) BJ Bain, I Bates e MA Laffan, Dacie and Lewis Practical Haematology, 12ª ed., Elsevier Health Sciences, 2017, ISBN 978-0-7020-6925-3.
- (EN) WJ Marshall, M Lapsley, A Day e R Ayling, Clinical Biochemistry E-Book: Metabolic and Clinical Aspects, 3ª ed., Elsevier Health Sciences, 2014, ISBN 978-0-7020-5478-5.
- (EN) SH Fatemi e PJ Clayton, The Medical Basis of Psychiatry, 4ª ed., Springer, 2016, ISBN 978-1-4939-2528-5.
- (EN) RA McPherson e MR Pincus, Henry's Clinical Diagnosis and Management by Laboratory Methods, 23ª ed., Elsevier Health Sciences, 2017, ISBN 978-0-323-41315-2.
- (EN) K Kaushansky, MA Lichtman, J Prchal, MM Levi, OW Press, LJ Burns e M Caligiuri, Williams Hematology, 9ª ed., McGraw-Hill Education, 2015, ISBN 978-0-07-183301-1.
- (EN) RW Schafermeyer, M Tenenbein e CJ Macias, Strange and Schafermeyer's Pediatric Emergency Medicine, 5ª ed., McGraw-Hill Education, 2018, ISBN 978-1-259-86076-8.
- (EN) AM Van Leeuwen e ML Bladh, Davis's Comprehensive Manual of Laboratory and Diagnostic Tests with Nursing Implications, 8ª ed., F. A. Davis Company, 2019, ISBN 978-0-8036-9448-4.
- (EN) D Harmening, Clinical Hematology and Fundamentals of Hemostasis, 5ª ed., F. A. Davis Company, 2009, ISBN 978-0-8036-1732-2.
- (EN) ML Turgeon, Linné & Ringsrud's Clinical Laboratory Science: Concepts, Procedures, and Clinical Applications, 7ª ed., Elsevier Mosby, 2016, ISBN 978-0-323-22545-8.
Altri progetti
[modifica | modifica wikitesto] Wikizionario contiene il lemma di dizionario «emocromo»
Wikizionario contiene il lemma di dizionario «emocromo» Wikimedia Commons contiene immagini o altri file su emocromo
Wikimedia Commons contiene immagini o altri file su emocromo
Collegamenti esterni
[modifica | modifica wikitesto]- emocromo, su Treccani.it – Enciclopedie on line, Istituto dell'Enciclopedia Italiana.
| Controllo di autorità | LCCN (EN) sh85014967 · GND (DE) 4146064-9 · BNF (FR) cb167640639 (data) · J9U (EN, HE) 987007283113405171 |
|---|