Scabbia: differenze tra le versioni
| Riga 51: | Riga 51: | ||
Dipende dalla gravità della forma, e a volte basta la cura dell'igiene per terminare gli effetti della malattia in pochi mesi. Se invece non è trattata ed è una forma grave può persistere per decenni.<ref> {{cita libro | cognome= Moroni| nome= Mauro| coautori=esposito Roberto, De Lalla Fausto| titolo= Malattie infettive, 7ª edizione p.363| editore= Elsevier Masson| città= Milano | anno= 2008| id= ISBN 978-88-214-2980-4}}</ref> |
Dipende dalla gravità della forma, e a volte basta la cura dell'igiene per terminare gli effetti della malattia in pochi mesi. Se invece non è trattata ed è una forma grave può persistere per decenni.<ref> {{cita libro | cognome= Moroni| nome= Mauro| coautori=esposito Roberto, De Lalla Fausto| titolo= Malattie infettive, 7ª edizione p.363| editore= Elsevier Masson| città= Milano | anno= 2008| id= ISBN 978-88-214-2980-4}}</ref> |
||
== |
== Trattamento == |
||
Un certo numero di farmaci risultano efficaci nel trattamento della scabbia, tuttavia, il trattamento deve spesso coinvolgere tutta la famiglia o la comunità per prevenire una nuova infezione.<ref name=Clinic2009 /> I [[farmaci]] utilizzabili per lenire il prurito includono gli [[antistaminici]].<ref>Cleveland Clinic Journal of Medicine July 2008 vol. 75 7 474–478 [http://ccjm.org/content/75/7/474.full online link]</ref> |
|||
===Permetrina=== |
|||
La [[permetrina]] è il trattamento più efficace per la scabbia<ref name=Cochrane07>{{cite journal |author=Strong M, Johnstone PW |title=Interventions for treating scabies |journal=Cochrane Database Syst Rev |issue=3 |pages=CD000320 |year=2007 |pmid=17636630 |doi=10.1002/14651858.CD000320.pub2 |editor1-last=Strong |editor1-first=Mark }}</ref> e il trattamento di scelta.<ref name=Clinic2009 /><ref name=IDPH/> Si applica dal collo in giù, solitamente prima di coricarsi, per essere poi lasciata per circa 8-14 ore.<ref name=Clinic2009 /> Una applicazione è normalmente sufficiente per le infezioni lievi. Nei casi moderati o gravi, viene applicata un'ulteriore dose da 7 a 14 giorni dopo la prima.<ref name=Clinic2009 /><ref name=IDPH>{{cite web |url=http://www.idph.state.il.us/public/hb/hbscab.htm |title=Scabies |accessdate=2010-10-07 |publisher=Illinois Department of Public Health |year=2008 |month=January}}</ref><ref name=Pillbook>{{cite book |title=The Pill Book |pages=867–869 |isbn=978-0-553-59340-2 |year=2010 |publisher=Bantam Books}}</ref> La permetrina provoca una leggera irritazione della pelle, ma la sensazione è tollerabile.<ref name=Ray2009 /> Il farmaco, tuttavia, è il più costoso tra i trattamenti topici.<ref name=Ray2009 /> |
|||
===Ivermectina=== |
|||
L'[[ivermectina]] è un farmaco a somministrazione orale, la cui efficacia nel curare la scabbia, spesso in un unica dose, è stata dimostrata da numerosi studi clinici.<ref name="WHO"/><ref name=Clinic2009 /> È il trattamento di scelta per scabbia crostosa ed è spesso usata in combinazione con un agente topico.<ref name=Ray2009 /><ref name=Clinic2009 /> L'ivermectina non è stata testata sui bambini e non è pertanto raccomandato al di sotto dei sei anni di età.<ref name=Ray2009 /> |
|||
Preparazioni topiche di ivermectina sono state trovate essere efficaci per la scabbia negli adulti. Esse risultano, inoltre, attraenti er via del loro basso costo, per la facilità di preparazione e per la bassa tossicità.<ref name=pmid11207977>{{cite journal |author=Victoria J, Trujillo R |title=Topical ivermectin: a new successful treatment for scabies |journal=Pediatr Dermatol |volume=18 |issue=1 |pages=63–5 |year=2001 |pmid=11207977 |doi= 10.1046/j.1525-1470.2001.018001063.x|url= |accessdate=2010-10-24}}</ref> Sono inoltre utili anche per la rogna sarcoptica (l'analogo in ambito veterinario della scabbia umana).<ref>{{cite web|url=http://www.springerlink.com/content/v84881343215g085/ |title=Parasitology Research, Volume 78, Number 2 |publisher=SpringerLink |date= |accessdate=2010-11-14}}</ref> |
|||
===Altri=== |
|||
Altri trattamenti comprendono l'uso del [[lindano]], del [[benzile benzoato]], del [[crotamitone]], del [[malathion]] e di preparazioni di zolfo.<ref name=Ray2009 /><ref name=Clinic2009 /> Il lindano è efficace, tuttavia vi sono alcune preoccupazioni per una sua potenziale neurotossicità che ne hanno limitato la sua disponibilità in molti paesi,<ref name=Ray2009 /> ed è stato approvato negli Stati Uniti per l'uso come trattamento di seconda linea.<ref>{{cite web|url=http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm110845.htm |title=FDA Public Health Advisory: Safety of Topical Lindane Products for the Treatment of Scabies and Lice |publisher=Fda.gov |date=2009-04-30 |accessdate=2010-11-14}}</ref> Unguenti a base di zolfo o di benzoato di benzile sono spesso utilizzati nei [[paesi in via di sviluppo]] a causa del loro basso costo.<ref name=Ray2009 /> Le soluzioni al 10% di zolfo hanno dimostrato di essere efficaci,<ref name="pmid20236379">{{cite journal |author=Jin-Gang A, Sheng-Xiang X, Sheng-Bin X, ''et al.'' |title=Quality of life of patients with scabies |journal=J Eur Acad Dermatol Venereol |volume= 24|issue= 10|page= 1187|year=2010 |month=March |pmid=20236379 |doi=10.1111/j.1468-3083.2010.03618.x |url=}}</ref> e vengono tipicamente utilizzati per almeno una settimana.<ref name=Ray2009 /> Il [[crotamitone]], in studi limitati, è stato trovato per essere meno efficace della permetrina.<ref name=Ray2009 /> Tuttavia, il crotamiton o un preparato di zolfo vengono spesso raccomandati, al posto della permetrina, ai bambini, a causa delle preoccupazioni riguardo al suo assorbimento cutaneo.<ref name=Clinic2009 /> |
|||
<gallery> |
<gallery> |
||
Image:ScabiesD04.jpg|Giorno 4 superficie malata |
Image:ScabiesD04.jpg|Giorno 4 superficie malata |
||
Image:ScabiesD08.JPG|Giorno 8 con inizio trattamento |
Image:ScabiesD08.JPG|Giorno 8 con inizio trattamento |
||
Image:ScabiesD12.JPG|Giorno 12 sotto trattamento |
Image:ScabiesD12.JPG|Giorno 12 sotto trattamento |
||
Image:ScabiesHealed.JPG|Guarigione |
|||
</gallery> |
</gallery> |
||
Il trattamento è farmacologico, si somministrano ad uso topico alcune soluzioni: |
|||
*[[Permetrina]] (soluzione o crema al 5%); |
|||
*[[Crotamitone]] (soluzione al 20%), da evitare in gravidanza, porta sollievo alla sensazione di prurito; |
|||
*[[Benzoato di benzile]] (soluzione al 10% per i bambini, al 25% per gli adulti); |
|||
*[[Polisolfuri]] (soluzione o unguento al 5% o in concentrazioni superiori). |
|||
Il [[Lindano]] è stato usato in passato per curare la scabbia, ma andrebbe evitato poiché è sospettato di avere effetti cancerogeni [http://www.bafu.admin.ch/chemikalien/prtr/07159/07258/index.html?lang=it] [http://www.sanihelp.it/enciclopedia/scheda/1193.html]. |
|||
Si somministrano [[antistaminici]] orali che riducono alcune manifestazione (prurito); gli steroidi al contrario effettuano un peggioramento dei sintomi. Gli antibiotici non servono. |
|||
== Prevenzione == |
== Prevenzione == |
||
Versione delle 21:37, 15 nov 2012
| Scabbia | |
|---|---|
 | |
| Specialità | infettivologia |
| Eziologia | Sarcoptes scabiei |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 133.0 |
| ICD-10 | B86 |
| MeSH | D012532 |
| MedlinePlus | 000830 |
| eMedicine | 1109204, 785873 e 911033 |
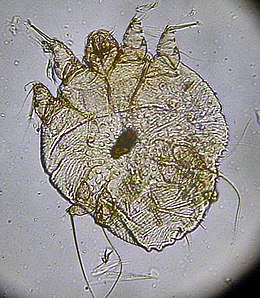
La scabbia, è una infezione contagiosa della pelle che si verifica tra gli esseri umani e in altri animali. È stata classificata dalla Organizzazione Mondiale della Sanità come una patologia legata all'acqua.[1] È causata da un parassita molto piccolo e di solito non direttamente visibile, l'acaro Sarcoptes scabiei, che si inoculano sotto la pelle del, provocando un intenso prurito allergico. L'infezione negli animali (causata da specie di acari diversi ma simili) viene chiamata rogna sarcoptica.
La malattia può essere trasmessa da oggetti, ma più spesso dal contatto da diretto pelle-a-pelle, con un elevato rischio di dopo un contatto prolungato. Le infezioni iniziali richiedono da quattro a sei settimane per diventare sintomatica. Poiché si riscontrano sintomi allergici, oltre al ritardo nella presentazione si ha anche un significativo ritardo nel sollievo dopo che i parassiti sono stati sradicati. La scabbia crostosa, precedentemente conosciuta come scabbia norvegese, è una forma più grave di infezione spesso associata alla immunosoppressione.
Cenni storici
La scabbia è una malattia antica. Grazie a studi archeologici sull'Antico Egitto si pensa che sia stata scoperta prima di 2.500 anni fa[2] Il primo riferimento sulla scabbia si ritiene sia nella Bibbia (Levitico, terzo libro di Mosè) ca. 1200 aC. In seguito, nel IV secolo a.C., il filosofo greco Aristotele parla di "acari" che "fuggono da piccoli brufoli se sono punti".[3] Tuttavia, il nome "scabbia" si deve al medico greco Celso che ne descrisse le caratteristiche.[3]
Molti sono gli autori antichi che ne hanno descritto le manifestazioni, fra cui il medico arabo Abu el Hasan Ahmed el Tabari nel 970, e qualche anno dopo Saint Hildegard e il medico moro Avenzoar.[4]
L'eziologia è stata descritta per la prima volta da Giovanni Cosimo Bonomo e Diacinto Cestoni nel 1687, non in un documento ufficiale ma in una lettera.[5] Per una pubblicazione medica al riguardo si dovette aspettare sino al 1868.[6]
Epidemiologia
La scabbia è una delle tre malattie della pelle più comuni nei bambini, insieme alla tinea e alla piodermite.[7] Gli acari sono distribuiti in tutto il mondo e allo stesso modo colpiscono tutte le età, le razze e le classi socio-economiche nei climi diversi.[8] La scabbia si riscontra più frequentemente nelle aree affollate, in condizione di vita non igieniche.[9] A livello mondiale, a partire dal 2009, si stima che si verificano 300 milioni di casi di scabbia ogni anno, anche se questo dato è molto discusso.[10][11] Si stima che dall'1 al 10% della popolazione mondiale sia infettata dalla scabbia, ma in alcune popolazioni, il tasso di infezione può raggiungere il 50-80%.[7]
In Italia il numero dei casi è in aumento: si è infatti passati dai 2.000/3.500 casi degli anni 1989-2000 ai più di 5.700 del 2003.[12] In Egitto l'incidenza è del 1.1%; più colpiti sono i bambini minori di 10 anni[13] In Danimarca dagli anni 1900 sino al 1975 sono stati segnalati più di 850.000 casi, mostrando un'incidenza maggiore nel sesso femminile.[14]
Eziologia
La malattia è causata da diverse specie di acari, ma specialmente dall’acaro della scabbia (Sarcoptes scabiei). La trasmissione avviene tramite contatto diretto da persone o animali domestici che risultavano già infetti.[15] La femmina scava dei cunicoli nell’epidermide nei quali depone ogni giorno 1-3 uova, morendo dopo 1-2 mesi; alla nascita dei nuovi acari, questi creano a loro volta dei cunicoli. Si afferma che vi sia un'infezione quando si mostrano 10-15 femmine, ma nei casi peggiori si può assistere anche alla presenza di migliaia di esemplari.[16] Di tutte le uova depositate si stima che solo l'1% o meno diventi adulto.[17]
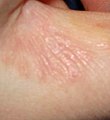
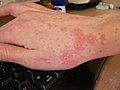
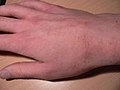
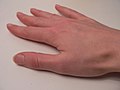
Segni e sintomi
-
Irritazioni diverse provocate dalla scabbia
Diverso tempo dalla prima infestazione (si parla di 2-4 settimane dopo) si mostrano forte prurito, specialmente notturno, con vesciche e papule a cui si associano pustole e lesioni conseguenti ad infezioni da grattamento. Le parti più colpite sono gli arti superiori, ma se non trattata in tempo si diffonde in tutto il corpo: volto, ascelle, parte del dorso, natiche e negli individui maschi anche il pene.
La scabbia norvegese
La scabbia norvegese è la forma più grave, e si mostra nei soggetti con deficit immunologici. In questi casi si manifestano anche alopecia, eosinofilia, e interessamento delle unghie.
Diagnosi
L'esatta diagnosi inizia tramite ispezione durante l'esame obiettivo, e viene sospettata la malattia nel momento in cui si osservano eruzioni che mostrano prurito; occorre quindi grattare i possibili cunicoli con ago sterile, e i frammenti vanno analizzati al microscopio (insieme ad una goccia di KOH al 10%)
Prognosi
Dipende dalla gravità della forma, e a volte basta la cura dell'igiene per terminare gli effetti della malattia in pochi mesi. Se invece non è trattata ed è una forma grave può persistere per decenni.[18]
Trattamento
Un certo numero di farmaci risultano efficaci nel trattamento della scabbia, tuttavia, il trattamento deve spesso coinvolgere tutta la famiglia o la comunità per prevenire una nuova infezione.[7] I farmaci utilizzabili per lenire il prurito includono gli antistaminici.[19]
Permetrina
La permetrina è il trattamento più efficace per la scabbia[20] e il trattamento di scelta.[7][21] Si applica dal collo in giù, solitamente prima di coricarsi, per essere poi lasciata per circa 8-14 ore.[7] Una applicazione è normalmente sufficiente per le infezioni lievi. Nei casi moderati o gravi, viene applicata un'ulteriore dose da 7 a 14 giorni dopo la prima.[7][21][22] La permetrina provoca una leggera irritazione della pelle, ma la sensazione è tollerabile.[23] Il farmaco, tuttavia, è il più costoso tra i trattamenti topici.[23]
Ivermectina
L'ivermectina è un farmaco a somministrazione orale, la cui efficacia nel curare la scabbia, spesso in un unica dose, è stata dimostrata da numerosi studi clinici.[1][7] È il trattamento di scelta per scabbia crostosa ed è spesso usata in combinazione con un agente topico.[23][7] L'ivermectina non è stata testata sui bambini e non è pertanto raccomandato al di sotto dei sei anni di età.[23]
Preparazioni topiche di ivermectina sono state trovate essere efficaci per la scabbia negli adulti. Esse risultano, inoltre, attraenti er via del loro basso costo, per la facilità di preparazione e per la bassa tossicità.[24] Sono inoltre utili anche per la rogna sarcoptica (l'analogo in ambito veterinario della scabbia umana).[25]
Altri
Altri trattamenti comprendono l'uso del lindano, del benzile benzoato, del crotamitone, del malathion e di preparazioni di zolfo.[23][7] Il lindano è efficace, tuttavia vi sono alcune preoccupazioni per una sua potenziale neurotossicità che ne hanno limitato la sua disponibilità in molti paesi,[23] ed è stato approvato negli Stati Uniti per l'uso come trattamento di seconda linea.[26] Unguenti a base di zolfo o di benzoato di benzile sono spesso utilizzati nei paesi in via di sviluppo a causa del loro basso costo.[23] Le soluzioni al 10% di zolfo hanno dimostrato di essere efficaci,[27] e vengono tipicamente utilizzati per almeno una settimana.[23] Il crotamitone, in studi limitati, è stato trovato per essere meno efficace della permetrina.[23] Tuttavia, il crotamiton o un preparato di zolfo vengono spesso raccomandati, al posto della permetrina, ai bambini, a causa delle preoccupazioni riguardo al suo assorbimento cutaneo.[7]
-
Giorno 4 superficie malata
-
Giorno 8 con inizio trattamento
-
Giorno 12 sotto trattamento
-
Guarigione
Prevenzione
Programmi di trattamento di massa che utilizzano permetrina topica o ivermectina a somministrazione orale, si sono dimostrati efficaci nel ridurre la prevalenza della scabbia in alcune popolazioni.[7] Non esiste un vaccino disponibile. Il trattamento simultaneo di tutti le persone con cui si hanno avuto contatti stretti viene fortemente consigliato, anche se essi non mostrano sintomi di infezione.[7] L'infezione asintomatica è relativamente comune.[7] I vari oggetti della vita quotidiana rappresentano un basso rischio di trasmissione, ad eccezione del caso della scabbia crostosa, quindi la pulizia è di poca importanza.[7] I locali utilizzati da persone con scabbia crostosa, invece, richiedono una pulizia accurata.[28]
Note
- ^ a b WHO -Water-related Disease, su who.int, World Health Organization. URL consultato il 10 ottobre 2010.
- ^ Maggiori dettagli sulle scoperte in Edward K Markell, John, David C.; Petri, William H, Markell and Voge's medical parasitology nona edizione, New York - Milano, Elsevier Saunders, 2006, ISBN 0-7216-4793-6.
- ^ a b Roncalli RA, The history of scabies in veterinary and human medicine from biblical to modern times, in Vet. Parasitol., vol. 25, n. 2, July 1987, pp. 193–8, DOI:10.1016/0304-4017(87)90104-X.
- ^ M. Ramos-e-Silva, Giovan Cosimo Bonomo (1663-1696): discoverer of the etiology of scabies., in Int J Dermatol, vol. 37, n. 8, Aug 1998, pp. 625-30, PMID 9732015.
- ^ MA. Montesu, G.C. Bonomo and D. Cestoni. Discoverers of the parasitic origin of scabies., in Am J Dermatopathol, vol. 13, n. 4, Aug 1991, pp. 425-7, PMID 1928627.
- ^ Hebra, F. 1868. On disease of the skin including the exanthemata, vol. 2:, p. 164-252. The New Sydenham Society, London, United Kingdom. (Translated by C. H. Fagge and P. H. Pye-Smith.).
- ^ a b c d e f g h i j k l m n Andrews RM, McCarthy J, Carapetis JR, Currie BJ, Skin disorders, including pyoderma, scabies, and tinea infections, in Pediatr. Clin. North Am., vol. 56, n. 6, December 2009, pp. 1421–40, DOI:10.1016/j.pcl.2009.09.002.
- ^ DPDx—Scabies, in Laboratory Identification of Parasites of Public Health Concern, CDC.
- ^ Green MS, Epidemiology of scabies, in Epidemiol Rev, vol. 11, n. 1, 1989, pp. 126–50.
- ^ Scabies in healthcare settings, in Curr Opin Infect Dis, vol. 23, n. 2, Apr 2010, pp. 111–8, DOI:10.1097/QCO.0b013e328336821b.
- ^ MI Hicks, Elston, DM, Scabies, in Dermatologic therapy, vol. 22, n. 4, 2009 Jul-Aug, pp. 279–92, DOI:10.1111/j.1529-8019.2009.01243.x.
- ^ Giorgio Bartolozzi, Guglielmi Maurizio, Pediatria principi e pratica clinica p.762, Torino, Elsevier-Masson, 2008, ISBN 978-88-214-3033-6.
- ^ AA. Hegazy, Epidemiology and control of scabies in an Egyptian village., in Int J Dermatol, vol. 38, n. 4, Apr 1999, pp. 291-5, PMID 10321946.
- ^ Christophersen J., The epidemiology of scabies in Denmark, 1900 to 1975., in Arch Dermatol., vol. 114, 1978, pp. 747-50.
- ^ Hafner C., Scabies, in Hautarzt., vol. 60, febbraio 2009.
- ^ Giorgio Bartolozzi, Guglielmi Maurizio, Pediatria principi e pratica clinica p.761, Torino, Elsevier-Masson, 2008, ISBN 978-88-214-3033-6.
- ^ Mellanby, K. 1944. The development of symptoms, parasitic infection and immunity in human scabies. Parasitology 35:197-206.
- ^ Mauro Moroni, esposito Roberto, De Lalla Fausto, Malattie infettive, 7ª edizione p.363, Milano, Elsevier Masson, 2008, ISBN 978-88-214-2980-4.
- ^ Cleveland Clinic Journal of Medicine July 2008 vol. 75 7 474–478 online link
- ^ Strong M, Johnstone PW, Interventions for treating scabies, in Cochrane Database Syst Rev, n. 3, 2007, pp. CD000320, DOI:10.1002/14651858.CD000320.pub2.
- ^ a b Scabies, su idph.state.il.us, Illinois Department of Public Health, January 2008. URL consultato il 7 ottobre 2010.
- ^ The Pill Book, Bantam Books, 2010, pp. 867–869, ISBN 978-0-553-59340-2.
- ^ a b c d e f g h i Errore nelle note: Errore nell'uso del marcatore
<ref>: non è stato indicato alcun testo per il marcatoreRay2009 - ^ Victoria J, Trujillo R, Topical ivermectin: a new successful treatment for scabies, in Pediatr Dermatol, vol. 18, n. 1, 2001, pp. 63–5, DOI:10.1046/j.1525-1470.2001.018001063.x. URL consultato il 24 ottobre 2010.
- ^ Parasitology Research, Volume 78, Number 2, su springerlink.com, SpringerLink. URL consultato il 14 novembre 2010.
- ^ FDA Public Health Advisory: Safety of Topical Lindane Products for the Treatment of Scabies and Lice, su fda.gov, 30 aprile 2009. URL consultato il 14 novembre 2010.
- ^ Jin-Gang A, Sheng-Xiang X, Sheng-Bin X, et al., Quality of life of patients with scabies, in J Eur Acad Dermatol Venereol, vol. 24, n. 10, March 2010, DOI:10.1111/j.1468-3083.2010.03618.x.
- ^ CDC—Prevention and Control—Scabies, su cdc.gov, Center for Disease Control and Prevention. URL consultato il 9 ottobre 2010.
Bibliografia
- Mauro Moroni, Esposito Roberto; De Lalla Fausto, Malattie infettive, 7ª edizione, Milano, Elsevier Masson, 2008, ISBN 978-88-214-2980-4.
- Giorgio Bartolozzi, Guglielmi Maurizio, Pediatria principi e pratica clinica, Torino, Elsevier-Masson, 2008, ISBN 978-88-214-3033-6.
- Douglas M. Anderson, Elliot Michelle A., Mosby's medical, nursing, & Allied Health Dictionary, sesta edizione, New York, Piccin, 2004, ISBN 88-299-1716-8.
Altri progetti
 Wikiquote contiene citazioni di o su scabbia
Wikiquote contiene citazioni di o su scabbia Wikimedia Commons contiene immagini o altri file su scabbia
Wikimedia Commons contiene immagini o altri file su scabbia