Test di Mantoux

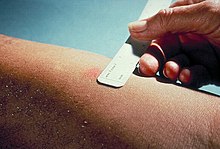
Il test di Mantoux o Mendel-Mantoux noto anche come test di screening Mantoux, test intradermoreazione secondo Mantoux, test Pirquet o test PPD (Purified Protein Derivative) o TST (Tubercolin skin test) è una prova di screening utile per saggiare la presenza in un individuo di una infezione (anche latente) da Mycobacterium tuberculosis, il batterio della tubercolosi.
È uno dei principali test per la tubercolina utilizzato in tutto il mondo, in larga misura sostituendo test multipli di punture, come il tine test. Si tratta di un test economico e facile da effettuare, ma presenta vari svantaggi, tra cui il periodo ben definito per la lettura del risultato e una quota significativa sia di falsi positivi che negativi.[1]
L'esecuzione del test consiste nell'iniezione intradermica ( ovvero tra gli strati del derma) sulla faccia volare dell'avambraccio[2] di derivati proteici purificati della tubercolina (5 UI di PPD-S oppure 1-2 UI di PPD-RT23), per valutare la reazione locale dell'organismo a distanza di alcuni giorni.
Il test Heaf, una forma di tine test, è stato utilizzato fino al 2005 nel Regno Unito, quando è stato sostituito dal test Mantoux. Il test Mantoux è approvato dalla American Thoracic Society e dai Centers for Disease Control and Prevention. È stato utilizzato anche nell'URSS e ora è utilizzato nella maggior parte degli Stati post-sovietici.
Storia[modifica | modifica wikitesto]
La tubercolina è un estratto di glicerolo del bacillo del tubercolo. La tubercolina derivato proteico purificato (PPD) è un precipitato di molecole specie non specifiche ottenute da filtrati di colture sterilizzate e concentrate.
L'intradermoreazione alla tubercolina è il più antico test diagnostico ancora in uso[3], essendo stata descritta per la prima volta da Robert Koch nel 1890.
Nel 1907 Charles Mantoux ideò il test che venne poi sviluppato e descritto da Felix Mendel nel 1908[4]. Charles Mantoux è stato un medico francese che ha lavorato con Robert Koch e Clemens von Pirquet per creare il suo test nel 1907. Tuttavia, il test era inaffidabile a causa di impurità nella tubercolina che tendevano a causare falsi risultati.[5]
Florence B. Seibert, con la supervisione di Esmond R. Long, identificò la proteina della tubercolina che funge da agente attivo e per diversi anni a sviluppare lavorò per mettere a punto metodi atti a separare e purificare la proteina derivata da colture di Mycobacterium tuberculosis, ottenendo il derivato proteico purificato (PPD), che consentì la messa a punto di un test per la tubercolosi. La sua prima pubblicazione sulla purificazione della tubercolina apparve nel 1934[6]. Negli anni '40, il PPD di Seibert era lo standard internazionale per le prove di tubercolina[7].
Procedura[modifica | modifica wikitesto]
Una dose standard di 5 unità tubercolina (UI - 0,1 ml), secondo il CDC[8] o 2 UI di tubercolina RT23 dello Statens Serum Institute (SSI) in soluzione da 0,1 ml, secondo l'NHS[9] viene iniettata per via intradermica (tra gli strati del derma). Questa iniezione intradermica è definita la tecnica Mantoux. Una persona che è stata esposta ai micobatteri tubercolari dovrebbe innescare una risposta immunitaria cutanea contro le proteine batteriche iniettate.
Risultato[modifica | modifica wikitesto]
Il paziente viene rivalutato dopo 48-72 ore[2], e il test viene considerato positivo se il tessuto in cui è stata iniettata la tubercolina PPD sviluppa un rigonfiamento piuttosto duro con un diametro che superi il valore soglia, che può essere di 5, 10 o 15 mm a seconda della classe di rischio a cui appartiene il paziente: più a rischio è il paziente, minore sarà il diametro soglia della reazione[1]. Si sviluppa in questo caso una reazione di ipersensibilità ritardata (o DTH). Il test viene solitamente considerato negativo nei casi in cui la risposta sia al di sotto di 5 mm di diametro.
Questo tipo di reazione è dovuto al fisiologico accumulo di liquidi, molecole e cellule caratteristico della risposta immunitaria; il fatto che questa sia apprezzabile in tempi relativamente brevi (due o tre giorni) indica una reazione di tipo secondario e quindi più rapida ed intensa da parte del sistema immunitario: ciò è dovuto ad un pregresso, e nel caso della Tubercolosi ancora in atto, incontro del soggetto con l'antigene in questione che ha permesso lo sviluppo di cellule memoria (ad esempio i linfociti di memoria). In questo caso, quindi, è riconosciuta la presenza di una ITL, infezione tubercolare latente.
Una positività al test è indice di un contatto pregresso del paziente col batterio della tubercolosi o con la tossina iniettata, ma non prova lo stato della malattia. Per questo motivo, i soggetti positivi al test di Mantoux, soprattutto se a rischio come bambini, anziani, immunodepressi od operatori sanitari, vengono sottoposti ad ulteriori test diagnostici discriminanti la presenza o meno della malattia, tra cui test immunologici e radiologici.
La positività al test di Mantoux per un paziente con infezione in corso si verifica invece dopo 8 settimane dal contagio (cosiddetto periodo finestra)[1]. In casi di sospetto contagio, seppur in presenza di test negativo, è quindi necessario ripeterlo dopo 8-10 settimane.
Classificazione della reazione alla tubercolina[modifica | modifica wikitesto]
I risultati di questo test devono essere interpretati con attenzione. I fattori di rischio medico determinano in che misura il rigonfiamento (5 mm, 10 mm o 15 mm) è considerato positivo. Un risultato positivo indica l'esposizione al TB:
- tra 5 e 10 mm:
- Persona HIV-positiva
- Persone con contatti recenti con un paziente di TB
- Persone con cambiamenti nodulari o fibrotici ai raggi X del torace coerenti con una datata TB guarita
- Pazienti con trapianti di organi e altri pazienti immunosoppressi
- tran 10 e 15 mm:
- Arrivi recenti (meno di cinque anni) dai paesi ad alta prevalenza
- Utilizzatori di droga iniettabile
- Residenti in ambienti ad alto rischio (quali prigioni, case di cura, ospedali, rifugi senza tetto, ecc.)
- Personale di laboratorio che lavorano con il Micobatterio
- Persone con condizioni cliniche che li predispone a rischio elevato (ad es. Diabete, terapia prolungata di corticosteroidi, leucemia, malattia renale dello stadio finale, sindromi di malassorbimento cronico, peso corporeo basso)
- Bambini minori di quattro anni, o bambini e adolescenti esposti ad adulti in categorie ad alto rischio
- ≥15 mm:
- Persone che non presentano fattori di rischio conosciuti per TB
È necessario tener conto che i programmi di test della pelle mirati devono essere condotti solo nei gruppi ad alto rischio.
Una conversione della prova tubercolina è definita come un aumento di 10 mm o più in un periodo di due giorni, indipendentemente dall'età. I criteri alternativi includono gli aumenti di 6, 12, 15 o 18 mm.
Falsi positivi e falsi negativi[modifica | modifica wikitesto]
Falso positivo[modifica | modifica wikitesto]
Un soggetto Mantoux positivo potrebbe essere stato effettivamente infettato dal mycobacterium tuberculosis, oppure da uno degli altri micobatteri (quindi non tubercolari) che hanno reazione positiva al test di Mantoux, o ancora potrebbe essere stato vaccinato in passato contro la tubercolosi con BCG (mycobacterium bovis). TST (test della pelle tubercolina) positivo è determinato dalla dimensione del rigonfiamento. La dimensione è calcolata considerando soprattutto i fattori di rischio : un paziente a basso rischio deve avere una maggiore rigonfiamento per un risultato positivo di un paziente ad alto rischio. I gruppi ad alto rischio comprendono contatti recenti con soggetti con TBC, HIV+, soggetti con radiografie del torace con alterazioni fibrotiche, riceventi del trapianto di organi e quelli con immunosoppressione.
Secondo il Dipartimento di Salute dell'Ohio e il Dipartimento di Salute degli Stati Uniti, il vaccino Bacillus Calmette-Guérin (BCG) non protegge contro l'infezione da TB. Esso, tuttavia, dà nell'80% dei casi protezione ai bambini contro la meningite tubercolare e la tubercolosi miliare. Pertanto, un TST / PPD positivo in una persona che ha ricevuto il vaccino BCG è interpretato come infezione latente( LTBI).[10]
A causa della bassa specificità della prova, la maggior parte delle reazioni positive nei bambini e negli adolescenti a basso rischio sono falsi positivi.[11]
Positivi falsi possono anche verificarsi quando l'area iniettata viene toccata, causando gonfiore e prurito.
Un'altra fonte di risultati falsi positivi può essere la reazione allergica o un'ipersensibilità. Sebbene rari, (circa 0,08 reazioni riportate per milione di dosi di tubercolina), queste reazioni possono essere pericolose e si devono prendere precauzioni avendo disponibile l'epinefrina.[12]
Falso negativo[modifica | modifica wikitesto]
Al contrario, un paziente Mantoux negativo potrebbe anche essere abbastanza immunodeficiente o immunodepresso da non poter scatenare la reazione infiammatoria, oppure aver contratto il micobatterio più recentemente rispetto al periodo finestra della malattia[1]. Da un rapporto del 2008 sui casi di tubercolosi in Italia, si è visto che il test può risultare negativo in un'alta percentuale dei contagiati per cui è utilizzato[13].
Inoltre la reazione al test PPD viene alterato nelle seguenti condizioni:
- Mononucleosi infettiva
- Vaccino da virus vivo - Il test non deve essere effettuato entro 3 settimane dalla vaccinazione dal virus vivo (ad esempio vaccino MPR o vaccino Sabin).
- sarcoidosi
- Malattia di Hodgkin
- Terapia con corticosteroide / uso steroide
- Malnutrizione
- Stato immunitario compromesso (trattamento immunosoppressivo e/o basso numero di cellule T CD4)
Questo perché il sistema immunitario deve essere funzionale per montare una risposta al derivato proteico iniettato sotto la pelle. Un falso risultato negativo può verificarsi in una persona che è stata recentemente infetta da TB, ma il cui sistema immunitario non ha ancora reagito ai batteri.
Anergia[modifica | modifica wikitesto]
L'anergia consiste nella mancata risposta immunitaria nel momento in cui i meccanismi di difesa entrano in contatto con sostanze estranee. Nei casi di anergia la reazione alla tubercolina si verifica debolmente compromettendo così il valore del test di Mantoux. Ad esempio, l'anergia è presente nell'AIDS, una malattia che deprime fortemente il sistema immunitario. Pertanto, i test per valutare lo stato di anergia sono consigliati nei casi in cui vi è il sospetto che l'anergia sia presente. Tuttavia, non è raccomandato di routine il test cutaneo per l'anergia.[14]
Test a 2 fasi[modifica | modifica wikitesto]
Alcune persone, che sono state infettate con TBC possono avere una reazione negativa quando vengono testate anni dopo l'infezione, poiché la risposta del sistema immunitario può gradualmente diminuire. Questo test cutaneo iniziale, sebbene negativo, può aumentare la capacità del corpo di reagire alla tubercolina nei test futuri. Quindi, una reazione positiva a un test successivo può essere interpretata erroneamente come una nuova infezione, quando in realtà è il risultato della reazione potenziata a una vecchia infezione.
L'uso del test in due fasi è raccomandato per i test iniziali sulla pelle di adulti che saranno sottoposti a test periodici (ad esempio, operatori sanitari). Ciò garantisce che qualsiasi test positivo futuro possa essere interpretato come causato da una nuova infezione, piuttosto che semplicemente una reazione a una vecchia infezione.
- Il primo test viene letto 48-72 ore dopo l'iniezione. Se il primo test è positivo, la persona si considera infetta; se il primo test è negativo,bisogna effettuare un secondo test da una a tre settimane dopo la prima iniezione.
- Il secondo test viene letto 48-72 ore dopo l'iniezione. Se il secondo test è positivo, bisogna considerare la persona infettata nel passato;[15] se il secondo test è negativo, si considera la persona non infetta.
Una persona a cui viene data una diagnosi di "infetta nel passato" in un test a due fasi è chiamata "reattore tubercolinico".
Test alternativi[modifica | modifica wikitesto]
Per superarne i limiti di specificità e sensibilità del test di Mantoux sono state studiate varie alternative in vitro per l'individuazione di infezioni tubercolari, tra cui il Test Interferon Gamma (TIG) o Interferon-Gamma Releasing Assay (IGRA) con Quantiferon GOLD TB o T-SPOT.TB.
Tali test utilizzano le proteine ESAT-6 (early secretory antigen target-6) e CFP-10 (culture filtrate protein-10), specificamente codificate dalla regione RD1 del mycobacterium tuberculosis, per stimolare i linfociti T effettori circolanti a produrre interferone gamma (IFNγ)[1].
La positività del test è quindi legata ad una reazione immunitaria specifica agli antigeni del micobatterio della tubercolosi, escludendola quindi in quei pazienti che siano stati in realtà vaccinati contro la TB o che infettati da agenti patogeni diversi ma comunque reattivi al test di Mantoux[3].
Note[modifica | modifica wikitesto]
- ^ a b c d e Ministero della Salute, Aggiornamento delle raccomandazioni per le attività di controllo della tubercolosi (PDF), su salute.gov.it, 2010. URL consultato il 12 marzo 2014.
- ^ a b Decreto del presidente della Repubblica 7 novembre 2001, n. 465, articolo 2, in materia di "Condizioni nelle quali è obbligatoria la vaccinazione antitubercolare"
- ^ a b Daniela M. Cirillo, Federica Piana, La diagnosi dell'infezione tubercolare latente, su mycobactoscana.it. URL consultato il 12 marzo 2014 (archiviato dall'url originale il 31 ottobre 2014).
- ^ Felix Mendel, Die von Pirquet'sche Hautreaktion und die intravenöse Tuberkulinbehandlung, in Medizinische Klinik, vol. 4, Monaco, 1908, pp. 402-404.
- ^ Esmond R. Long (1890-1979) and Florence B. Seibert (1898-1991), su chemheritage.org (archiviato dall'url originale il 13 giugno 2011).
- ^ Florence Seibert, su chemistryexplained.com.
- ^ Skin Testing for Tuberculosis, su ncbi.nlm.nih.gov.
- ^ Tuberculin Skin Testing (PDF), su cdc.gov.
- ^ The Mantoux test (PDF), su immunisation.nhs.uk (archiviato dall'url originale il 15 febbraio 2010).
- ^ Information also from ODH lecture at the Ohio State University 5/24/2012..
- ^ https://www.ncbi.nlm.nih.gov/pubmed/8668383, su ncbi.nlm.nih.gov.
- ^ Immediate Hypersensitivity Reactions after Use of Tuberculin Skin Testing, su academic.oup.com.
- ^ Ministero della salute, ISS, ASSR Emilia Romagna, La tubercolosi in Italia - Rapporto 2008 (PDF), su salute.gov.it, marzo 2011, p. 116. URL consultato il 12 marzo 2014.
- ^ Markowitz, Norman (1993). "Tuberculin and Anergy Testing in HIV-Seropositive and HIV-Seronegative Persons". Ann Intern Med. 119 (3): 185–193.
- ^ Information on Two-Step TB Skin Test (PDF), su ccsf.edu. URL consultato il 6 aprile 2019 (archiviato dall'url originale il 3 agosto 2020).
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikimedia Commons contiene immagini o altri file su test di Mantoux
Wikimedia Commons contiene immagini o altri file su test di Mantoux
Collegamenti esterni[modifica | modifica wikitesto]
- (EN) tuberculin test, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.