COX-1
| Prostaglandina-endoperossido sintasi 1 | |
|---|---|
 Struttura della COX-1 omodimerica. In alto è riconoscibile il sito perossidasico in prossimità del gruppo eme. Nella figura il canale idrofobico risulta occupato da una molecola di ibuprofene. | |
| Numero EC | 1.14.99.1 |
| Classe | Ossidoreduttasi |
| Nome sistematico | |
| (5Z,8Z,11Z,14Z)-eicosa-5,8,11,14-tetraenoato, idrogeno-donatore:ossigeno ossidoreduttasi 1 | |
| Altri nomi | |
| PTGS1 PGHS1 Ciclossigenasi 1 | |
| Banche dati | BRENDA, EXPASY, GTD, PDB (RCSB PDB PDBe PDBj PDBsum) |
| Fonte: IUBMB | |
| PTGS1 | |
|---|---|
 | |
| Gene | |
| HUGO | PTGS1 COX1, PGHS-1, PTGHS |
| Locus | Chr. 9 q33.2 |
| Proteina | |
| Numero CAS | |
| OMIM | 176805 |
| UniProt | P23219 |
| PDB | 1CQE |
| Enzima | |
| Numero EC | 1.14.99.1 |
La COX-1, abbreviazione di ciclossigenasi 1, è una delle forme isoenzimatiche della prostaglandina-endoperossido sintasi, assieme alle altre forme note COX-2 e COX-3. Trattasi di un enzima costitutivo sempre attivo nell'organismo, responsabile della sintesi delle prostaglandine[2] ed in particolare della conversione dell'acido arachidonico a prostaglandina H2. La COX-1 è espressa da molti tessuti, principalmente dalle cellule endoteliali, nelle quali si localizza sul reticolo endoplasmatico e sulla membrana nucleare[3].
Storia[modifica | modifica wikitesto]
L'enzima fu scoperto e purificato già negli anni settanta ma fu clonato solo nel 1988. Pochi anni dopo venne identificato anche l'isoenzima COX-2[4].
Funzione[modifica | modifica wikitesto]
Le forme isoenzimatiche della ciclossigenasi partecipano al metabolismo ossidativo dell'acido arachidonico, che viene utilizzato come substrato iniziale per la formazione di prostaglandine, trombossani e levuloglandine. Le COX sono quindi direttamente interessate in tutti quei processi fisiologici che prevedono l'impiego dei derivati dell'acido arachidonico, tra cui i processi infiammatori e la coagulazione del sangue[5], nonché nel corretto funzionamento di organi quali stomaco e reni[6]. A differenza delle COX-2 le COX-1 sono enzimi costitutivi, ovvero costantemente presenti nel nostro organismo, mentre le COX-2 esplicano la propria azione solo durante i processi infiammatori[7].
Espressione[modifica | modifica wikitesto]
Il gene che media l'espressione costitutiva della COX-1 si trova localizzato sul braccio lungo del cromosoma 9 umano ed è espresso da diversi tipi di cellule tra cui le cellule endoteliali, alcuni tipi di macrofagi[8] ed i megacariociti del midollo osseo, dal cui citoplasma derivano le piastrine che a loro volta, quindi, contengono COX-1, enzima chiave del processo di coagulazione[N 1][9]. In caso di stati patologici o infiammatori dei tessuti interessati nell'espressione, i livelli di COX-1 possono aumentare significativamente, come ad esempio in prossimità di ulcerazioni della mucosa gastrica causate da H. pylori[10]. Elevati livelli dell'enzima vengono solitamente espressi anche dalle cellule tumorali ovariche[11].
Reazione[modifica | modifica wikitesto]
La conversione dell'acido arachidonico a PGH2 si compone di due differenti reazioni che avvengono all'interno dell'enzima, ciascuna delle quali è catalizzata da uno specifico sito attivo. L'enzima presenta quindi due distinti siti catalitici, un sito ciclossigenasico ed un sito perossidasico, che catalizzano la reazione totale[12]:
Sito ciclossigenasico[modifica | modifica wikitesto]
La prima reazione viene catalizzata dal sito ciclossigenasico e vede la conversione dell'AA a prostaglandina G2 sotto l'azione catalitica del residuo di tirosina 385[12]. La PGG2, in vivo, è particolarmente instabile e viene velocemente metabolizzata[13]. La reazione prevede inoltre l'utilizzo di due molecole di ossigeno:

- acido arachidonico + 2O2 ⇄ prostaglandina G2
Sito perossidasico[modifica | modifica wikitesto]
La seconda reazione viene catalizzata dal sito perossidasico che si trova localizzato nelle immediate vicinanze del primo. Al sito avviene una reazione di ossidoriduzione dove viene spezzato il legame O-O con liberazione di una molecola di acqua per ottenere la prostaglandina H2. Il sito, che comprende un gruppo eme, utilizza un cofattore AH2 come fonte di elettroni. La reazione è la seguente:

- prostaglandina G2 + AH2 ⇄ prostaglandina H2 + A + H2O
Il cofattore A che passa dallo stato ridotto allo stato ossidato è rappresentato dal glutatione, il cui meccanismo di ossidazione prevede la formazione di un ponte disolfuro S-S e la condensazione di due molecole nella forma ossidata:
- 2GSH → GS-SG + 2e− + 2H+
GSH e GS-SG rappresentano rispettivamente il glutatione in fase ridotta ed in fase ossidata. Assumendo quindi il glutatione come cofattore che interviene nella conversione dell'acido arachidonico, la reazione totale sarà la seguente[12]:
Struttura[modifica | modifica wikitesto]

La COX-1 è una proteina integrale monotopica omodimerica, composta da due monomeri di circa 70 KDa ciascuno[14]. Il monomero è caratterizzato da tre diverse unità di folding: un dominio N-terminale EGF-simile , un dominio di legame con la membrana cellulare ed un dominio C-terminale catalitico che presenta due siti attivi, uno ad attività ciclossigenasica e l'altro ad attività perossidasica. La struttura della proteina presenta un canale idrofobico che porta all'interno dell'enzima, sede dei siti attivi. Il canale, che serve ad ospitare la molecola lipofila di acido arachidonico (AA), presenta un residuo di serina in posizione 529 la cui acetilazione da parte dell'acido acetilsalicilico impedisce all'AA di accedere al dominio enzimatico con conseguente inattivazione della COX-1[14][15].
Dominio ciclossigenasico[modifica | modifica wikitesto]
Il dominio ciclossigenasico si trova al termine del canale idrofobico che porta all'interno dell'enzima. Trattasi del sito che viene inattivato dalla presenza di Farmaci antinfiammatori non steroidei all'interno della COX-1[14].
Dominio perossidasico[modifica | modifica wikitesto]
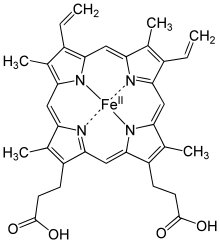
Il dominio perossidasico si trova in una tasca idrofobica interna all'enzima ed è costituito da un gruppo eme centrale circondato da quattro alfa-eliche. L'eme è legato alla proteina con legami deboli quali ponti idrogeno e forze di Van der Waals, mentre l'atomo di ferro centrale è impegnato in un legame di coordinazione con un azoto della catena laterale del residuo di istidina in posizione 388[14].
Dominio EGF-simile[modifica | modifica wikitesto]
Il dominio EGF-simile è costituito da strutture secondarie a foglietto β collegate tra loro da tre ponti disolfuro. Il dominio è legato a sua volta al corpo principale dell'enzima da un legame S-S tra i residui di cisteina 37 e 159[14].
Dominio di membrana[modifica | modifica wikitesto]
Il dominio di membrana è composto da quattro eliche alfa in grado di legarsi ai lipidi di membrana. Tale legame è stato determinato studiando la proprietà del dominio di legare in vitro otto molecole di beta-ottilglucoside (BOG), un detergente affine ai lipidi di membrana con cui la COX-1 si lega[14].
Canale idrofobico[modifica | modifica wikitesto]

La struttura del canale idrofobico è determinante per quanto riguarda le modalità di legame dell'acido arachidonico e di tutte le sostanze in grado di interagire con l'enzima, primi fra tutti i farmaci antinfiammatori non steroidei (FANS). Il canale presenta un residuo di arginina in posizione 120 che instaura un legame idrogeno col gruppo carbossilico dell'AA. In prossimità del sito ciclossigenasico è presente un residuo di isoleucina in posizione 523, caratteristica peculiare dell'isoenzima COX-1. Infatti, una delle principali differenze tra COX-1 e COX-2, è proprio l'aminoacido in posizione 523, che nella COX-2 risulta essere un residuo di valina. Tale caratteristica, poco significativa circa il metabolismo dell'AA, è invece molto importante per quanto riguarda lo studio della SAR (ovvero la relazione struttura-attività) e della selettività dei farmaci COX-inibitori. Il residuo val 523 della COX-2, avendo un ingombro sterico inferiore rispetto a ile 523 della COX-1, fa sì che il canale idrofobico della COX-2, a differenza della COX-1, presenti una piccola tasca idrofobica secondaria che può essere occupata da particolari sostituenti di molecole ad attività antinfiammatoria, come nel caso specifico delle coxib, molecole della classe dei FANS selettive per la COX-2[16].
Rilevanza terapeutica[modifica | modifica wikitesto]

La COX-2 è uno dei principali enzimi coinvolti nel processo infiammatorio e pertanto l'inibizione o l'inattivazione di questi permettono una considerevole riduzione dell'infiammazione stessa. I farmaci antinfiammatori non steroidei non COX-selettivi agisce appunto inibendo la COX-2. L'inibizione delle ciclossigenasi comporta essenzialmente quattro effetti a livello sistemico: riduzione dell'infiammazione, abbassamento della temperatura corporea in caso di febbre (effetto antipiretico), innalzamento della soglia del dolore (effetto analgesico) e fluidificazione del sangue (effetto antiaggregante piastrinico). Quest'ultimo effetto, a seconda del quadro terapeutico, può essere ricercato (ad esempio nella prevenzione della formazione di trombi o nella cura dell'angina pectoris[17]) o collaterale. Tra gli effetti collaterali nocivi derivati da inibizione non selettiva della COX-2, si ha l'inattivazione della COX-1, coinvolta nei processi omeostatici, il che porta a danno renale e alla mucosa gastrica.
Note[modifica | modifica wikitesto]
Annotazioni[modifica | modifica wikitesto]
Fonti[modifica | modifica wikitesto]
- ^ (EN) COX1, su bpsbioscience.com, BPS Bioscience. URL consultato il 10 aprile 2015 (archiviato dall'url originale il 29 novembre 2014).
- ^ Ciclossigenasi 1 (Cox-1), su paginesanitarie.com, Pagine Sanitarie. URL consultato il 10 aprile 2015 (archiviato dall'url originale il 4 aprile 2015).
- ^ Buckwalter-Lotz-Stoltz, p. 167.
- ^ (EN) Bakhle YS, Structure of COX-1 and COX-2 enzymes and their interaction with inhibitors (abstract), in Drugs of today, vol. 35, n. 4-5, Barcellona, Prous Science, aprile-maggio 1999, ISSN 1699-3993, PMID 12973429. URL consultato il 14 febbraio 2015.
- ^ (EN) Fitzpatrick F A, Cyclooxygenase enzymes: regulation and function (abstract), in Current Pharmaceutical Design, vol. 10, n. 6, Bentham Science Publishers, 2004, DOI:10.2174/1381612043453144, ISSN 1381-6128, PMID 14965321. URL consultato il 10 dicembre 2014.
- ^ (EN) Marta López-Parra, Joan Clària, Anna Planagumà, Esther Titos, Jaime L Masferrer, B Mark Woerner, Alane T Koki, Wladimiro Jiménez, Rosario Altuna, Vicente Arroyo, Francisca Rivera e Joan Rodés, Cyclooxygenase-1 derived prostaglandins are involved in the maintenance of renal function in rats with cirrhosis and ascites, in British Journal of Pharmacology, vol. 135, n. 4, Hoboken, New Jersey, Wiley-Blackwell, febbraio 2002, DOI:10.1038/sj.bjp.0704528, ISSN 0007-1188. URL consultato il 10 dicembre 2014.
- ^ (EN) Crofford L. J., COX-1 and COX-2 tissue expression: implications and predictions (abstract), in The Journal of Rheumatology Supplement, vol. 49, Toronto, Journal of Rheumatology Publishing Company, luglio 1997, ISSN 0380-0903, PMID 9249646. URL consultato il 10 aprile 2015.
- ^ (EN) Graf BA, Nazarenko DA, Borrello MA, Roberts LJ, Morrow JD, Palis J e Phipps RP, Biphenotypic B/macrophage cells express COX-1 and up-regulate COX-2 expression and prostaglandin E(2) production in response to pro-inflammatory signals (abstract), in European Journal of Immunology, vol. 29, n. 11, Wiley-VCH, novembre 1999, ISSN 0014-2980, PMID 10556836. URL consultato il 14 febbraio 2015.
- ^ a b (EN) Nobuhito Tanaka, Takahiro Sato, Hiroshi Fujita e Ikuo Morita, Constitutive expression and involvement of cyclooxygenase-2 in human megakaryocytopoiesis (PDF), in Arteriosclerosis, Thrombosis, and Vascular Biology, vol. 24, n. 3, Filadelfia, Lippincott Williams & Wilkins, 15 gennaio 2004, DOI:10.1161/01.ATV.0000117181.68309.10, ISSN 1079-5642, PMID 14726416. URL consultato il 16 febbraio 2015.
- ^ (EN) L M Jackson, K C Wu, Y R Mahida, D Jenkins e C J Hawkey, Cyclooxygenase (COX) 1 and 2 in normal, inflamed, and ulcerated human gastric mucosa, in Gut, vol. 47, n. 6, Londra, BMJ Group, dicembre 2000, p. 762, DOI:10.1136/gut.47.6.762, ISSN 0017-5749, PMID 11076873. URL consultato il 14 febbraio 2015.
- ^ (EN) Cho M, Kabir SM, Dong Y, Lee E, Rice VM, Khabele D e Son DS, Aspirin Blocks EGF-stimulated Cell Viability in a COX-1 Dependent Manner in Ovarian Cancer Cells, in Journal of Cancer, vol. 4, n. 8, Ivyspring International Publisher, 27 settembre 2013, DOI:10.7150/jca.7118, ISSN 1837-9664, PMID 24155779. URL consultato il 14 febbraio 2015.
- ^ a b c (EN) Lecture notes on biochemical pharmacology, chapter 9.3: The two steps of the cyclooxygenase reaction, su watcut.uwaterloo.ca, sito web dell'Università di Waterloo. URL consultato il 9 aprile 2015 (archiviato dall'url originale il 23 giugno 2015).
- ^ (EN) Prostaglandin G2, su scbt.com, Santa cruz biotechnology, inc.. URL consultato il 10 aprile 2015.
- ^ a b c d e f (EN) Prostaglandin H2 Synthase-1, su biology.kenyon.edu, Sito web del Dipartimento di Biologia del Kenyon College. URL consultato il 10 aprile 2015.
- ^ (EN) Picot D, Loll PJ e Garavito RM, The X-ray crystal structure of the membrane protein prostaglandin H2 synthase-1 (abstract), in Nature, vol. 367, n. 6460, Londra, Nature Publishing Group, 20 gennaio 1994, DOI:10.1038/367243a0, ISSN 0028-0836, PMID 8121489. URL consultato il 10 dicembre 2014.
- ^ (EN) Elliott M. Antman, David DeMets e Joseph Loscalzo, Cyclooxygenase Inhibition and Cardiovascular Risk, in Circulation, vol. 112, Lippincott Williams & Wilkins, 2005, DOI:10.1161/CIRCULATIONAHA.105.568451, ISSN 0009-7322. URL consultato il 14 febbraio 2015.
- ^ Sandro Magnanelli e Ada Maria Vetere, Cardioaspirin 100 mg compresse gastroresistenti, Riassunto delle Caratteristiche del Prodotto, su torrinomedica.it, Torrinomedica: Portale di Informazione Sanitaria e Farmaceutica, 17 dicembre 2014. URL consultato il 9 aprile 2015.
Bibliografia[modifica | modifica wikitesto]
- (EN) Joseph A. Buckwalter, Martin K. Lotz e J. F. Stoltz, Osteoarthritis, Inflammation and Degradation: A Continuum, IOS Press, ISBN 978-1-58603-773-4. URL consultato il 10 aprile 2015.