Abrasione (medicina)
| Abrasione | |
|---|---|
 | |
| Specialità | medicina d'emergenza-urgenza |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 919.0 |
| ICD-10 | T14.0 |
L'abrasione è una ferita di spessore parziale causata da un danno alla pelle e può essere superficiale interessando solo l'epidermide o profonda coinvolgendo il derma profondo. Le abrasioni di solito comportano un sanguinamento minimo.[1] Le abrasioni lievi, note anche come escoriazioni o graffi, non cicatrizzano o sanguinano perché il derma viene lasciato intatto, ma abrasioni profonde che distruggono le normali strutture dermiche possono portare alla formazione di tessuto cicatriziale. Un'abrasione più traumatica che rimuove tutti gli strati della pelle è chiamata avulsione.
Le lesioni da abrasione si verificano più comunemente quando la pelle esposta entra in contatto in movimento con una superficie ruvida, causando una molatura o uno sfregamento degli strati superiori dell'epidermide.
Clinica[modifica | modifica wikitesto]
Eziologia[modifica | modifica wikitesto]
Le abrasioni si suddividono in tre tipologie in base alle manifestazioni cliniche e ai fattori eziologici. Queste categorie comprendono le abrasioni lineari o da graffi, le abrasioni da sfregamento o da strisciamento e le abrasioni con pattern. Le abrasioni da impatto derivano da colpi rapidi e forti, mentre le abrasioni con pattern sono il risultato di colpi, collisioni e incidenti tra veicoli e pedoni.[2][3]
Abrasioni lineari o da graffi[modifica | modifica wikitesto]
Le abrasioni lineari si verificano quando forze tangenziali provocano la rimozione dello strato superficiale della pelle, noto come epidermide. Queste lesioni, generalmente semplici, di solito guariscono per prima intenzione, senza complicazioni.[4] Le abrasioni lineari sono particolarmente significative in medicina legale, specialmente in regioni specifiche del corpo come il collo, le cosce interne e l'area genitale. Queste lesioni, spesso lineari o semicircolari, sono comunemente associate a graffi causati dalle unghie. La loro presenza sulle parti interne delle cosce o intorno all'area genitale femminile potrebbe indicare resistenza durante casi di aggressione sessuale. Allo stesso modo, le abrasioni da graffi sul collo potrebbero suggerire possibili casi di strangolamento.[5][6][7]
Abrasioni da sfregamento o da strisciamento[modifica | modifica wikitesto]
Le abrasioni da sfregamento si presentano in diverse forme e risultano dalla frizione tra la pelle e una superficie ampia e ruvida. Queste sono frequentemente osservate in scenari come incidenti stradali o cadute durante attività sportive. Le abrasioni da sfregamento si verificano quando il corpo viene trascinato su una superficie ruvida, causando la rimozione dello strato superficiale della pelle, l'epidermide. L'estensione delle lesioni da sfregamento varia in base all'irregolarità della superficie e alla velocità del movimento del corpo. Nei casi più estesi, queste abrasioni sono comunemente chiamate ustioni da sfregamento.[8]
Abrasioni con pattern[modifica | modifica wikitesto]
Le abrasioni con pattern si verificano quando una forza perpendicolare viene applicata alla superficie della pelle, lasciando un'impronta dell'oggetto responsabile della forza. A seconda della durata del contatto con l'oggetto, queste possono essere ulteriormente suddivise in abrasioni da pressione e abrasioni da impatto. Le abrasioni da pressione derivano da una compressione prolungata della superficie della pelle e possono verificarsi con una forza minima. Ad esempio, un segno di strangolamento creato utilizzando materiali ruvidi per l'impiccagione può lasciare un'impronta del materiale utilizzato.[9]
Epidemiologia[modifica | modifica wikitesto]
Le abrasioni possono verificarsi in qualsiasi fase della vita senza una preferenza specifica per età o sesso. Sono principalmente di natura accidentale in tutti i gruppi di età. Tuttavia, le abrasioni causate da lesioni intenzionali sono più comuni tra gli individui di mezza età rispetto a quelli ai due estremi dell'età. Le lesioni intenzionali legate a reati sessuali sono più frequenti nelle femmine. Le abrasioni involontarie sono spesso associate a cadute e infortuni legati allo sport nei bambini, mentre le cadute sono una causa prevalente tra i pazienti più anziani.[10]
Le abrasioni sono la forma più comune di lesione nei bambini, rappresentando il 70,7% di tutte le lesioni riportate. La testa e il torso sono i siti primari, costituendo il 50% di tutte le abrasioni registrate. Gli arti superiori rappresentano il 15,4%, mentre gli arti inferiori comprendono circa il 34,6% di tutti i casi riportati.[11] Tuttavia, esiste la possibilità di una significativa sottostima della prevalenza complessiva delle abrasioni e della loro predilezione per un sito specifico, poiché le persone che subiscono abrasioni o graffi lievi su parti non vitali del corpo spesso non cercano cure mediche presso cliniche e ospedali per il loro trattamento.[10]
Fisiopatologia[modifica | modifica wikitesto]
Le abrasioni possono variare in gravità, spaziando da una rottura della superficiale epiteliale a danni che coinvolgono strutture più profonde, compresi nervi, vasi sanguigni, muscoli, tendini, organi e persino ossa.[12][13]
Indagini forensi possono essere necessarie per valutare l'entità del danno e la natura ante o post mortem della ferita. La presenza di reazioni vitali, come emorragie, infiltrazioni cellulari e tessuto di granulazione, fornisce indicatori preziosi sulla natura ante mortem di un'abrasione.[14]
Istopatologia[modifica | modifica wikitesto]
Sebbene l'esecuzione dell'istopatologia sulle abrasioni sia raramente effettuata, può rivelarsi preziosa nel determinare lo stadio di guarigione della lesione. Queste informazioni possono essere correlate alla storia del paziente, specialmente nei casi medico-legali, per stabilire la data e l'orario dell'insorgenza dell'infortunio.[15]
Esame obiettivo[modifica | modifica wikitesto]
Nel valutare un paziente con abrasioni, è importante documentare una storia rilevante, inclusi il momento, la causa e il meccanismo dell'infortunio. Raccogliere ulteriori dettagli legati ai fattori che hanno contribuito all'infortunio è altrettanto cruciale. Inoltre, dovrebbe essere stabilito lo stato di vaccinazione antitetanica dei pazienti.[10]
Le abrasioni sono spesso associate a traumi fisici, spesso dovuti a cadute, impatti contro superfici dure o irregolari e alla pressione esercitata dagli oggetti. Sono comunemente osservate insieme ad altre forme di trauma da forza contundente, tra cui contusioni e lacerazioni.[10]
Sebbene una visita fisica delle abrasioni sia fondamentale per il trattamento, l'esame medico-legale riveste un'importanza ancora maggiore. Le abrasioni possono essere presenti su qualsiasi parte del corpo, ma sono spesso osservate su zone esposte come la testa, il collo e le estremità. Quando localizzate sul collo o sui genitali, le abrasioni possono avere una particolare importanza che richiede ulteriori valutazioni.[10]
L'esame fisico delle abrasioni dovrebbe includere la valutazione del loro tipo, dimensione, forma, colore, posizione, profondità e potenziale associazione con altre lesioni. È cruciale valutare la presenza di materiali estranei. La raccolta e la valutazione scientifica di questi materiali estranei possono fornire informazioni preziose per l'indagine sulla scena del crimine, stabilendo una connessione tra il sospettato e il reato.[10]
La gestione sistematica delle lesioni, per scopi medici e medico-legali, garantirà non solo il trattamento dell'infortunio, ma potrebbe anche supportare eventuali futuri procedimenti legali. L'esame medico-legale è fondamentale nel trattare le lesioni alla testa, al collo e ai genitali. Le lesioni intorno ai genitali potrebbero essere fondamentali nell'identificare casi di violenza sessuale, mentre le lesioni minori sulla testa e sul collo potrebbero indicare la presenza di lesioni sottostanti più gravi.[10]

Diagnosi[modifica | modifica wikitesto]
L'analisi delle ferite minori inizia con la determinazione del modo e del momento in cui si è verificato l'infortunio, tenendo conto della possibile presenza di corpi estranei. Si effettua un'ispezione visiva completa dell'area interessata per individuare eventuali oggetti estranei visibili. In alcune situazioni, potrebbero essere necessarie radiografie per individuare corpi estranei visibili tramite radiografia, mentre l'ecografia può essere utile per individuare quelli non visibili alle radiografie.[16][17][18][19]
Nel caso in cui la ferita coinvolga tutti gli strati della pelle, è importante stabilire l'estensione dell'abrasione, includendo possibili danni a strutture neurovascolari, muscoli o tendini. Questa valutazione può richiedere il controllo dei polsi e del riempimento capillare nell'area della ferita. Una valutazione neurologica dovrebbe anche comprendere test di movimento e sensibilità. A seconda della natura e della posizione dell'abrasione, potrebbero esserci anche preoccupazioni estetiche che richiedono ulteriori valutazioni per finalità estetiche.[16][17][18][19]
In caso di indagine medico-legale, potrebbe essere necessaria una biopsia dell'abrasione per eseguire un esame istologico. L'analisi istologica esamina lo stadio di guarigione della ferita per stimare il momento dell'infortunio. Il processo di guarigione della ferita comporta una serie di cambiamenti cellulari coordinati, tra cui emorragia e coagulazione, risposta infiammatoria, rigenerazione e rimodellamento. La fase di rigenerazione prevede migrazione e proliferazione, mentre il rimodellamento riguarda la sintesi di proteine della matrice extracellulare e del collagene, nonché la formazione di nuovo tessuto parenchimale e connettivo.[16][17][18][19]
Questi processi avvengono in quattro fasi dipendenti dal tempo:[12][20][14]
- Emorragia e coagulazione, che iniziano immediatamente.
- Infiammazione, che ha inizio prontamente.
- Rigenerazione, che inizia nei giorni successivi e dura nella maggior parte della fase di guarigione acuta.
- Rimodellamento, che inizia settimane dopo l'infortunio e può protrarsi per oltre un anno.
Ulteriori informazioni possono essere ottenute tramite l'analisi istochimica delle cellule infiammatorie e dei mediatori cellulari. Questa analisi può contribuire a stabilire il momento dell'infortunio e fornire spunti per le indagini da parte delle autorità. L'istopatologia di una lesione può fornire informazioni cruciali per eventuali indagini medicolegali.[16][17][18][19]
Trattamento[modifica | modifica wikitesto]
Le abrasioni sono di solito semplici e spesso di piccole dimensioni. Il primo passo nel trattamento è irrigare l'area con acqua o soluzione fisiologica. Queste abrasioni di solito guariscono per prima intenzione e non lasciano cicatrici. Tuttavia, il coinvolgimento di una grande superficie può portare alla guarigione per seconda intenzione, con conseguente formazione di cicatrici. Questo è osservato principalmente in individui suscettibili all'iperplasia cheloide, e la terapia intralesionale con corticosteroidi può essere presa in considerazione per prevenire la formazione di cheloidi in questi pazienti.[10]
Le abrasioni sono di solito lesioni minori che non richiedono un intervento medico esteso. Uno studio sponsorizzato ha dimostrato che la guarigione umida, utilizzando cerotti in poliuretano e idrocolloidi, è un approccio più efficiente ed efficace alla guarigione delle ferite.[21]
A causa della perdita dello strato epidermico protettivo, le abrasioni sono particolarmente vulnerabili all'infezione da Clostridium tetani e Staphylococcus aureus, soprattutto in lesioni legate allo sport. La vaccinazione con tossoide tetanico dovrebbe essere costantemente aggiornata se necessario. Le abrasioni dovrebbero essere pulite e medicate per proteggere l'area da possibili nuovi traumi. Il debridement può essere necessario, soprattutto se ci sono tracce di sporco o altri contaminanti. La prevenzione dell'infezione è l'obiettivo principale dell'intervento medico. Nei casi in cui non ci siano allergie note, possono essere applicate pomate antibiotiche.[10]
L'uso delle medicazioni dipende dalla posizione e dalla profondità della lesione. Gli antibiotici sistemici possono essere indicati per alcuni pazienti. Tuttavia, data la crescente prevalenza della resistenza agli antibiotici in vari organismi, è essenziale mantenere un rigoroso follow-up per valutare la conformità e l'aderenza al protocollo di trattamento completo. Potrebbe anche essere necessario effettuare tamponi e inviare la ferita per un'analisi di coltura e sensibilità per guidare una terapia antibiotica appropriata.[10]
Le abrasioni facciali sono considerate più serie a causa del rischio aumentato di cicatrizzazione e dovrebbero essere pulite, debride e medicate quotidianamente. Le medicazioni possono richiedere adesivi per la pelle come una combinazione di mastice gommoso, storace, alcol, salicilato di metile o tintura di benzoino.[22]
Guarigione[modifica | modifica wikitesto]
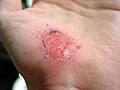
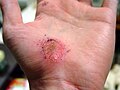
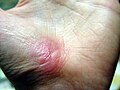
La galleria sotto mostra il processo di guarigione di un'abrasione, sul palmo, causata dallo scivolamento sul cemento.
-
32 minuti dopo l'infortunio
-
17 ore dopo l'infortunio
-
43 ore dopo l'infortunio
-
3 giorni dopo l'infortunio
-
13 giorni dopo l'infortunio
-
14 giorni dopo l'infortunio
-
17 giorni dopo l'infortunio
-
18 giorni dopo l'infortunio
-
22 giorni dopo l'infortunio
-
30 giorni dopo l'infortunio
Diagnosi differenziale[modifica | modifica wikitesto]
La storia del paziente e il meccanismo dell'infortunio spesso forniscono indizi importanti per la diagnosi di un'abrasione. La presenza di materiale estraneo può offrire spunti sulla causa e la natura dell'infortunio. Le abrasioni che si verificano sugli occhi, compresa la congiuntiva, possono essere erroneamente attribuite a diverse condizioni oculari, tra cui congiuntivite, ulcera corneale e endoftalmite.[23][24]
Durante gli esami medico-legali, la natura dell'abrasione è più importante della gravità dell'infortunio. La posizione dell'abrasione può presentare risultati significativi e potrebbe essere un elemento cruciale di prova. Le lesioni osservate sul collo potrebbero suggerire un caso di (tentato) omicidio. Allo stesso modo, le lesioni presenti sulle cosce e sui genitali potrebbero indicare un caso di aggressione sessuale.[10]
Prognosi[modifica | modifica wikitesto]
Le abrasioni sono generalmente lesioni minori che tendono a guarire entro 2 settimane senza risultare in cicatrici permanenti. Tuttavia, nei casi di abrasioni estese e profonde o se si verifica un'infezione, potrebbero formarsi cicatrici. Questo può essere prevenuto mediante pulizia e medicazione quotidiana. Il debridement dovrebbe essere eseguito per evitare una cicatrizzazione estesa.[10]
Complicazioni[modifica | modifica wikitesto]
L'infezione delle ferite è una complicanza comune associata alle abrasioni.[25] È essenziale una corretta pulizia della ferita. Pomate antibiotiche locali possono essere applicate su ferite superficiali e contaminate. Tuttavia, gli antibiotici sistemici possono essere necessari per prevenire infezioni secondarie in abrasioni estese e profonde.[26] È importante bilanciare la necessità di prevenire l'infezione con il crescente fenomeno di resistenza agli antibiotici. Dovrebbe essere valutata e aggiornata la vaccinazione antitetanica del paziente.[10]
Abrasioni estese e profonde possono formare cicatrici ampie e persistenti che possono durare mesi o anni. Individui inclini alla formazione di cheloidi possono sviluppare cicatrici estese, specialmente sul torace e sulle spalle.[27]
La natura e il contesto delle abrasioni sono aspetti essenziali che richiedono un'adeguata attenzione da parte dei clinici per evitare possibili azioni legali per negligenza. Una documentazione corretta, inclusa la fotografia delle lesioni, dovrebbe essere conservata per un periodo specifico.[10]
Note[modifica | modifica wikitesto]
- ^ McCurnin, D.M. & Bassert, J. M. (2010) Clinical Textbook for Veterinary Technicians. 7th Edition. St. Louis, MO: Saunders Elsevier. pg 1243-1244
- ^ Lena Kramer, Hadi Nadjem e Matthieu Glardon, A patterned abrasion caused by the impact of a cartridge case may simulate an atypical muzzle imprint mark, in International Journal of Legal Medicine, vol. 130, n. 3, 2016-05, pp. 751–757, DOI:10.1007/s00414-015-1281-4. URL consultato il 27 agosto 2023.
- ^ Ashesh Gunwantrao Wankhede, Patterned injuries caused by wooden plank, in Journal of Forensic and Legal Medicine, vol. 15, n. 2, 2008-02, pp. 118–123, DOI:10.1016/j.jflm.2007.04.002. URL consultato il 27 agosto 2023.
- ^ David W. Koenig, Barb Dvoracek e Rebecca Vongsa, In vitro prediction of in vivo skin damage associated with the wiping of dry tissue against skin, in Skin research and technology: official journal of International Society for Bioengineering and the Skin (ISBS) [and] International Society for Digital Imaging of Skin (ISDIS) [and] International Society for Skin Imaging (ISSI), vol. 19, n. 1, 2013-02, pp. e453–458, DOI:10.1111/j.1600-0846.2012.00663.x. URL consultato il 27 agosto 2023.
- ^ Marilyn Sawyer Sommers, Defining patterns of genital injury from sexual assault: a review, in Trauma, Violence & Abuse, vol. 8, n. 3, 2007-07, pp. 270–280, DOI:10.1177/1524838007303194. URL consultato il 27 agosto 2023.
- ^ Robert M. Cavanaugh, Self-mutilation as a manifestation of sexual abuse in adolescent girls, in Journal of Pediatric and Adolescent Gynecology, vol. 15, n. 2, 2002-04, pp. 97–100, DOI:10.1016/s1083-3188(01)00151-6. URL consultato il 27 agosto 2023.
- ^ Jack Crane, Interpretation of non-genital injuries in sexual assault, in Best Practice & Research. Clinical Obstetrics & Gynaecology, vol. 27, n. 1, 2013-02, pp. 103–111, DOI:10.1016/j.bpobgyn.2012.08.009. URL consultato il 27 agosto 2023.
- ^ Stephen C. Boos, Angela J. Rosas e Cathy Boyle, Anogenital injuries in child pedestrians run over by low-speed motor vehicles: four cases with findings that mimic child sexual abuse, in Pediatrics, vol. 112, 1 Pt 1, 2003-07, pp. e77–84, DOI:10.1542/peds.112.1.e77. URL consultato il 27 agosto 2023.
- ^ Santo Gratteri, Pietrantonio Ricci e Pietro Tarzia, When a suicide becomes a forensic enigma: The role of hanging marks and tools of suspension, in The Medico-Legal Journal, vol. 85, n. 3, 2017-09, pp. 141–144, DOI:10.1177/0025817217694528. URL consultato il 27 agosto 2023.
- ^ a b c d e f g h i j k l m n Shrestha R, Krishan K, Ishaq H, et al. Abrasion. StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan-
- ^ C. Tiagi, I. Walia e A. Singh, Prevalence of minor injuries among underfives in a Chandigarh slum, in Indian Pediatrics, vol. 37, n. 7, 2000-07, pp. 755–758. URL consultato il 27 agosto 2023.
- ^ a b Tomaz Velnar, T. Bailey e V. Smrkolj, The wound healing process: an overview of the cellular and molecular mechanisms, in The Journal of International Medical Research, vol. 37, n. 5, 2009, pp. 1528–1542, DOI:10.1177/147323000903700531. URL consultato il 27 agosto 2023.
- ^ J. E. Alonso, J. Lee e A. R. Burgess, The management of complex orthopedic injuries, in The Surgical Clinics of North America, vol. 76, n. 4, 1996-08, pp. 879–903, DOI:10.1016/s0039-6109(05)70486-2. URL consultato il 27 agosto 2023.
- ^ a b Albert E. Rivera e James M. Spencer, Clinical aspects of full-thickness wound healing, in Clinics in Dermatology, vol. 25, n. 1, 2007, pp. 39–48, DOI:10.1016/j.clindermatol.2006.10.001. URL consultato il 27 agosto 2023.
- ^ I. Robertson e P. R. Hodge, Histopathology of healing abrasions, in Forensic Science, vol. 1, n. 1, 1972-04, pp. 17–25, DOI:10.1016/0300-9432(72)90145-8. URL consultato il 27 agosto 2023.
- ^ a b c d P. Betz, Histological and enzyme histochemical parameters for the age estimation of human skin wounds, in International Journal of Legal Medicine, vol. 107, n. 2, 1994, pp. 60–68, DOI:10.1007/BF01225491. URL consultato il 27 agosto 2023.
- ^ a b c d Judith Fronczek, Ronald Lulf e H. Ibrahim Korkmaz, Analysis of inflammatory cells and mediators in skin wound biopsies to determine wound age in living subjects in forensic medicine, in Forensic Science International, vol. 247, 2015-02, pp. 7–13, DOI:10.1016/j.forsciint.2014.11.014. URL consultato il 27 agosto 2023.
- ^ a b c d J. Raekallio, Determination of the age of wounds by histochemical and biochemical methods, in Forensic Science, vol. 1, n. 1, 1972-04, pp. 3–16, DOI:10.1016/0300-9432(72)90144-6. URL consultato il 27 agosto 2023.
- ^ a b c d Ibrahim Uzün, Elif Akyildiz e Mehmet Akif Inanici, Histopathological differentiation of skin lesions caused by electrocution, flame burns and abrasion, in Forensic Science International, vol. 178, n. 2-3, 4 luglio 2008, pp. 157–161, DOI:10.1016/j.forsciint.2008.03.012. URL consultato il 27 agosto 2023.
- ^ Eric A. Gantwerker e David B. Hom, Skin: histology and physiology of wound healing, in Facial Plastic Surgery Clinics of North America, vol. 19, n. 3, 2011-08, pp. 441–453, DOI:10.1016/j.fsc.2011.06.009. URL consultato il 27 agosto 2023.
- ^ W. Wigger-Alberti, M. Kuhlmann e S. Ekanayake, Using a novel wound model to investigate the healing properties of products for superficial wounds, in Journal of Wound Care, vol. 18, n. 3, 2009-03, pp. 123–128, 131, DOI:10.12968/jowc.2009.18.3.39813. URL consultato il 27 agosto 2023.
- ^ Guy L. Lanzi, Facial Injuries in Sports, Soft Tissue Injuries (Abrasions, Contusions, Lacerations), in Clinics in Sports Medicine, vol. 36, n. 2, 2017-04, pp. 287–298, DOI:10.1016/j.csm.2016.11.008. URL consultato il 27 agosto 2023.
- ^ Alexander L. Sliwicki e Kelly Orringer, Corneal Abrasions, in Pediatrics in Review, vol. 44, n. 6, 1º giugno 2023, pp. 343–345, DOI:10.1542/pir.2022-005537. URL consultato il 27 agosto 2023.
- ^ Elana Meer, Seanna Grob e Erik L. Antonsen, Ocular conditions and injuries, detection and management in spaceflight, in NPJ microgravity, vol. 9, n. 1, 16 maggio 2023, pp. 37, DOI:10.1038/s41526-023-00279-y. URL consultato il 27 agosto 2023.
- ^ James H. Diaz, Skin and soft tissue infections following marine injuries and exposures in travelers, in Journal of Travel Medicine, vol. 21, n. 3, 2014, pp. 207–213, DOI:10.1111/jtm.12115. URL consultato il 27 agosto 2023.
- ^ Y. K. Chin, M. Y. Ina-Salwany e M. Zamri-Saad, Effects of skin abrasion in immersion challenge with Vibrio harveyi in Asian seabass Lates calcarifer fingerlings, in Diseases of Aquatic Organisms, vol. 137, n. 3, 16 gennaio 2020, pp. 167–173, DOI:10.3354/dao03435. URL consultato il 27 agosto 2023.
- ^ Ariel Knowles e Donald A. Glass, Keloids and Hypertrophic Scars, in Dermatologic Clinics, vol. 41, n. 3, 2023-07, pp. 509–517, DOI:10.1016/j.det.2023.02.010. URL consultato il 27 agosto 2023.
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikimedia Commons contiene immagini o altri file su abrasione
Wikimedia Commons contiene immagini o altri file su abrasione
Collegamenti esterni[modifica | modifica wikitesto]
- (EN) abrasion, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.