Spirometria: differenze tra le versioni
Agg.rif.bibliog. |
Agg.rif.bibliografico |
||
| Riga 41: | Riga 41: | ||
=== Test correlati === |
=== Test correlati === |
||
La spirometria può anche essere parte di un test di provocazione bronchiale, utilizzato per determinare l'eventuale presenza di iperreattività bronchiale, ad esempio per verificare la presenza di asma occupazionale.<ref name="pmid12803362">{{cita pubblicazione |autore= Tan RA |coautori= Spector SL |titolo= Provocation studies in the diagnosis of occupational asthma |rivista= Immunol Allergy Clin North Am |volume=23 |issue=2 |pages=251–67 |mese= Mag |anno= 2003 |pmid=12803362 |doi= |url=}}</ref> Il test può essere effettuato sia tramite l'esecuzione di un esercizio fisico intenso, sia all'inalazione di aria fredda/secca, oppure con l'inalazione di un agente farmaceutico come la [[metacolina]] o l'[[istamina]].<ref name="pmid12803362">{{cita pubblicazione |autore= Tan RA |coautori= Spector SL |titolo= Provocation studies in the diagnosis of occupational asthma |rivista= Immunol Allergy Clin North Am |volume=23 |numero=2 |pages=251–67 |mese= Mag |anno= 2003 |pmid=12803362 |doi= |url=}}</ref><br> |
La spirometria può anche essere parte di un test di provocazione bronchiale, utilizzato per determinare l'eventuale presenza di iperreattività bronchiale, ad esempio per verificare la presenza di asma occupazionale.<ref name="pmid12803362">{{cita pubblicazione |autore= Tan RA |coautori= Spector SL |titolo= Provocation studies in the diagnosis of occupational asthma |rivista= Immunol Allergy Clin North Am |volume=23 |issue=2 |pages=251–67 |mese= Mag |anno= 2003 |pmid=12803362 |doi= |url=}}</ref> Il test può essere effettuato sia tramite l'esecuzione di un esercizio fisico intenso, sia all'inalazione di aria fredda/secca, oppure con l'inalazione di un agente farmaceutico come la [[metacolina]] o l'[[istamina]].<ref name="pmid12803362">{{cita pubblicazione |autore= Tan RA |coautori= Spector SL |titolo= Provocation studies in the diagnosis of occupational asthma |rivista= Immunol Allergy Clin North Am |volume=23 |numero=2 |pages=251–67 |mese= Mag |anno= 2003 |pmid=12803362 |doi= |url=}}</ref><ref name="pmid24162903">{{cita pubblicazione |autore= Shah S |coautori= Sharma G |titolo= Current clinical diagnostic tests for asthma |rivista= Adv. Exp. Med. Biol. |volume=795 |numero= |pagine=75–80 |anno=2014 |pmid=24162903 |doi=10.1007/978-1-4614-8603-9_5 |url=}}</ref><br> |
||
A volte, per valutare la reversibilità di una condizione di broncospasmo, può essere somministrato un broncodilatatore poco prima di effettuare un altro test spirometrico da confrontarsi con un test basale. |
A volte, per valutare la reversibilità di una condizione di broncospasmo, può essere somministrato un broncodilatatore poco prima di effettuare un altro test spirometrico da confrontarsi con un test basale. |
||
Comunemente ci si riferisce a questo tipo di esame con il termine di test spirometrico di reversibilità, oppure spirometria post broncodilatatore, ed è un test di grande importanza che può aiutare a fare diagnosi differenziale di asma rispetto a BPCO.<ref name="pmid18982204">{{cite journal |author=Silvestri IC, Pereira CA, Rodrigues SC |title=Comparison of spirometric changes in the response to bronchodilators of patients with asthma or chronic obstructive pulmonary disease |journal=J Bras Pneumol |volume=34 |issue=9 |pages=675–82 |year=2008 |month=September |pmid=18982204 |doi= |url=http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1806-37132008000900007&lng=en&nrm=iso&tlng=en |accessdate=2014-06-04}}</ref> |
Comunemente ci si riferisce a questo tipo di esame con il termine di test spirometrico di reversibilità, oppure spirometria post broncodilatatore, ed è un test di grande importanza che può aiutare a fare diagnosi differenziale di asma rispetto a BPCO.<ref name="pmid18982204">{{cite journal |author=Silvestri IC, Pereira CA, Rodrigues SC |title=Comparison of spirometric changes in the response to bronchodilators of patients with asthma or chronic obstructive pulmonary disease |journal=J Bras Pneumol |volume=34 |issue=9 |pages=675–82 |year=2008 |month=September |pmid=18982204 |doi= |url=http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1806-37132008000900007&lng=en&nrm=iso&tlng=en |accessdate=2014-06-04}}</ref> |
||
Versione delle 12:13, 5 giu 2014
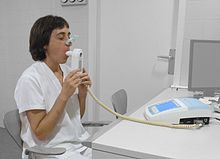
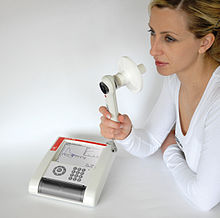
La spirometria (letteralmente la misurazione del respiro) è il più comune e diffuso esamen della funzione respiratoria. Il test si esegue con l'ausilio di uno strumento chiamato spirometro. L'indagine è molto semplice, per nulla fastidiosa e richiede solo una modesta collaborazione da parte del paziente che deve eseguire delle manovre respiratorie mentre è collegato con la bocca allo spirometro, e va a misurare la funzione del polmone, in particolare il volume e/o la velocità con cui l’area può essere inspirata o espirata da un soggetto.
Il risultato dell'indagine mostra una serie di valori che indicano capacità e volumi polmonari, oltre che il grado di pervietà (apertura) dei bronchi. La spirometria è un importante strumento utilizzato per generare grafici respiratori che sono utili nella valutazione di determinate condizioni cliniche, come l’asma bronchiale, la fibrosi polmonare, la fibrosi cistica e la bronco pneumopatia cronica ostruttiva. Il risultato della spirometria è normalmente corredato da un commento verbale aggiunto dallo specialista in cui si esprime un giudizio inerente ai valori ottenuti.
Abitualmente ci sono 4 possibili modelli di risultato che sono: normale, ostruttiva, restrittiva, e mista (ostruttiva e restrittiva). Ciascun quadro patologico viene abitualmente specificato in: lieve, moderato, grave o molto grave. Il significato del referto comunque non va mai preso isolatamente ma va considerato dal medico unitamente ai dati ottenuti dalla visita, dal racconto del paziente e da altre eventuali indagini.
Indicazioni
L’esecuzione di una spirometria è indicata nei seguenti casi:
- Diagnosi e trattamento dell’asma.[1][2][3]
- Identificazione di malattie respiratorie in pazienti che presentano sintomi di difficoltà respiratoria, nonché per distinguere un problema cardiaco da una malattia respiratoria come causa di base.[4]
- Misurare la risposta bronchiale in soggetti che si sospetta possano soffrire di asma.[4]
- Diagnosticare e differenziare tra malattie ostruttive polmonari e malattie di tipo restrittivo.[4]
- Seguire l’andamento e la storia naturale di una malattia nelle condizioni respiratorie.[4]
- Verificare il grado di insufficienza in corso di asma occupazionale.[4]
- Identificare coloro che sono a rischio di barotrauma durante le immersioni[4]
- Eseguire una valutazione del rischio pre-operatorio prima dell’esecuzione dell’anestesia e di interventi chirurgici di chirurgia cardio-toracica.[4]
- Misurare la risposta al trattamento di condizioni che sono identificabili e misurabili tramite una spirometria.[4]
- Diagnosticare una disfunzione delle corde vocali.
Test spirometrico


Spirometri
Il test di spirometria viene eseguito utilizzando un dispositivo chiamato spirometro, il quale è disponibile in diverse varietà. La maggior parte degli spirometri visualizzano i seguenti grafici, chiamati spirogrammi:
- una curva volume-tempo. Il volume (misurato in litri) viene mostrato lungo l'asse Y, mentre il tempo (misurato in secondi) viene evidenziato lungo l'asse X.
- una curva flusso-volume, che illustra graficamente la velocità del flusso d'aria sull'asse Y e il volume totale ispirato o espirato lungo l'asse X.
Procedura
La prova che testa il volume conosciuto come capacità vitale forzata (FVC) varia leggermente a seconda del materiale utilizzato. Generalmente al paziente viene chiesto di inspirare quanto più profondamente possibile, quindi di espirare nel sensore il più forte possibile e per un tempo il più a lungo possibile, preferibilmente per almeno 6 secondi. Durante l'esecuzione della prova viene utilizzato uno stringinaso morbido per evitare che l'aria possa sfuggire attraverso le narici. Si può anche ricorrere ad un filtro monouso per impedire la diffusione di microorganismi.
Limiti del test
La manovra è fortemente dipendente dalla collaborazione e dallo sforzo del paziente. Per questo motivo, generalmente, viene fatta ripetere almeno tre volte, al fine di assicurare una buona riproducibilità. Poiché i risultati dipendono dalla collaborazione del paziente, la capacità vitale forzata (FVC) può essere sottovalutata, ma mai sopravvalutata. Dal momento che la spirometria richiede la collaborazione del paziente, l'esame può essere utilizzato solo su bambini abbastanza grandi per comprendere e seguire le istruzioni fornite (di norma a partire dai 6 anni di età o più), e solo su pazienti che sono in grado di capire e seguire le istruzioni. Questo è anche il motivo per questo tipo di esame non è adatto per essere eseguito su soggetti privi di conoscenza, letargici o pesantemente sedati, oppure che presentino qualsiasi tipo di problema o limitazione che in qualche modo possa interferire con lo sforzo respiratorio vigoroso richiesto dall'esame. Per i bambini molto piccoli e le persone incoscienti sono disponibili altri tipi di test di funzionalità respiratoria.
Un'altra importante limitazione del test è legata al fatto che molti pazienti asmatici presentano disturbi intermittenti o lievi ed hanno pertanto una spirometria normale tra le diverse fasi di riacutizzazione. Ciò limita l'utilità dell'esame come test diagnostico. La spirometria, tuttavia, è molto utile come strumento di monitoraggio: un improvviso calo del Volume espiratorio massimo al secondo (VEMS o FEV1) o di un altro indice spirometrico nello stesso paziente (ad esempio il PEF, picco di flusso espiratorio), può segnalare un peggioramento del controllo del disturbo, anche se il valore assoluto dell'indice permane ancora nel range di normalità. Anche per questo motivo è opportuno che i pazienti ed i loro medici tengano nota e registrino le migliori misure personali.
Test correlati
La spirometria può anche essere parte di un test di provocazione bronchiale, utilizzato per determinare l'eventuale presenza di iperreattività bronchiale, ad esempio per verificare la presenza di asma occupazionale.[5] Il test può essere effettuato sia tramite l'esecuzione di un esercizio fisico intenso, sia all'inalazione di aria fredda/secca, oppure con l'inalazione di un agente farmaceutico come la metacolina o l'istamina.[5][6]
A volte, per valutare la reversibilità di una condizione di broncospasmo, può essere somministrato un broncodilatatore poco prima di effettuare un altro test spirometrico da confrontarsi con un test basale.
Comunemente ci si riferisce a questo tipo di esame con il termine di test spirometrico di reversibilità, oppure spirometria post broncodilatatore, ed è un test di grande importanza che può aiutare a fare diagnosi differenziale di asma rispetto a BPCO.[7]
Altre prove spirometriche complementari di funzionalità respiratoria includono la pletismografia, il test di washout di azoto, e la diffusione del monossido di carbonio (DLCO), quest'ultima utilizzata per valutare il rapporto ventilazione/perfusione.[8]
Parametri
I parametri che vengono misurati più comunemente durante l'esame spirometrico sono la Capacità Vitale (VC), la Capacità Vitale Forzata (FVC), il Volume Espiratorio Forzato (FEV) sll'intervallo di 0.5, 1 (FEV1), 2, e 3 secondi, il Flusso Espiratorio Forzato al 25–75% (FEF 25–75) e la Massima Ventilazione Volontaria (MVV), anche conosciuta come Massima Capacità Respiratoria. Altri test possono essere eseguiti in situazioni particolari.
I risultati sono generalmente forniti sia come dati grezzi (litri, litri al secondo) e in percentuale rispetto ai valori predetti o attesi per i pazienti che hanno caratteristiche simili (altezza, età, sesso e, talvolta, razza e peso). L'interpretazione dei risultati può variare a seconda del medico e la fonte dei valori previsti.
In generale, i risultati prossimi al 100% del valore predetto sono assolutamente normali, e spesso risultati oltre l'80% del valore atteso sono considerati normali. Diverse lavori scientifici con i valori attesi sono stati pubblicati e possono essere calcolati anche online basandosi su età, sesso, peso, etnia, abitudini voluttuarie (fumo di sigaretta).[9][10][11][12][13][14][15][16][17][18]
Tuttavia i risultati è bene siano rivalutati da un medico che si assume la responsabilità di correlarli con una situazione clinica ed effettuare una diagnosi accurata di una specifica situazione individuale.
Spesso, in determinate circostanze, si deve somministrare un broncodilatatore per via inalatoria e si esegue un confronto tra la prova ed il mrelativo grafico pre e post stimolo broncodilatatorio, per verificare l'efficacia del broncodilatatore ed il cosiddetto grado di reversibilità della broncocostrizione.
La capacità funzionale residua (FRC) non può essere misurata mediante la spirometria, ma può comunque essere misurata con un pletismografo oppure con un test di diluizione (ad esempio, la prova di diluizione dell'elio).
Note
- ^ American Academy of Allergy, Asthma, and Immunology, Five Things Physicians and Patients Should Question - Choosing Wisely: an initiative of the ABIM Foundation (PDF), su choosingwisely.org, American Academy of Allergy, Asthma, and Immunology. URL consultato il 4 Giugno 2014.
- ^ Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma (PDF), National Institutes of Health edizione= NIH Publication Number 08-5846, 2007.
- ^ Bateman E.D., Hurd S.S.; Barnes P.J.; Bousquet J.; Drazen J.M.; Fitzgerald M.; Gibson P.; Ohta K.; O'Byrne P.; Pedersen S.E.; Pizzichini E.; Sullivan S.D.; Wenzel S.E.; Zar H.J., Global strategy for asthma management and prevention: GINA executive summary, in European Respiratory Journal, vol. 31, n. 1, 2008, pp. 143–178, DOI:10.1183/09031936.00138707, PMID 18166595.
- ^ a b c d e f g h Pierce R, Spirometry: an essential clinical measurement, in Aust Fam Physician, vol. 34, n. 7, Lug 2005, pp. 535–9, PMID 15999163. URL consultato il 4 giugno 2014.
- ^ a b Tan RA, Spector SL, Provocation studies in the diagnosis of occupational asthma, in Immunol Allergy Clin North Am, vol. 23, Mag 2003, PMID 12803362. Errore nelle note: Tag
<ref>non valido; il nome "pmid12803362" è stato definito più volte con contenuti diversi - ^ Shah S, Sharma G, Current clinical diagnostic tests for asthma, in Adv. Exp. Med. Biol., vol. 795, 2014, pp. 75–80, DOI:10.1007/978-1-4614-8603-9_5, PMID 24162903.
- ^ Silvestri IC, Pereira CA, Rodrigues SC, Comparison of spirometric changes in the response to bronchodilators of patients with asthma or chronic obstructive pulmonary disease, in J Bras Pneumol, vol. 34, n. 9, September 2008, pp. 675–82. URL consultato il 4 giugno 2014.
- ^ Crapo RO, Morris AH, Standardized single breath normal values for carbon monoxide diffusing capacity, in Am. Rev. Respir. Dis., vol. 123, n. 2, Feb 1981, pp. 185–9, PMID 7235357.
- ^ Berglund E, Birath G; Bjure J; Grimby G; Kjellmer I; Sandqvist L, Soderholm B, Spirometric studies in normal subjects. I. Forced expirograms in subjects between 7 and 70 years of age, in Acta Med Scand, vol. 173, Feb 1963, pp. 185–92, PMID 13970718.
- ^ Cherniack RM, Raber MB, Normal standards for ventilatory function using an automated wedge spirometer, in Am. Rev. Respir. Dis., vol. 106, Lug 1972, pp. 38–46, PMID 5036832.
- ^ Crapo RO, Morris AH, Gardner RM, Reference spirometric values using techniques and equipment that meet ATS recommendations, in Am. Rev. Respir. Dis., vol. 123, n. 6, Giu 1981, pp. 659–64, PMID 7271065.
- ^ Crapo RO, Morris AH, Clayton PD, Nixon CR, Lung volumes in healthy nonsmoking adults, in Bull Eur Physiopathol Respir, vol. 18, n. 3, 1982, pp. 419–25, PMID 7074238.
- ^ Knudson RJ, Lebowitz MD, Holberg CJ, Burrows B, Changes in the normal maximal expiratory flow-volume curve with growth and aging, in Am. Rev. Respir. Dis., vol. 127, n. 6, Giu 1983, pp. 725–34, PMID 6859656.
- ^ Hedenström H, Malmberg P, Agarwal K, Reference values for lung function tests in females. Regression equations with smoking variables, in Bull Eur Physiopathol Respir, vol. 21, n. 6, 1985, pp. 551–7, PMID 4074961.
- ^ Hedenström H, Malmberg P, Fridriksson HV, Reference values for lung function tests in men: regression equations with smoking variables, in Ups. J. Med. Sci., vol. 91, n. 3, 1986, pp. 299–310, PMID 3811032.
- ^ Roca J, Sanchis J, Agusti-Vidal A, Segarra F, Navajas D, Rodriguez-Roisin R, Casan P, Sans S, Spirometric reference values from a Mediterranean population, in Bull Eur Physiopathol Respir, vol. 22, n. 3, 1986, pp. 217–24, PMID 3730638.
- ^ Hankinson JL, Odencrantz JR, Fedan KB, Spirometric reference values from a sample of the general U.S. population, in Am. J. Respir. Crit. Care Med., vol. 159, n. 1, Gen 1999, pp. 179–87, DOI:10.1164/ajrccm.159.1.9712108, PMID 9872837.
- ^ Langhammer A, Johnsen R, Gulsvik A, Holmen TL, Bjermer L, Forced spirometry reference values for Norwegian adults: the Bronchial Obstruction in Nord-Trøndelag Study, in Eur. Respir. J., vol. 18, n. 5, November 2001, pp. 770–9, PMID 11757626.