Fibrinogeno
Il fibrinogeno, o fattore I della coagulazione, è una glicoproteina plasmatica esamerica sintetizzata nel fegato.[1]
Storia
[modifica | modifica wikitesto]La scoperta del fibrinogeno avviene nel 1847 ad opera di Rudolf Virchow[2] ed inizialmente venne classificata come una proteina fibrosa insieme a cheratina e miosina.[3]
| Fibrinogeno | |
|---|---|
 | |
| Gene | |
| Locus | Chr. 4 4q23-q32 |
| Proteina | |
Caratteristiche strutturali e fisiche
[modifica | modifica wikitesto]Il fibrinogeno è una glicoproteina di 340 kDa con un ampio angolo di diffrazione ai raggi X dovuto principalmente alla sua struttura elicoidale ritorta.[3] La molecola, a simmetria bilaterale, è formata da due unità identiche a loro volta formate da tre catene polipeptidiche diverse (Aα, Bβ e γ) per una lunghezza complessiva di circa 45 nm.[4][5][6][7][8] Studi dimostrano che la struttura è la stessa nell'uomo, nella mucca, nei polli e nelle lamprede.[8]
La struttura molecolare consiste in:[8]
- una regione αC ad una delle due estremità
- due regioni D con i domini C-terminali globulari delle catene Ββ (nodulo βC) e γ (nodulo γC)
- due catene elicoidali arrotolate
- una regione E con i domini N-terminali
- un connettore αC all'altra estremità
La molecola risulta altamente eterogena per via dello splicing alternativo, estese modificazioni post traduzionali e della degradazione proteolitica. Esistono inoltre variazioni polimorfiche a livello delle catene Aα e Bβ che portano a pensare che ogni singolo individuo possa avere diversi milioni di molecole di fibrinogeno diverse nel proprio corpo.[7]
La forma morfologica più studiata è quella in cui sono presenti le catene γ' in cui gli ultimi 4 amminoacidi (γ408-411, AGVD) vengono sostituiti da 20 amminoacidi (γʹ408-427, VRPEHPAETEYDSLYPEDDL) che rappresentano 8-15% del totale delle forme di fibrinogeno circolante (~0.3 mg/mL).[8] Lo splicing alternativo è inoltre responsabile della sintesi di catena Αα con una regione C-terminale globulare (αEC) omologa alle regioni C terminali delle catene Ββ e γ.[9]
Il fibrinogeno ΑαΕ (420kDa) rappresenta circa l'1% del fibrinogeno circolante, ma i suoi livelli risultano superiori nei neonati rispetto agli adulti. La sua funzione è tutt'oggi sconosciuta ma sembra possa interagire con le integrine dei leucociti.[10]
Le modificazioni post trasduzionali possono verificarsi anche durante la sintesi (es. formazione di legami disolfurici e glicosilazione) e/o dopo la sua secrezione. L'ultrastruttura del fibrinogeno permette la formazione di 29 legami disolfurici intra e infra-catena che si ipotizza servano a mantenere la stabilità della regione E.[8]
Reattività e caratteristiche chimiche
[modifica | modifica wikitesto]Si tratta di una macromolecola bivalente solubile in grado di creare un coagulo o un gel insolubile quando viene convertito in fibrina ad opera della trombina quando quest'ultima viene attivata da una serie di reazioni enzimatiche a cascata derivanti dalla rottura della parete dei vasi sanguigni, dall'attivazione dei globuli rossi o dal contatto con una superficie estranea.[11]
Biochimica
[modifica | modifica wikitesto]Il fibrinogeno è normalmente presente nel sangue in concentrazioni comprese tra 1,5 e 4 g/L.[11]
Sintesi biologica
[modifica | modifica wikitesto]Il fibrinogeno è codificato da tre geni strettamente collegati tra loro (FGA, FGB, e FGG) ciascuno dei quali specifica la struttura primaria di una delle tre catene polipeptidiche.[4][5][6] Tali geni sono localizzati sul cromosoma 4 e vengono tradotti nei precursori delle tre catene: una pre-pro-catena Aα (644 residui amminoacidici), una pre-pro-catena Bβ (491 residui) e una pre-pro-catena γ (437 residui).[11] FGA e FGG hanno lo stesso orientamento e vengono trascritti in direzione opposta rispetto a FGB.[7] La trascrizione è regolata dai siti d'interazione con il fattore di legame CCCTC posti ai lati del cluster genico.[12]
La sintesi del composto avviene principalmente negli epatociti dove l'mRNA del fibrinogeno viene sottoposto a splicing e trascritto con conseguenti modificazioni post trasduzionali dei peptidi. I polipeptidi Aα, Bβ e γ vengono assemblati a formare intermedi Αα-γ e Ββ-γ, quindi in 2 catene Αα-Ββ-γ per diventare (ΑαΒβγ)2 che viene rilasciato nel sangue. La sintesi del fibrinogeno aumenta con l'età ed è altamente sensibile ai processi infiammatori. La quantità di fibrinogeno circolante può essere ridotta utilizzando glucocorticoidi, mentre può essere aumenta dall'induzione mediata dall'interleuchina-6 nella fase acuta della risposta.[8]
Funzione
[modifica | modifica wikitesto]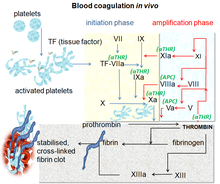
Il fibrinogeno funziona da substrato per tre enzimi: la trombina, la plasmina e il fattore XIIIa.[13] Studi evidenziano il ruolo del fibrinogeno come agente mitogeno per linee cellulari linfatiche e delle cellule progenitrici ematopoietiche umane, infatti sulle catene Aα e Bβ sono presenti siti mitogenici..[14][15] Uno studio in vitro evidenzia come la catena Bβ purificata del fibrinogeno sia in grado di stimolare i fibroblasti.[14]
La molecola svolge un ruolo essenziale in diversi processi biologici tra cui:[11]
- emostasi
- coagulazione
- infiammazione
- angiogenesi
Emostasi
[modifica | modifica wikitesto]Il fibrinogeno svolge un ruolo importante in quella che viene definita l'emostasi primaria, ovvero il processo di aggregazione delle piastrine con conseguente formazione di un coagulo piastrinico a livello della ferita. Le molecole di fibrinogeno agiscono come ponte tra le piastrine quando le estremità della molecola si legano al complesso recettoriale integrinico IIb/IIIa presente su quest'ultime.[11]
Coagulazione
[modifica | modifica wikitesto]In vivo esiste un equilibrio tra coagulazione, trasformazione del fibrinogeno in fibrina e fibrinolisi che quando viene manca può portare all'eccessivo sanguinamento o alla trombosi.[11]
Malattie correlate
[modifica | modifica wikitesto]La sovra espressione di un singolo gene codificante risulta nella sovra espressione degli altri due.[8]
Le malattie che necessitano di terapia sostitutiva del fibrinogeno sono sia congenite che acquisite. Esse possono riguardare la quantità di fibrinogeno o la sua struttura. Tra queste troviamo:[8][13]
- deficit di tipo I
- deficit di tipo II
I deficit di tipo I sono associati a mutazioni dei geni strutturali del fibrinogeno, in particolare FGA, che risultano nella mancata presenza di parte della sequenza codificante, alterazioni nella trascrizione, nello splicing dell'mRNA, nella stabilità dell'mRNA, nella sintesi proteica, nell'assemblaggio della proteina o nella sua secrezione. I deficit di tipo II risultano invece in cambiamenti nella quantità di fibrinogeno prodotto.[8]
Uno studio del 2019 collega il fibrinogeno allo sviluppo tumorale e all'aumento del potenziale metastatico delle cellule tumorali circolanti.[16] La molecola, insieme alla fibrina, è stata implicata anche nella patogenesi della malattia a cellule falciformi[17] e patologie della mucosa orale.[18] In pazienti affetti da Covid-19 i livelli di fibrinogeno risultano alti, probabilmente a seguito della risposta infiammatoria acuta.[8]
Terapia sostitutiva
[modifica | modifica wikitesto]La terapia sostitutiva può inoltre essere utilizzata da pazienti affetti da:[13]
- coagulazione intravascolare disseminata
- malattie del fegato
Essa viene inoltre utilizzata per pazienti che hanno subito traumi, coloro che devono essere sottoposti a operazioni chirurgiche con bypass cardiopolmonare e in caso di emorragia nelle donne in gravidanza.[13]
La terapia sostitutiva del fibrinogeno può essere somministrata per via endovenosa utilizzando plasma fresco congelato, crioprecipitato, concentrato di fibrinogeno, ovvero tramite adesivi liquidi topici.[13]
Il plasma fresco congelato ha una concentrazione di fibrinogeno pari a 1-3 mg/ml e pertanto, qualora sia l'unico mezzo, deve essere somministrato in grandi quantità con il rischio di complicanze associate all'ipervolemia. Viene comunque utilizzato spesso nei pazienti con traumi.[19][20]
Il crioprecipitato contiene fibrinogeno, fattore VIII, VWF, fattore XIII e fibronectina con una concentrazione di circa 20 mg/mL. Il prodotto è in grado di alzare il livello di fibrinogeno di 7-10 mg/dL, ma ha un'emivita di circa 4 ore.[20]
Il concentrato di fibrinogeno è ottenuto grazie alla concentrazione del plasma umano mediante una procedura di crioprecipitazione. Viene generalmente commercializzato come polvere liofilizzata che può essere facilmente reidratata con acqua sterile.[13]
Gli adesivi liquidi contengono generalmente concentrati di proteine della coagulazione liofilizzate, perlopiù fibrinogeno, fattore XIII, fibronectina e trombina.[21]
Gli effetti collaterali possono includere:[13]
- reazioni anafilattiche
- complicazioni tromboemboliche
- brividi
- febbre
- nausea
- vomito
Note
[modifica | modifica wikitesto]- ^ Jasmeen Kaur e Ankit Jain, Fibrinogen, StatPearls Publishing, 2024. URL consultato il 5 giugno 2024.
- ^ (EN) Marlien Pieters e Alisa S. Wolberg, Fibrinogen and fibrin: An illustrated review, in Research and Practice in Thrombosis and Haemostasis, vol. 3, n. 2, 2019-04, pp. 161–172, DOI:10.1002/rth2.12191. URL consultato il 5 giugno 2024.
- ^ a b K. BAILEY, W. T. ASTBURY e K. M. RUDALL, FIBRINOGEN AND FIBRIN AS MEMBERS OF THE KERATIN-MYOSIN GROUP, in Nature, vol. 151, n. 3843, 1943-06, pp. 716–717, DOI:10.1038/151716a0. URL consultato il 5 giugno 2024.
- ^ a b Dominic W. Chung, Mark W. Rixon e Benito G. Que, CLONING OF FIBRINOGEN GENES AND THEIR cDNA*, in Annals of the New York Academy of Sciences, vol. 408, n. 1, 1983-06, pp. 449–456, DOI:10.1111/j.1749-6632.1983.tb23265.x. URL consultato il 5 giugno 2024.
- ^ a b Dominic W. Chung, Jeff E. Harris e Earl W. Davie, Nucleotide Sequences of the Three Genes Coding for Human Fibrinogen, Springer US, 1990, pp. 39–48, ISBN 978-1-4613-6697-3. URL consultato il 5 giugno 2024.
- ^ a b Ernest Beutler e Ian H. Porter, The molecular basis of blood diseases. G. Stamatoyannopoulos, A.W. Nienhuis, P. Leder, P.W. Majerus. Philadelphia: W.B. Saunders Company, 1987, 747 pp $95.00, in American Journal of Medical Genetics, vol. 29, n. 3, 1988-03, pp. 701–702, DOI:10.1002/ajmg.1320290339. URL consultato il 5 giugno 2024.
- ^ a b c (EN) Sarah Herrick, Olivier Blanc-Brude e Andrew Gray, Fibrinogen, in The International Journal of Biochemistry & Cell Biology, vol. 31, n. 7, 1999-07, pp. 741–746, DOI:10.1016/S1357-2725(99)00032-1. URL consultato il 6 giugno 2024.
- ^ a b c d e f g h i j (EN) Alisa S. Wolberg, Fibrinogen and fibrin: synthesis, structure, and function in health and disease, in Journal of Thrombosis and Haemostasis, vol. 21, n. 11, 2023-11, pp. 3005–3015, DOI:10.1016/j.jtha.2023.08.014. URL consultato il 6 giugno 2024.
- ^ GERD GRIENINGER, Contribution of the αEC Domain to the Structure and Function of Fibrinogen‐420, in Annals of the New York Academy of Sciences, vol. 936, n. 1, 2001-06, pp. 44–64, DOI:10.1111/j.1749-6632.2001.tb03493.x. URL consultato il 6 giugno 2024.
- ^ Valeryi K. Lishko, Valentin P. Yakubenko e Kathe M. Hertzberg, The alternatively spliced αEC domain of human fibrinogen-420 is a novel ligand for leukocyte integrins αMβ2 and αXβ2, in Blood, vol. 98, n. 8, 15 ottobre 2001, pp. 2448–2455, DOI:10.1182/blood.v98.8.2448. URL consultato il 6 giugno 2024.
- ^ a b c d e f John W. Weisel e Rustem I. Litvinov, Fibrin Formation, Structure and Properties, vol. 82, Springer International Publishing, 2017, pp. 405–456, DOI:10.1007/978-3-319-49674-0_13, ISBN 978-3-319-49672-6. URL consultato il 5 giugno 2024.
- ^ C. Espitia Jaimes, R.J. Fish e M. Neerman‐Arbez, Local chromatin interactions contribute to expression of the fibrinogen gene cluster, in Journal of Thrombosis and Haemostasis, vol. 16, n. 10, 2018-10, pp. 2070–2082, DOI:10.1111/jth.14248. URL consultato il 6 giugno 2024.
- ^ a b c d e f g Jasmeen Kaur e Ankit Jain, Fibrinogen, StatPearls Publishing, 2024. URL consultato il 5 giugno 2024.
- ^ a b (EN) Andrew J. Gray, Pyong Woo Park e Thomas J. Broekelmann, The Mitogenic Effects of the Bβ Chain of Fibrinogen Are Mediated through Cell Surface Calreticulin, in Journal of Biological Chemistry, vol. 270, n. 44, 1995-11, pp. 26602–26606, DOI:10.1074/jbc.270.44.26602. URL consultato il 6 giugno 2024.
- ^ (EN) Antoine Héron, Jean-Pierre Lévesque e Antoinette Hatzfeld, Mitogenic Effect of Fibrinogen on Hematopoietic Cells: Involvement of Two Distinct Specific Receptors, MFR and ICAM-1, in Biochemical and Biophysical Research Communications, vol. 246, n. 1, 1998-05, pp. 231–237, DOI:10.1006/bbrc.1998.8583. URL consultato il 6 giugno 2024.
- ^ Hau C. Kwaan e Paul F. Lindholm, Fibrin and Fibrinolysis in Cancer, in Seminars in Thrombosis and Hemostasis, vol. 45, n. 04, 30 aprile 2019, pp. 413–422, DOI:10.1055/s-0039-1688495. URL consultato il 6 giugno 2024.
- ^ Md Nasimuzzaman, Paritha I. Arumugam e Eric S. Mullins, Elimination of the fibrinogen integrin αMβ2-binding motif improves renal pathology in mice with sickle cell anemia, in Blood Advances, vol. 3, n. 9, 10 maggio 2019, pp. 1519–1532, DOI:10.1182/bloodadvances.2019032342. URL consultato il 6 giugno 2024.
- ^ Lakmali M. Silva, Andrew D. Doyle e Teresa Greenwell-Wild, Fibrin is a critical regulator of neutrophil effector function at the oral mucosal barrier, in Science, vol. 374, n. 6575, 24 dicembre 2021, DOI:10.1126/science.abl5450. URL consultato il 6 giugno 2024.
- ^ Giuseppe Lippi, Emmanuel J. Favaloro e Massimo Franchini, Paradoxical thrombosis part 1: factor replacement therapy, inherited clotting factor deficiencies and prolonged APTT, in Journal of Thrombosis and Thrombolysis, vol. 34, n. 3, 29 maggio 2012, pp. 360–366, DOI:10.1007/s11239-012-0753-3. URL consultato il 5 giugno 2024.
- ^ a b Jerrold H. Levy e Lawrence T. Goodnough, How I use fibrinogen replacement therapy in acquired bleeding, in Blood, vol. 125, n. 9, 26 febbraio 2015, pp. 1387–1393, DOI:10.1182/blood-2014-08-552000. URL consultato il 5 giugno 2024.
- ^ Osvaldo Chiara, Stefania Cimbanassi e Giovanni Bellanova, A systematic review on the use of topical hemostats in trauma and emergency surgery, in BMC Surgery, vol. 18, n. 1, 29 agosto 2018, DOI:10.1186/s12893-018-0398-z. URL consultato il 5 giugno 2024.
Bibliografia
[modifica | modifica wikitesto]- Collen D, Tytgat GN, Claeys H, Piessens R. Metabolism and distribution of fibrinogen. I. Fibrinogen turnover in physiological conditions in humans. Br J Haematol. 1972 Jun;22(6):681-700.
- Casini A, de Moerloose P., Congenital Fibrinogen Disorders Group. Management of congenital quantitative fibrinogen disorders: a Delphi consensus. Haemophilia. 2016 Nov;22(6):898-905.
- Schöchl H, Nienaber U, Maegele M, Hochleitner G, Primavesi F, Steitz B, Arndt C, Hanke A, Voelckel W, Solomon C. Transfusion in trauma: thromboelastometry-guided coagulation factor concentrate-based therapy versus standard fresh frozen plasma-based therapy. Crit Care. 2011;15(2):R83.
- Innerhofer P, Westermann I, Tauber H, Breitkopf R, Fries D, Kastenberger T, El Attal R, Strasak A, Mittermayr M. The exclusive use of coagulation factor concentrates enables reversal of coagulopathy and decreases transfusion rates in patients with major blunt trauma. Injury. 2013 Feb;44(2):209-16.
- Venugopal A. Disseminated intravascular coagulation. Indian J Anaesth. 2014 Sep;58(5):603-8.
- Rahe-Meyer N, Solomon C, Hanke A, Schmidt DS, Knoerzer D, Hochleitner G, Sørensen B, Hagl C, Pichlmaier M. Effects of fibrinogen concentrate as first-line therapy during major aortic replacement surgery: a randomized, placebo-controlled trial. Anesthesiology. 2013 Jan;118(1):40-50.
- Solomon C, Schöchl H, Hanke A, Calatzis A, Hagl C, Tanaka K, Rahe-Meyer N. Haemostatic therapy in coronary artery bypass graft patients with decreased platelet function: comparison of fibrinogen concentrate with allogeneic blood products. Scand J Clin Lab Invest. 2012 Apr;72(2):121-8.
- Szecsi PB, Jørgensen M, Klajnbard A, Andersen MR, Colov NP, Stender S. Haemostatic reference intervals in pregnancy. Thromb Haemost. 2010 Apr;103(4):718-27.
- Era S, Matsunaga S, Matsumura H, Murayama Y, Takai Y, Seki H. Usefulness of shock indicators for determining the need for blood transfusion after massive obstetric hemorrhage. J Obstet Gynaecol Res. 2015 Jan;41(1):39-43.
- Wang L, Matsunaga S, Mikami Y, Takai Y, Terui K, Seki H. Pre-delivery fibrinogen predicts adverse maternal or neonatal outcomes in patients with placental abruption. J Obstet Gynaecol Res. 2016 Jul;42(7):796-802.
- Franchini M, Lippi G. Fibrinogen replacement therapy: a critical review of the literature. Blood Transfus. 2012 Jan;10(1):23-7.
- Schöchl H, Maegele M, Solomon C, Görlinger K, Voelckel W. Early and individualized goal-directed therapy for trauma-induced coagulopathy. Scand J Trauma Resusc Emerg Med. 2012 Feb 24;20:15.
- Görlinger K. [Coagulation management during liver transplantation]. Hamostaseologie. 2006 Aug;26(3 Suppl 1):S64-76.
- Chiara O, Cimbanassi S, Bellanova G, Chiarugi M, Mingoli A, Olivero G, Ribaldi S, Tugnoli G, Basilicò S, Bindi F, Briani L, Renzi F, Chirletti P, Di Grezia G, Martino A, Marzaioli R, Noschese G, Portolani N, Ruscelli P, Zago M, Sgardello S, Stagnitti F, Miniello S. A systematic review on the use of topical hemostats in trauma and emergency surgery. BMC Surg. 2018 Aug 29;18(1):68.
- Peyvandi F, Haertel S, Knaub S, Mannucci PM. Incidence of bleeding symptoms in 100 patients with inherited afibrinogenemia or hypofibrinogenemia. J Thromb Haemost. 2006 Jul;4(7):1634-7.
- Ganter MT, Hofer CK. Coagulation monitoring: current techniques and clinical use of viscoelastic point-of-care coagulation devices. Anesth Analg. 2008 May;106(5):1366-75.
- Roberts I, Shakur H, Coats T, Hunt B, Balogun E, Barnetson L, Cook L, Kawahara T, Perel P, Prieto-Merino D, Ramos M, Cairns J, Guerriero C. The CRASH-2 trial: a randomised controlled trial and economic evaluation of the effects of tranexamic acid on death, vascular occlusive events and transfusion requirement in bleeding trauma patients. Health Technol Assess. 2013 Mar;17(10):1-79. [PMC free article]
- da Luz LT, Nascimento B, Rizoli S. Thrombelastography (TEG®): practical considerations on its clinical use in trauma resuscitation. Scand J Trauma Resusc Emerg Med. 2013 Apr 16;21:29. [PMC free article]
- Solomon C, Gröner A, Ye J, Pendrak I. Safety of fibrinogen concentrate: analysis of more than 27 years of pharmacovigilance data. Thromb Haemost. 2015 Apr;113(4):759-71.
- Rahe-Meyer N, Hanke A, Schmidt DS, Hagl C, Pichlmaier M. Fibrinogen concentrate reduces intraoperative bleeding when used as first-line hemostatic therapy during major aortic replacement surgery: results from a randomized, placebo-controlled trial. J Thorac Cardiovasc Surg. 2013 Mar;145(3 Suppl):S178-85.
- Weber CF, Görlinger K, Meininger D, Herrmann E, Bingold T, Moritz A, Cohn LH, Zacharowski K. Point-of-care testing: a prospective, randomized clinical trial of efficacy in coagulopathic cardiac surgery patients. Anesthesiology. 2012 Sep;117(3):531-47. [PubMed]
Voci correlate
[modifica | modifica wikitesto]Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su fibrinogeno
Wikimedia Commons contiene immagini o altri file su fibrinogeno
Collegamenti esterni
[modifica | modifica wikitesto]| Controllo di autorità | Thesaurus BNCF 12895 · LCCN (EN) sh85048030 · BNF (FR) cb11978549z (data) · J9U (EN, HE) 987007531248305171 |
|---|