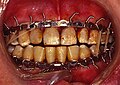
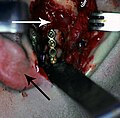
Frattura della mandibola
La frattura della mandibola, è una frattura dell'osso mandibolare. In circa il 60% dei casi l'interruzione avviene in due punti. Può comportare una ridotta capacità di aprire completamente la bocca. Spesso i denti non si sentiranno correttamente allineati o potrebbe esserci sanguinamento delle gengive. Le fratture mandibolari si verificano più comunemente tra i maschi nei loro 30 anni.[1]
Le fratture mandibolari sono in genere il risultato di un trauma[1] come una caduta sul mento o un colpo laterale. Raramente possono essere dovuti a osteonecrosi o tumori nell'osso. L'area più comune di frattura sono il condilo (36%), il corpo (21%), l'angolo (20%) e la sinfisi (14%). Mentre può essere fatta una diagnosi con una semplice radiografia, le moderne scansioni TAC sono più accurate.
Non è necessario un intervento chirurgico immediato.[1] Occasionalmente le persone possono tornare a casa e sottoporsi a un intervento chirurgico nei giorni successivi. È possibile utilizzare una serie di tecniche chirurgiche tra cui la fissazione maxillomandibolare e la fissazione interna a riduzione aperta (ORIF).[2] Le persone vengono spesso sottoposte a regimi antibiotici come la penicillina per un breve periodo di tempo.[3] Le prove a supporto di questa pratica tuttavia sono scarse.[4]
Segni e sintomi
[modifica | modifica wikitesto]Generale
[modifica | modifica wikitesto]Di gran lunga, i due sintomi più comuni descritti sono il dolore e la sensazione che i denti non si incontrino più correttamente (malocclusione traumatica o disocclusione). I denti sono molto sensibili alla pressione (propriocezione), quindi anche un piccolo cambiamento nella posizione dei denti genererà questa sensazione. Le persone potrebbero essere inoltre molto sensibili nel toccare la superficie della mascella rotta, o in caso di frattura condilare la zona appena davanti al trago dell'orecchio risulta molto sensibile al tatto.
Altri sintomi possono includere denti molli (i denti su entrambi i lati della frattura si sentiranno allentati perché la frattura è mobile), intorpidimento (perché il nervo alveolare inferiore corre lungo la mascella e può essere compresso da una frattura) e trisma (difficoltà ad aprire la bocca).
Fuori dalla bocca si possono vedere segni di gonfiore, lividi e deformità. Le fratture condilari sono profonde, quindi è raro vedere un significativo gonfiore, sebbene il trauma possa causare fratture dell'osso anteriore del meato uditivo esterno, quindi a volte si possono vedere ecchimosi o sanguinamento nel canale uditivo. L'apertura della bocca può essere ridotta (meno di 3 centimetri). Possono esserci intorpidimento o sensazione alterata (anestesia/parestesia nel mento e nel labbro inferiore (distribuzione del nervo mentale).
Intraoralmente, se la frattura si verifica nell'area portante del dente, si può vedere un distanziamento tra i denti su entrambi i lati della frattura o si può vedere uno spazio (spesso scambiato per un dente perso) e sanguinamento dalla gengiva nell'area. Può esserci un morso aperto in cui i denti inferiori non incontrano più i denti superiori. Nel caso di una frattura unilaterale del condilo i denti posteriori sul lato della frattura si incontreranno e il morso aperto diventerà progressivamente più grande verso l'altro lato della bocca.
A volte si sviluppano lividi nel pavimento della bocca (ecchimosi sublinguale) e la frattura può essere spostata spostando entrambi i lati del segmento fratturato. Per le fratture che si verificano nell'area portante non dentale (condilo, ramus e talvolta l'angolo) un morso aperto è una caratteristica clinica importante poiché poco altro, oltre al gonfiore, può essere evidente.[5]
Diagnosi
[modifica | modifica wikitesto]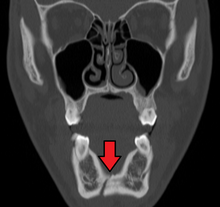
Radiografia
[modifica | modifica wikitesto]Tradizionalmente, i tessuti normali della mandibola sarebbero esposti ma presentano una sensibilità e specificità inferiori a causa della sovrapposizione delle strutture. Le viste includono le viste AP (per parassitosi), obliqua laterale (corpo, ramus, angolo, processo coronoideo) e Towne (condilo). Le fratture condilari possono essere particolarmente difficili da identificare, a seconda della direzione dello spostamento o della dislocazione condilare, quindi le sue viste multiple vengono solitamente esaminate con due viste ad angoli perpendicolari.[6]
Radiografia panoramica
[modifica | modifica wikitesto]Le radiografie panoramiche sono tomogrammi in cui la mandibola si trova nella depressione focale e mostrano un'immagine piatta della mandibola. Poiché la curva della mandibola appare in un'immagine bidimensionale, le fratture sono più facili da individuare portando ad un'accuratezza simile alla TC, tranne nella regione del condilo. Inoltre, i denti rotti, mancanti o disallineati possono spesso essere apprezzati su un'immagine panoramica che si perde spesso in normali pellicole. Lo spostamento mediale/laterale dei segmenti di frattura e in particolare del condilo sono difficili da misurare, quindi la vista è talvolta aumentata con radiografia a film normale o tomografia computerizzata per fratture della mandibola più complesse.
Tomografia computerizzata
[modifica | modifica wikitesto]La tomografia computerizzata è la più sensibile e specifica delle tecniche di imaging. Le ossa facciali possono essere visualizzate come fette attraverso lo scheletro nei piani assiale, coronale o sagittale. Le immagini possono essere ricostruite in una vista tridimensionale, per dare un migliore senso dello spostamento di vari frammenti. La ricostruzione 3D, tuttavia, può mascherare fratture più piccole a causa della media del volume, artefatto di dispersione e strutture circostanti semplicemente bloccando la vista delle aree sottostanti.
La ricerca ha dimostrato che la radiografia panoramica è simile alla tomografia computerizzata nella sua precisione diagnostica per fratture della mandibola ed entrambe sono più accurate della radiografia a pellicola normale.[7] Le indicazioni per usare la TC per la frattura della mandibola variano in base alla regione, ma non sembra aggiungersi alla diagnosi o alla pianificazione del trattamento tranne che per le fratture di tipo sminuzzato o avulsivo,[8] sebbene ci sia un migliore accordo clinico sulla posizione e l'assenza di fratture con TC rispetto alla radiografia panoramica.[9]
-
Radiografia panoramica di una semplice frattura della mandibola del corpo mandibolare destro, minimamente spostata. Si noti che i denti a sinistra della frattura non si toccano
-
Immagine obliqua laterale che mostra una mandibola fratturata.
-
La visione di Towne di una frattura bilaterale del condilo. La freccia bianca è una frattura sul collo del condilo. La freccia nera mostra il condilo tirato verso la mediale. La stessa lesione può essere vista dalla parte opposta
-
Ricostruzione TC 3D della frattura della mandibola, freccia bianca segna frattura, freccia rossa segna uno spostamento moderato e morso aperto
-
Radiografia occlusale di una frattura della parassitosi mandibolare
Classificazione
[modifica | modifica wikitesto]Esistono vari sistemi di classificazione delle fratture mandibolari.
Posizione
[modifica | modifica wikitesto]
Questa è la classificazione più utile, perché sia i segni e i sintomi, sia il trattamento dipendono dalla posizione della frattura.[10] La mandibola è di solito divisa nelle seguenti zone allo scopo di descrivere la posizione di una frattura (vedi diagramma): condilare, processo coronoideo, ramus, angolo della mandibola, corpo (aree molari e premolari), parasinfisi e sinfisi.
Alveolare
[modifica | modifica wikitesto]Questo tipo di frattura coinvolge l'alveolo, chiamato anche processo alveolare della mandibola.
Condilare
[modifica | modifica wikitesto]Le fratture del condilo sono classificate in base alla posizione rispetto alla capsula dei legamenti che trattengono l'articolazione temporo-mandibolare (intracapsulare o extracapsulare), la dislocazione (indipendentemente dal fatto che la testa del condilo sia uscita o meno dall'incavo (fossa glenoidea) poiché i muscoli (pterigoideo laterale) tendono a tirare il condilo anteriore e mediale) e il collo delle fratture del condilo. Es. Frattura del collo extracapsulare, non spostata. Le fratture condiliche pediatriche hanno protocolli speciali per la gestione.[11]
Coronoide
[modifica | modifica wikitesto]Poiché il processo coronoideo della mandibola risiede in profondità in molte strutture, incluso il complesso zigomatico (ZMC), è raro che si rompa da solo. Di solito si verifica con altre fratture mandibolari o con frattura del complesso o dell'arco zigomatico. Le fratture isolate del processo coronoideo dovrebbero essere osservate con sospetto e le fratture della ZMC dovrebbero essere escluse.[12]
Ramus
[modifica | modifica wikitesto]Si dice che le fratture del ramo coinvolgano una regione inferiore delimitata da una linea obliqua che si estende dalla terza regione molare inferiore (dente del giudizio) all'attacco postero-inferiore del muscolo massetere e che non potrebbe essere meglio classificata come frattura condilare o coronoidea.
Angolo
[modifica | modifica wikitesto]L'angolo della mandibola si riferisce all'angolo creato dalla disposizione del corpo della mandibola e del ramus. Le fratture angolari sono definite come quelle che coinvolgono una regione triangolare delimitata dal bordo anteriore del muscolo massetere e una linea obliqua che si estende dalla terza regione molare inferiore (dente del giudizio) all'attacco postero-inferiore del muscolo massetere.
Corpo
[modifica | modifica wikitesto]Le fratture del corpo mandibolare sono definite come quelle che coinvolgono una regione delimitata anteriormente dalla parassinfisi (definita come una linea verticale appena distale dal dente canino ) e posteriormente dal bordo anteriore del muscolo massetere.
Parasinfisi
[modifica | modifica wikitesto]Le fratture parasinfisarie sono definite come fratture mandibolari che coinvolgono una regione delimitata bilateralmente da linee verticali appena distali dal dente canino.
Sinfisi
[modifica | modifica wikitesto]Le fratture sinfisarie sono fratture lineari che corrono nella linea mediana della mandibola (la sinfisi).
Tipo di frattura
[modifica | modifica wikitesto]Le fratture mandibolari sono anche classificate in base a categorie che descrivono le condizioni dei frammenti ossei nel sito della frattura e anche la presenza di comunicazione con l'ambiente esterno.[13]
Legno verde
[modifica | modifica wikitesto]Le fratture a legno verde sono fratture incomplete di osso flessibile e per questo motivo si verificano in genere solo nei bambini. Questo tipo di frattura ha generalmente una mobilità limitata.[13]
Semplice
[modifica | modifica wikitesto]Una semplice frattura descrive una completa sezione dell'osso con una frammentazione minima nel sito della frattura.[13]
Sminuzzato
[modifica | modifica wikitesto]L'opposto di una frattura semplice è una frattura sminuzzata, in cui l'osso è stato frantumato in frammenti, oppure vi sono fratture secondarie lungo le linee principali della frattura. Le lesioni ad alta velocità (ad es. quelle causate da proiettili, dispositivi esplosivi improvvisati, ecc. ...) causano spesso fratture sminuzzate.[13][14]
Composto
[modifica | modifica wikitesto]Una frattura composta è quella che comunica con l'ambiente esterno. Nel caso di fratture mandibolari, la comunicazione può avvenire attraverso la pelle del viso o con la cavità orale. Le fratture mandibolari che coinvolgono la porzione della mascella portante un dente sono per definizione fratture composte,[13] perché esiste almeno una comunicazione attraverso il legamento parodontale con la cavità orale e con più fratture spostate ci può essere una lacerazione della gengiva e della mucosa alveolare.
Coinvolgimento dei denti
[modifica | modifica wikitesto]Quando si verifica una frattura nella porzione portante del dente della mandibola, indipendentemente dal fatto che sia dentata o edentula, influenzerà il trattamento. Il cablaggio dei denti aiuta a stabilizzare la frattura (durante il posizionamento dell'osteosintesi o come trattamento da solo), quindi la mancanza di denti guiderà il trattamento. Quando una mandibola edentula (senza denti) è inferiore a 1cm di altezza (misurata su radiografia panoramica o scansione TC) si applicano rischi aggiuntivi poiché il flusso sanguigno dal midollo (endosseo) è minimo e l'osso curativo deve fare affidamento sull'afflusso di sangue dal periostio che circonda l'osso.[15] Se si verifica una frattura in un bambino con dentizione mista, sono necessari protocolli di trattamento diversi.[16]
Altre fratture del corpo, sono classificate come aperte o chiuse. Poiché le fratture che coinvolgono i denti, per definizione, comunicano con la bocca, questa distinzione si perde ampiamente nelle fratture della mandibola. Le fratture del condilo, del ramo e del coronoide sono generalmente chiuse mentre le fratture dell'angolo, del corpo e della parassitosi sono generalmente aperte.

Dislocamento
[modifica | modifica wikitesto]Il grado in cui i segmenti sono separati. Più grande è la separazione, più difficile sarà riunirli (approssimando i segmenti).
Favorevole
[modifica | modifica wikitesto]Per le fratture angolari e posteriori del corpo, quando l'angolo della linea di frattura è inclinato all'indietro (più posteriore nella parte superiore della mascella e più anteriore nella parte inferiore della mascella) i muscoli tendono a riunire i segmenti di frattura. Questo si chiama favorevole. Quando l'angolo della frattura punta in avanti, è sfavorevole.[17]
Età della frattura
[modifica | modifica wikitesto]Mentre le fratture della mandibola hanno percentuali di complicanze simili se trattate immediatamente o giorni dopo, si ritiene che le fratture più vecchie abbiano tassi di non unione e infezione più elevati, sebbene i dati su questo rendano difficile trarre conclusioni definitive.[18]
Trattamento
[modifica | modifica wikitesto]Come tutte le fratture, è necessario considerare altre malattie che potrebbero mettere a rischio il paziente, quindi la riduzione e la fissazione della frattura stessa. Fatta eccezione per le lesioni di tipo avulsivo o quelle in cui potrebbe esserci un compromesso delle vie aeree, un ritardo di diversi giorni nel trattamento delle fratture della mandibola sembra avere un impatto limitato sull'esito o sui tassi di complicanze.
-
Fissazione maxillomandibolare con fili circonferenza, arcate ed elastici per una frattura del condilo
-
Fissazione interna rigida della frattura della parassitosi della mandibola. La freccia bianca segna la frattura, la freccia nera segna la barra dell'arco sui denti inferiori
-
Fissazione interna rigida della frattura del condilo destro con mini-piastra sul collo del condilo. La freccia nera segna il lobo dell'orecchio destro, la freccia bianca segna la testa del condilo
-
Fissazione esterna della frattura della mandibola sinistra
Evidenza clinica attuale
[modifica | modifica wikitesto]Una revisione Cochrane del 2013 ha valutato gli studi clinici sulla gestione chirurgica (riduzione aperta) e non chirurgica (riduzione chiusa) delle fratture della mandibola che non coinvolgono il condilo. La revisione ha trovato prove insufficienti per raccomandare l'efficacia di ogni singolo intervento.[19]
Prognosi
[modifica | modifica wikitesto]Il tempo di guarigione per le fratture di una mandibola di routine è di 4-6 settimane se si utilizza MMF o fissazione interna rigida (RIF). Per fratture comparabili, i pazienti che hanno ricevuto MMF perderanno più peso e impiegheranno più tempo a riguadagnare l'apertura della bocca, mentre quelli che ricevono RIF hanno tassi di infezione più elevati.
Le complicanze a lungo termine più comuni sono la perdita di sensibilità nel nervo mandibolare, la malocclusione e la perdita dei denti nella linea di frattura. Più complicata è la frattura (infezione, sminuzzamento, spostamento), maggiore è il rischio di frattura.[20]
Le fratture condilari hanno tassi più elevati di malocclusione che a loro volta dipendono dal grado di spostamento e/o dislocazione. Quando la frattura è intracapsulare, c'è un più alto tasso di osteoartrite a termine e il potenziale di anchilosi, sebbene quest'ultima sia una rara complicanza purché la mobilizzazione sia precoce.[21] Le fratture condilari pediatriche hanno tassi più elevati di anchilosi e potenziale disturbo della crescita.[16] ,[22]
Epidemiologia
[modifica | modifica wikitesto]Le cause di frattura della mandibola variano in base al periodo di tempo e alla regione studiata. In Nord America, il trauma da forza contundente (un pugno) è la principale causa di frattura della mandibola[23] mentre in India le collisioni di veicoli a motore sono oggi una delle cause principali.[24] Sul campo di battaglia, è più probabile che si verifichino lesioni ad alta velocità (proiettili e schegge).[25] Prima dell'uso ordinario di cinture di sicurezza, airbag e moderne misure di sicurezza, le collisioni di veicoli a motore erano una delle principali cause di traumi facciali. La relazione con il trauma della forza contundente spiega perché l'80% di tutte le fratture della mandibola si verificano nei maschi. La frattura mandibolare è una rara complicanza della rimozione del terzo molare e può verificarsi durante la procedura o successivamente.[26] Per quanto riguarda i pazienti con trauma, circa il 10% ha una sorta di frattura facciale, la maggior parte dei quali proviene da collisioni di veicoli a motore. Quando la persona è libera in un'auto, il rischio di frattura aumenta del 50% e quando un motociclista è senza casco il rischio aumenta di 4 volte.[27]
Storia
[modifica | modifica wikitesto]La gestione delle fratture della mandibola è stata menzionata già nel 1700 a.C. nel papiro di Edwin Smith e successivamente da Ippocrate nel 460 a.C., "Le fratture spostate ma incomplete della mandibola in cui è preservata la continuità dell'osso dovrebbero essere ridotte premendo la superficie linguale con il dita. . "
La riduzione aperta è stata descritta già nel 1869.[28] Dalla fine del XIX secolo, le moderne tecniche tra cui MMF sono state descritte con fissaggi interni rigidi a base di titanio che diventano comuni dagli anni '70 e piastre e viti biodegradabili disponibili dagli anni '80.
Note
[modifica | modifica wikitesto]- ^ a b c JM Murray, Mandible fractures and dental trauma., in Emergency Medicine Clinics of North America, vol. 31, n. 2, maggio 2013, pp. 553–73, DOI:10.1016/j.emc.2013.02.002, PMID 23601489.
- ^ EA Al-Moraissi e 3rd Ellis E, Surgical treatment of adult mandibular condylar fractures provides better outcomes than closed treatment: a systematic review and meta-analysis., in Journal of Oral and Maxillofacial Surgery, vol. 73, n. 3, marzo 2015, pp. 482–93, DOI:10.1016/j.joms.2014.09.027, PMID 25577459.
- ^ SM Shridharani, J Berli e PN Manson, The Role of Postoperative Antibiotics in Mandible Fractures: A Systematic Review of the Literature., in Annals of Plastic Surgery, vol. 75, n. 3, settembre 2015, pp. 353–7, DOI:10.1097/sap.0000000000000135, PMID 24691320.
- ^ PA Kyzas, Use of antibiotics in the treatment of mandible fractures: a systematic review., in Journal of Oral and Maxillofacial Surgery, vol. 69, n. 4, aprile 2011, pp. 1129–45, DOI:10.1016/j.joms.2010.02.059, PMID 20727642.
- ^ Oral & maxillofacial trauma, 4thª ed., W B Saunders Co, 2012, ISBN 9781455705542.
- ^ Stuart White e Michael J Pharoah, Oral Radiology Principals & Interpretation, St. Louis, Missouri, Mosby, 2000, ISBN 978-0-323-02001-5.
- ^ M. K. Nair e U. P. Nair, Imaging of mandibular trauma: ROC analysis, in Academic Emergency Medicine, vol. 8, n. 7, 2001, pp. 689–695, DOI:10.1111/j.1553-2712.2001.tb00186.x, PMID 11435182.
- ^ Daniel Laskin, Decision making in oral and maxillofacial surgery, Chicago, Quintessence Pub. Co, 2007, ISBN 978-0-86715-463-4.
- ^ F. S. Roth, M. S. Kokoska e E. E. Awwad, The identification of mandible fractures by helical computed tomography and panorex tomography, in The Journal of Craniofacial Surgery, vol. 16, n. 3, 2005, pp. 394–399, DOI:10.1097/01.scs.0000171964.01616.a8, PMID 15915103.
- ^ Banks P, Brown A e Brown, Andrew E., Fractures of the facial skeleton, Oxford, Wright, 2000, pp. 1–4, 10–14, 17–20, 42–47, 68, 81–119, ISBN 978-0723610342.
- ^ K. Abdel-Galil e R. Loukota, Fractures of the mandibular condyle: Evidence base and current concepts of management, in British Journal of Oral and Maxillofacial Surgery, vol. 48, n. 7, 2010, pp. 520–526, DOI:10.1016/j.bjoms.2009.10.010, PMID 19900741.
- ^ F. Vanhove, M. Dom e G. Wackens, Fracture of the coronoid process: Report of a case, in Acta Stomatologica Belgica, vol. 94, n. 2, 1997, pp. 81–85, PMID 11799592.
- ^ a b c d e Contemporary oral and maxillofacial surgery, 5thª ed., St. Louis, Mo., Mosby Elsevier, 2008, pp. 493–495, 499–500, 502–507, ISBN 9780323049030.
- ^ ME Abreu, Viegas, VN e Ibrahim, D, Treatment of comminuted mandibular fractures: a critical review. (PDF), in Medicina Oral, Patologia Oral y Cirugia Bucal, vol. 14, n. 5, 1º maggio 2009, pp. E247–51, PMID 19218899 (archiviato dall'url originale il 5 marzo 2016).
- ^ M. Nasser, Z. Fedorowicz e A. Ebadifar, Management of the fractured edentulous atrophic mandible, in The Cochrane Library, n. 1, 2007, pp. CD006087, DOI:10.1002/14651858.CD006087.pub2, PMID 17253578.
- ^ a b S. Goth, Y. Sawatari e M. Peleg, Management of Pediatric Mandible Fractures, in Journal of Craniofacial Surgery, vol. 23, n. 1, 2012, pp. 47–56, DOI:10.1097/SCS.0b013e318240c8ab, PMID 22337373.
- ^ Z. O. Pektas, B. Bayram e C. Balcik, Effects of different mandibular fracture patterns on the stability of miniplate screw fixation in angle mandibular fractures, in International Journal of Oral and Maxillofacial Surgery, vol. 41, n. 3, 2012, pp. 339–343, DOI:10.1016/j.ijom.2011.11.008, PMID 22178275.
- ^ N. U. Hermund, S. R. Hillerup e T. Kofod, Effect of early or delayed treatment upon healing of mandibular fractures: A systematic literature review, in Dental Traumatology, vol. 24, n. 1, 2008, pp. 22–26, DOI:10.1111/j.1600-9657.2006.00499.x, PMID 18173660.
- ^ M Nasser, K Pandis e P Fleming, Interventions for the management of mandibular fractures, in Cochrane Database of Systematic Reviews, n. 7, 2013, pp. CD006087, DOI:10.1002/14651858.CD006087.pub3, PMID 23835608.
- ^ A. Kyrgidis, G. Koloutsos e A. Kommata, Incidence, aetiology, treatment outcome and complications of maxillofacial fractures. A retrospective study from Northern Greece, in Journal of Cranio-Maxillofacial Surgery, vol. 41, n. 7, 2013, pp. 637–43, DOI:10.1016/j.jcms.2012.11.046, PMID 23332470.
- ^ MO Sharif, Fedorowicz, Z e Drews, P, Interventions for the treatment of fractures of the mandibular condyle., in Cochrane Database of Systematic Reviews, n. 4, Apr 14, 2010, pp. CD006538, DOI:10.1002/14651858.CD006538.pub2, PMID 20393948.
- ^ M. Glazer, B. Z. Joshua e Y. Woldenberg, Mandibular fractures in children: Analysis of 61 cases and review of the literature, in International Journal of Pediatric Otorhinolaryngology, vol. 75, n. 1, 2011, pp. 62–64, DOI:10.1016/j.ijporl.2010.10.008, PMID 21035876.
- ^ Gustav Kruger, Textbook of Oral and Maxillofacial Surgery, St. Louis, Missouri, CV Mosby, 1984, ISBN 978-0-8016-2793-4.
- ^ S. S. Natu, H. Pradhan e H. Gupta, An Epidemiological Study on Pattern and Incidence of Mandibular Fractures, in Plastic Surgery International, vol. 2012, 2012, pp. 1–7, DOI:10.1155/2012/834364, PMID 23227327.
- ^ I. Berkowitz, P. C. Bornman e R. E. Kottler, Cystic Duct Entry - Another Cause of Pseudocalculus, in Endoscopy, vol. 22, n. 2, 2008, pp. 85–87, DOI:10.1055/s-2007-1012801, PMID 2335148.
- ^ M Ethunandan, Shanahan, D e Patel, M, Iatrogenic mandibular fractures following removal of impacted third molars: an analysis of 130 cases., in British Dental Journal, vol. 212, n. 4, Feb 24, 2012, pp. 179–84, DOI:10.1038/sj.bdj.2012.135, PMID 22361547.
- ^ William C Wilson, Trauma: Emergency Resuscitation, Perioperative Anesthesia, Surgical Management (Volume 1), Google eBooks, Informa Healthcare, 2007, pp. 417–418, ISBN 978-1-280-73024-5.
- ^ William C Wilson, Trauma: Emergency Resuscitation, Perioperative Anesthesia, Surgical Management (Volume 1), Google eBooks, Informa Healthcare, 2007, p. 417, ISBN 978-1-280-73024-5.
Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su Frattura della mandibola
Wikimedia Commons contiene immagini o altri file su Frattura della mandibola