Diabete mellito di tipo 2
| Diabete mellito di tipo 2 | |
|---|---|
 | |
| Specialità | medicina generale e endocrinologia |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 250.00 e 250.02 |
| ICD-10 | E11 |
| OMIM | 125853, 601283, 601407, 603694 e 608036 |
| MeSH | D003924 |
| MedlinePlus | 000313 |
| eMedicine | 117853 |
Il diabete mellito di tipo 2 (chiamato anche impropriamente diabete dell'adulto), è una malattia metabolica caratterizzata da glicemia alta in un contesto di insulino-resistenza e insulino-deficienza relativa.[2] Si differenzia dal diabete mellito di tipo 1, in cui vi è una carenza assoluta di insulina a causa della distruzione delle isole di Langerhans del pancreas.[3]
Il diabete di tipo 2 rappresenta circa il 90% dei casi di diabete, con il restante 10% dovuto principalmente al diabete mellito tipo 1 e al diabete gestazionale. L'obesità è considerata la causa principale di diabete di tipo 2 nei soggetti che sono geneticamente predisposti alla malattia.
Il diabete di tipo 2 viene trattato inizialmente con l'aumento dell'esercizio fisico e con modifiche nella dieta. Se, tramite queste misure, i livelli di glucosio nel sangue non vengono adeguatamente controllati, può rendersi necessaria la somministrazione di farmaci, come la metformina o l'insulina. Nei pazienti che necessitano di insulina, solitamente, vi è l'obbligo di controllare regolarmente i livelli di zucchero nel sangue. Una tecnica di controllo della glicemia, di relativa recente introduzione, fa riferimento all'Ambulatory Glucose Profile.[4]
I tassi di diabete sono aumentati notevolmente negli ultimi decenni, in parallelo con la crescita dell'obesità. Nel 2016 erano circa 422 milioni le persone affette dalla condizione, rispetto ai circa 285 milioni nel 2010 e ai 100 milioni registrati nel 1980. Le complicanze a lungo termine causate dall'eccessiva presenza di glucosio nel sangue possono includere: malattie cardiache, ictus, retinopatia diabetica, insufficienza renale, che può richiedere la dialisi, e scarsa circolazione sanguigna negli arti, che porta ad amputazioni. La complicazione acuta di chetoacidosi diabetica, una caratteristica del diabete di tipo 1, è rara.[5] Tuttavia possono verificarsi casi di coma iperosmolare-iperglicemico non chetosico.
Storia[modifica | modifica wikitesto]

Il diabete fu una delle prime malattie descritte nella storia.[6] Appare già in un manoscritto egiziano, datato intorno al 1500 a.C., in cui si parla di uno "svuotamento troppo grande delle urine".[7] I primi casi descritti sono da ritenersi di diabete mellito di tipo 1.[7] I medici indiani, intorno allo stesso periodo, individuarono la malattia e la classificarono come madhumeha o come urina dolce, notando che l'urina attirava le formiche.[7] Il termine "diabete" è stato utilizzato per la prima volta nel 230 a.C. dal greco Apollonio di Menfi.[7] La malattia si verificò raramente durante il periodo dell'impero romano, con Galeno che annotò di aver osservato soltanto due casi nel corso della sua carriera.[7] Il diabete di tipo 1 e il diabete di tipo 2 sono stati distinti come due diverse condizioni mediche dai medici indiani Sushruta e Charaka, che associarono il tipo 1 ai giovani e il tipo 2 agli individui in sovrappeso.[7] Il termine "mellito" o "di miele" è stato aggiunto dal britannico John Rolle alla fine del XVIII secolo per differenziare la condizione dal diabete insipido, che è pure associato ad una frequente minzione.[7] Un trattamento efficace non è stato sviluppato fino alla prima metà del XX secolo, quando, nel 1921, i canadesi Frederick Banting e Charles Herbert Best scoprirono l'insulina.[7] Nel 1940 venne messa a punto l'insulina a lunga durata di azione.[7]
Epidemiologia[modifica | modifica wikitesto]

no dati
≤ 7.5
7.5–15
15–22.5
22.5–30
30–37.5
37.5–45
45–52.5
52.5–60
60–67.5
67.5–75
75–82.5
≥ 82.5
Nel 2010 è stato stimato che nel mondo vi fossero 285 milioni di persone affette da diabete di tipo 2 e che costituissero circa il 90% dei casi di diabete.[8] Ciò equivale a circa il 6% della popolazione adulta mondiale.[9] Il diabete è comune sia nei paesi sviluppati, che in quelli in via di sviluppo.[8] Tuttavia è raro nel mondo sottosviluppato.[3] Le donne sembrano essere a maggior rischio, come alcuni gruppi etnici,[8][10] come sud-asiatici, abitanti delle isole del Pacifico, latinos e nativi americani.[11] Questo può essere dovuto ad una maggiore sensibilità a uno stile di vita occidentale.[12] Tradizionalmente considerata una malattia degli adulti, il diabete di tipo 2 è sempre più spesso diagnosticato nei bambini, in parallelo con l'aumento dei tassi di obesità.[8] Negli adolescenti statunitensi, il diabete di tipo 2 viene ormai diagnosticato con una frequenza simile al diabete di tipo 1.[3]
I tassi di diabete registrati nel 1985 sono stati stimati a 30 milioni, in aumento a 135 milioni nel 1995 e 217 milioni nel 2005.[13] Tale incremento si ritiene sia dovuto principalmente all'invecchiamento della popolazione mondiale, alla diminuzione dell'esercizio fisico ed ai tassi crescenti di obesità.[13] Nel 2000, i cinque paesi con il maggior numero di affetti da diabete erano l'India (31,7 milioni), la Cina (20,8 milioni), gli Stati Uniti d'America (17,7 milioni), l'Indonesia (8,4 milioni) e il Giappone (6,8 milioni).[14] L'Organizzazione Mondiale della Sanità riconosce il diabete come un'epidemia globale.[15]
Eziologia[modifica | modifica wikitesto]
Lo sviluppo del diabete di tipo 2 è causato da una combinazione tra lo stile di vita, endocrinopatie e fattori genetici.[16][17] Mentre alcuni fattori, come la dieta e l'obesità, sono sotto controllo del paziente, l'invecchiamento, il sesso e la genetica non lo sono.[8] La mancanza di sonno è stata associata allo sviluppo di diabete di tipo 2.[18] Si ritiene che ciò agisca attraverso il suo effetto sul metabolismo.[18] Lo stato nutrizionale della madre durante lo sviluppo fetale può svolgere un ruolo nella malattia nel nascituro con un meccanismo proposto riguardante l'alterazione della metilazione del DNA.[19]
Stile di vita[modifica | modifica wikitesto]
Un certo numero di fattori correlati allo stile di vita sono noti per essere collegati allo sviluppo del diabete di tipo 2 tra cui: l'obesità (definita da un indice di massa corporea superiore a 30), mancanza di attività fisica, cattiva alimentazione, stress e l'urbanizzazione[8]. L'eccesso di grasso corporeo è associato al 30 % dei casi nei pazienti cinesi e giapponesi, nel 60-80 % dei casi in quelli di origine europea e africana e nel 100 % degli indiani Pima e degli abitanti delle isole dell'Oceano Pacifico[3]. Coloro che non sono obesi spesso hanno comunque un elevato rapporto vita-fianchi.[3] Anche i fattori alimentari influenzano il rischio di sviluppare il diabete di tipo 2. Il consumo eccessivo di zucchero, spesso tramite bevande zuccherate, viene associato ad un aumento del rischio.[20][21] Il tipo di grassi assunti nell'alimentazione è importante: i grassi saturi e gli acidi grassi trans aumentano il rischio, mentre i grassi polinsaturi e monoinsaturi lo diminuiscono.[17] Mangiare molto riso bianco sembra svolgere un ruolo nell'aumento del rischio[22].
Genetica[modifica | modifica wikitesto]
La maggior parte dei casi di diabete coinvolge molti geni, ognuno dei quali può dare un piccolo contributo a una maggiore probabilità di diventare un diabetico di tipo 2.[8] Se un gemello ha il diabete, il rischio per l'altro fratello di svilupparlo durante la sua vita è superiore al 90 %, mentre per gli altri fratelli non gemelli è del 25-50 %.[3] Al 2011, sono stati trovati più di 36 geni che contribuiscono al rischio di diabete di tipo 2[23]. Tutti questi geni rappresentano insieme ancora solo il 10 % della totale componente ereditaria della malattia. L'allele TCF7L2, ad esempio, aumenta il rischio di sviluppare il diabete di 1,5 volte ed è quello che maggiormente influisce. La maggior parte dei geni correlati al diabete sono coinvolti in funzioni delle cellule β.[3]
Ci sono una serie di rari casi di diabete che insorgono a causa di un'anomalia in un singolo gene (note come forme monogeniche di diabete o di "altri tipi specifici di diabete").[3][8] Questi includono, tra gli altri, il Maturity onset diabetes of the young, (MODY), la sindrome di Donohue e la sindrome di Rabson-Mendenhall.[8] Il diabete MODY costituisce dall'1% al 5% di tutti i casi di diabete nei giovani.[24]
Stato di salute[modifica | modifica wikitesto]
Vi sono un certo numero di farmaci e problemi di salute che possono predisporre un soggetto al diabete.[25] Alcuni di questi farmaci comprendono: glucocorticoidi, tiazidici, beta-bloccanti, antipsicotici atipici[26] e le statine.[27] Le donne che hanno sofferto di diabete gestazionale sono ad un rischio maggiore di sviluppare diabete di tipo 2.[11] Altri problemi di salute correlati allo sviluppo della patologia includono: acromegalia, sindrome di Cushing, ipertiroidismo, feocromocitoma. Alcuni tumori, come i glucagonomi,[25] e il deficit di testosterone sono associati al diabete di tipo 2.[28][29]
Patogenesi[modifica | modifica wikitesto]
Il diabete di tipo 2 è dovuto sia all'insufficiente produzione d'insulina dalle cellule β del pancreas che all'insulinoresistenza, cioè alla scarsa sensibilità delle cellule all'azione dell'insulina[3][30]. Nel fegato, l'insulina sopprime normalmente il rilascio di glucosio; tuttavia, nella condizione d'insulino-resistenza, il fegato rilascia impropriamente glucosio nel sangue[8]. La percentuale delle cellule beta non funzionanti differenzia la gravità della malattia[3].
Inizialmente il fisico reagisce all'insulinoresistenza e tiene sotto controllo la glicemia aumentando la sintesi di insulina, dopo un certo tempo però questo meccanismo cede e anche la sintesi insulinica diminuisce, ponendo le basi all'insorgenza del diabete mellito[31].
Altri meccanismi, potenzialmente importanti, associati al diabete di tipo 2 e all'insulino-resistenza, sono una maggiore ripartizione dei lipidi nelle cellule adipose, la mancanza di incretine, bassi livelli di ormoni che aumentano la sensibilità all'insulina (es. testosterone, estrogeni, fattori di crescita insulino-simili etc.), elevati livelli di ormoni che inibiscono l'azione insulinica (es. glucocorticoidi, glucagone, mineralcorticoidi, adrenalina etc.), aumento della ritenzione di acqua e sale dai reni e regolamentazione inadeguata di metabolismo da parte del sistema nervoso centrale[8]. Tuttavia spesso l'insulinoresistenza può anche portare, per meccanismi di feedback, alla riduzione della secrezione d'insulina dalle cellule beta pancreatiche[3].
Molti sono i geni, gli alleli e le combinazioni alleliche che favoriscono l'insorgenza del diabete mellito, si possono citare per esempio diversi appartenenti alla famiglia genica delle lipasi, diversi recettori dell'adrenalina, svariati alleli dei recettori dell'insulina etc.[31]
Complicanze[modifica | modifica wikitesto]
Il diabete di tipo 2 è una malattia cronica, associata a un'aspettativa di vita di dieci anni minore rispetto alla media[8][32]. Questo è in parte dovuto a una serie di complicanze alle quali la malattia è correlata, tra cui un rischio da due a quattro volte maggiore d'incorrere in malattie cardiovascolari (cardiopatia ischemica e ictus), un aumento di 20 volte delle probabilità di dover subire un'amputazione degli arti inferiori e l'aumento della probabilità di necessitare di un'ospedalizzazione[8]. Nel mondo sviluppato, il diabete di tipo 2 è la più grande causa non-traumatica di cecità e insufficienza renale[16]. La condizione è stata anche associata a un aumento del rischio di disfunzione cognitiva e di demenza, come nella malattia di Alzheimer e nella demenza vascolare[33]. Altre complicazioni includono la cosiddetta acanthosis nigricans, disfunzioni sessuali e frequenti infezioni[11].
Clinica[modifica | modifica wikitesto]
Segni e sintomi[modifica | modifica wikitesto]
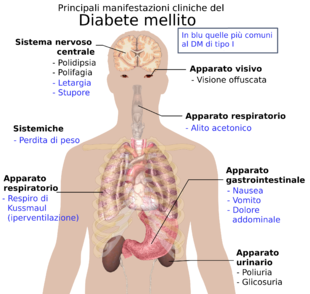
I sintomi classici del diabete sono poliuria (minzione frequente), polidipsia (aumento della sete), iperfagia e perdita di peso.[11]. Altri disturbi comunemente associati a questa malattia sono astenia cronica, disfunzione erettile, ipogonadismo, infezioni alle vie urinarie, prurito, vista offuscata, neuropatia periferica, ricorrenti infezioni vaginali.
Molte persone non presentano sintomi evidenti durante i primi anni e l'eventuale diagnosi viene fatta con test di routine. Le persone con diabete mellito tipo 2 possono raramente presentarsi con coma iperosmolare-iperglicemico non chetosico (una presenza di glucosio nel sangue molto elevata, associata ad una diminuzione del livello di coscienza e ipotensione).[3]
Diagnosi[modifica | modifica wikitesto]
L'Organizzazione Mondiale della Sanità riconosce la condizione di diabete (tipo 1 e tipo 2) dopo una rilevazione di elevati valori di glucosio nel sangue con la presenza di sintomi tipici. I valori elevati di glicemia possono essere così rilevati:[34]
- Glicemia plasmatica a digiuno ≥ 7,0 mmol/l (126 mg/dl) o
- Glicemia plasmatica rilevata 2 ore dopo la somministrazione orale di 75g glucosio (2HrPPG, 2-Hours Post-Prandial Glucose) ≥ 11,1 mmol/l (200 mg/dl); è questo il cosiddetto test orale di tolleranza al glucosio, o OGTT (Oral Glucose Tolerance Test).
| Condizione | 2HrPPG mmol/l(mg/dl) |
Glicemia a digiuno mmol/l(mg/dl) |
% HbA1c |
|---|---|---|---|
| Normale | <7,8 (<140) | <6,1 (<100) | <6,0 |
| Alterata glicemia a digiuno | 6,1 - 7,0 (100 - 126) | 6,0-6,4 | |
| Alterata tolleranza al glucosio | 7,8 - 11,1 (140 - 200) | ||
| Diabete mellito | ≥11,1 (≥200) | ≥7,0 (≥126) | ≥6,5 |
Un livello di zucchero nel sangue superiore alle 11,1 mmol/l (200 mg/dL) in associazione con i sintomi tipici del diabete,[11] o di un'emoglobina glicata (HbA1c) superiore al 6,5%, è sufficiente per la formulazione di diagnosi di diabete.[8] Nel 2009 un comitato internazionale di esperti, che comprendeva rappresentanti della American Diabetes Association (ADA), dell'International Diabetes Federation (IDF) e dell'Associazione Europea per lo Studio del Diabete (EASD) ha raccomandato che per la diagnosi del diabete dovrebbe essere utilizzata una soglia di HbA1c ≥ 6,5%; questa raccomandazione è stata adottata dalla American Diabetes Association nel 2010.[38] Eventuali test con risultato positivo dovrebbero essere ripetuti, a meno che la persona non si presenti con i sintomi tipici e con la glicemia > 11.1 mmol/l (> 200 mg/dl).[39]
La soglia per la diagnosi di diabete si basa sul rapporto tra i risultati dei test di tolleranza al glucosio, sul valore della glicemia a digiuno, dell'HbA1c e delle complicanze (come i problemi retinici).[8] L'analisi della glicemia a digiuno o casuale è preferibile rispetto al test di tolleranza al glucosio, in quanto risulta più conveniente per persone.[8] L'analisi dell'HbA1c ha il vantaggio che viene eseguito a digiuno ed i risultati sono più stabili, ma ha lo svantaggio di essere più costoso rispetto alla misurazione del glucosio nel sangue.[40]. In una nuova analisi genetica su larga scala, gli scienziati hanno trovato un insieme di piccole molecole di RNA, chiamate microRNA, nelle cellule pancreatiche umane che sono fortemente associate al diabete di tipo 2[41].
Diagnosi differenziale[modifica | modifica wikitesto]
Si stima che il 20% dei diabetici statunitensi non sia a conoscenza di avere la malattia.[8] Il diabete mellito di tipo 2 è caratterizzato da iperglicemia nel contesto della resistenza all'insulina e un deficit relativo di insulina.[2] Questo è in contrasto con il diabete mellito di tipo 1 in cui vi è una carenza assoluta di insulina a causa della distruzione delle cellule insulari del pancreas e il diabete mellito gestazionale che è una condizione di elevate quantità di zuccheri nel sangue in associazione con la gravidanza.[3] Il diabete di tipo 1 e il diabete di tipo 2 possono essere in genere distinti in base alle circostanze di presentazione.[39] Se la diagnosi è in dubbio, possono essere utili i test anticorpali per confermare il diabete di tipo 1 e il C-peptide può essere invece utile per confermare il diabete di tipo 2.[42]
Diagnosi precoce[modifica | modifica wikitesto]
Nessuna grande organizzazione sanitaria raccomanda lo screening universale per il diabete, in quanto non vi è alcuna prova che un tale programma possa migliorare le prognosi.[43] Lo screening è consigliato negli adulti asintomatici la cui pressione arteriosa è superiore ai 135/80 mmHg.[44] Per coloro la cui pressione è minore, i dati sono insufficienti per raccomandare a favore o a sfavore dello screening.[44] L'Organizzazione Mondiale della Sanità raccomanda solamente di proporre il test ai gruppi ad alto rischio.[43] Questi gruppi, negli Stati Uniti, includono: soggetti con età superiore ai 45, familiari di un parente di primo grado affetto da diabete, alcuni gruppi etnici (ispanici, afro-americani e nativi americani), donne con una storia di diabete gestazionale o con sindrome dell'ovaio policistico, soggetti con peso eccessivo e con condizioni associate alla sindrome metabolica.[11]
Trattamento[modifica | modifica wikitesto]
La gestione del diabete di tipo 2 si concentra su interventi sullo stile di vita[45], sulla riduzione degli altri fattori di rischio cardiovascolare e sul mantenimento di livelli di glicemia nell'intervallo di normalità.[16]
L'auto-monitoraggio della glicemia è raccomandato a tutte le persone a cui viene diagnosticato il diabete di tipo 2.[46] Tuttavia il beneficio dell'autocontrollo rispetto a quelli che non lo fanno è discutibile.[16][47]
La gestione di altri fattori di rischio cardiovascolare, tra cui ipertensione, colesterolo alto e microalbuminuria, migliora l'aspettativa di vita di una persona[16].
Il forte abbassamento della glicemia (HbA1c <6%) rispetto agli standard (HbA1c pari a 7-7,9%) non sembra cambiare la mortalità.[48][49] L'obiettivo del trattamento è in genere un valore di HbA1c di meno del 7% o una glicemia a digiuno inferiore a 6,7 mmol/L (120 mg/dL). Tuttavia, questi obiettivi possono essere modificati dopo la consultazione di specialisti clinici, tenendo conto dei particolari rischi di ipoglicemia e dell'aspettativa di vita.[11] Si consiglia a tutte le persone con diabete di tipo 2 di compiere una regolare visita oftalmologica.[3]
Stile di vita[modifica | modifica wikitesto]
Una dieta corretta e l'esercizio fisico sono fondamentali per la cura del diabete.[11][50]
Nei diabetici, una dieta che promuove la perdita di peso è importante.[50] Mentre il tipo di dieta migliore per raggiungere questo obiettivo è controverso[51], una dieta a basso indice glicemico è dimostrata essere efficace per il controllo del livello di zucchero nel sangue[52]. Una preparazione adeguata può aiutare le persone con diabete di tipo 2 a controllare i livelli di glucosio nel sangue e a migliorare la loro qualità di vita[53]. Se, nei pazienti con diabete lieve, i cambiamenti nello stile di vita non hanno portato ad un controllo migliore del livello di zuccheri nel sangue, il trattamento farmacologico deve essere preso in considerazione.[11]
La fondamentale influenza degli stili di vita sul decorso della malattia ha trovato ulteriori conferme in uno studio pubblicato alla fine del 2017, i cui risultati andranno replicati includendo popolazioni più eterogenee di pazienti, in cui l’istituzione di una dieta ipocalorica associata ad un significativo calo di peso ed attività fisica sarebbe riuscita a causare la remissione della malattia in una molto ampia percentuale di pazienti, senza l’ausilio di terapie farmacologiche.[54]
Esercizio fisico[modifica | modifica wikitesto]
L'esercizio fisico è fortemente consigliato alle persone affette da diabete mellito tipo 2 in quanto aumenta la captazione di glucosio nei tessuti nonostante la condizione di insulino resistenza da loro presentata. Gli effetti dell'esercizio sono però limitati (circa 72h) e sarà pertanto necessario svolgere l'attività prescritta con costanza.
Allenamento aerobico[modifica | modifica wikitesto]
L'allenamento aerobico costituisce la tipologia di esercizio maggiormente studiata in ambito di diabete mellito tipo 2.
I suoi effetti benefici sull'insulino-sensibilità possono essere osservati già dopo una singola seduta di allenamento.[55] Ulteriori effetti benefici possono inoltre essere osservati dal punto di vista cardiovascolare e della composizione corporea.[55][56]
Secondo le linee guida dell'ADA (American Diabetes Assiciation) una persona con diabete mellito tipo 2 dovrebbe svolgere almeno 150 minuti a settimana di attività aerobica a intensità moderata (40-60% della VO2max) o vigorosa (>60% della VO2max).
Allenamento di resistenza[modifica | modifica wikitesto]
L'allenamento di resistenza è stato meno studiato rispetto all'allenamento aerobico, ma risulta egualmente efficace.
I principali effetti benefici di questa tipologia di allenamento nei pazienti con diabete mellito tipo 2 si osservano nel miglioramento del controllo glicemico e nell'aumento dell'insulino-sensibilità dei tessuti, in particolare a livello del tessuto muscolare (aumento della massa e della forza) e del tessuto osseo (aumento della densità ossea).[56]
È stato inoltre dimostrato come attraverso l'allenamento di resistenza si possa ottenere anche una notevole riduzione del livello di HbA1c[57], elemento che, insieme all'aumento della massa muscolare evidenzia come questa tipologia di esercizio migliori il controllo della glicemia principalmente tramite l'immagazzinamento di glucosio nel muscolo.[56]
Secondo le raccomandazioni dell'ADA i pazienti dovrebbero effettuare l'allenamento di resistenza almeno 2-3 volte a settimana a intensità moderata (50% di 1RM) o vigorosa (75-80% di 1RM).
Allenamento combinato[modifica | modifica wikitesto]
L'allenamento combinato consiste nella combinazione dell'allenamento di forza con l'allenamento aerobico.
Rispetto alle due tipologie di allenamento prese singolarmente l'allenamento combinato riporta una maggiore riduzione del livello di HbA1c (con conseguente miglioramento nel controllo glicemico)[58] e , pertanto, è da preferire nel trattamento del diabete mellito tipo 2 rispetto alla singola esecuzione di esercizi aerobici o di forza.
Allenamento intervallato ad alta intensità (HIIT)[modifica | modifica wikitesto]
L'HIIT, come le tipologie di allenamento sopra analizzate, riporta un aumento del controllo glicemico, un miglioramento della composizione corporea e miglioramenti cardiovascolari.[59][60] L'allenamento ad alta intensità, inoltre, data la breve durata degli esercizi porta a un gran risparmio di tempo permettendo una maggiore varietà e dinamicità dell'allenamento rispetto agli altri programmi; questo elemento in particolare rappresenta un punto di forza dell'allenamento HIIT che potrebbe incentivare i pazienti (al giorno d'oggi con sempre meno tempo a disposizione) ad aderire al programma di attività fisica.
Nonostante tutti i benefici, non bisogna però sottovalutare lo sforzo massimale richiesto da questa tipologia di allenamento, che se non svolto con attenzione potrebbe costituire anche un rischio aggiuntivo per la salute.
Esercizi di flessibilità ed equilibrio[modifica | modifica wikitesto]
Dal momento che il diabete mellito tipo 2 è una patologia che generalmente compare in persone più anziane, può risultare molto utile inserire nel programma di esercizio fisico anche esercizi di flessibilità (che mirino al miglioramento del ROM) ed esercizi di equilibrio (utili per prevenire il rischio caduta).
Secondo quanto riportato dalle linee guida dell'ADA gli esercizi di flessibilità ed equilibrio andrebbero svolti dalle persone più anziane almeno 2-3 volte a settimana.[56]
Trattamento farmacologico[modifica | modifica wikitesto]

Vi sono diverse classi di farmaci disponibili come anti-diabetici. La metformina è generalmente raccomandata come trattamento di prima linea, in quanto vi sono alcune prove che sia in grado di diminuire la mortalità cardiovascolare.[16] Un secondo farmaco, appartenente ad altre classi, può essere utilizzato se la metformina non è sufficiente, è controindicata o non tollerata[61]. Le altre classi di farmaci comprendono: agonisti recettoriali del GLP-1 (GLP1-RA), inibitori del cotrasportatore sodio-glucosio tipo 2 (SGLT2i, o glicosurici), inibitori della dipeptidil-peptidasi 4 (DPP4-i, o gliptine), inibitori dell'alfa glucosidasi[62], tiazolidinedioni e sulfaniluree. Le linee guida nazionali e internazionali raccomandano l’utilizzo precoce di GLP1-RA e SGLT2 in caso di rischio cardiovascolare aumentato, di malattia renale[63] diabetica e/o di scompenso cardiaco[63]. Le iniezioni di insulina possono essere aggiunte agli altri anti-diabetici (per via orale o sotto-cute) o utilizzate come unica terapia[64].
La maggior parte dei diabetici necessita di insulina.[3] Quando viene somministrata, si preferisce una formulazione a lunga durata di azione, assunta alla sera prima di dormire.[11][16] Quando l'insulina serale è insufficiente, la somministrazione due volte al giorno può permettere di ottenere un controllo migliore della glicemia.[11]
In alcuni studi è emerso che in uomini ipogonadici l'assunzione di testosterone diminuisce l'insulinoresistenza e migliora sensibilmente il quadro glicemico. Tale risposta è tuttora sotto studio; si valuta la possibilità di utilizzare l'ormone nel diabete mellito di tipo 2, qualora vi fossero conferme sui grandi numeri[65][66]
Tra le nuove terapie vi è il canagliflozin, che è il primo inibitore del SGLT2; insieme al dapagliflozin. Tutti i farmaci antidiabetici devono essere utilizzati tenendo conto dei possibili eventi avversi e delle controindicazioni specifiche.
Trattamento chirurgico[modifica | modifica wikitesto]
La chirurgia per la perdita di peso (chirurgia bariatrica) in coloro che sono obesi, sembra essere una misura efficace nel trattamento del diabete.[67] Dopo l'intervento chirurgico, molti sono in grado di mantenere normali livelli di zucchero nel sangue con l'assunzione di pochi farmaci o addirittura senza[68] e la mortalità a lungo termine risulta diminuita.[69] Vi è tuttavia un certo rischio di mortalità a breve termine, inferiore all'1%, a causa delle complicanze relative all'intervento chirurgico.[70] I valori soglia dell'indice di massa corporea per cui la chirurgia è opportuna, non sono ancora chiare.[69]
Prevenzione[modifica | modifica wikitesto]
L'insorgenza del diabete di tipo 2 può essere ritardata o prevenuta attraverso una corretta alimentazione ed un regolare esercizio fisico.[71][72] Tali accortezze possono ridurre il rischio di oltre la metà.[16] Il beneficio dato dall'esercizio si verifica indipendentemente dal peso iniziale della persona o dalla successiva perdita di peso.[73] Le prove a favore dei soli cambiamenti nella dieta sono tuttavia limitate[74], con qualche evidenza rilevata per una dieta ricca di verdure a foglia verde[75] e per la limitazione dell'assunzione di bevande zuccherate.[20] Nei pazienti con alterata tolleranza al glucosio, la dieta e l'esercizio fisico, da soli o in combinazione con metformina o acarbose, possono diminuire il rischio di sviluppare il diabete.[16][76] Gli interventi sullo stile di vita sono più efficaci della metformina.[16]
Le proprietà ipoglicemiche di alcune erbe medicinali[77][78] hanno trovato impiego come terapia complementare nel trattamento del diabete mellito di tipo 2.[79] Trattandosi di nutraceutici che possono interferire con l'azione dei farmaci, il loro uso deve essere valutato col medico curante.[77][80][81][82][83][84]
Note[modifica | modifica wikitesto]
- ^ Diabetes Blue Circle Symbol, su diabetesbluecircle.org, International Diabetes Federation, 17 marzo 2006 (archiviato dall'url originale il 5 agosto 2007).
- ^ a b Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L., Robbins and Cotran Pathologic Basis of Disease, 7th, Philadelphia, Pa., Saunders, 2005, pp. 1194–1195, ISBN 0-7216-0187-1.
- ^ a b c d e f g h i j k l m n o edited by David G. Gardner, Dolores Shoback, Greenspan's basic & clinical endocrinology, 9th, New York, McGraw-Hill Medical, 2011, pp. Chapter 17, ISBN 0-07-162243-8.
- ^ Mazze RS et al., Reliability of blood glucose monitoring by patients with diabetes mellitus., in Am J Med, vol. 77, n. 2, ottobre 1984, pp. 211-7, PMID 6380287.
- ^ OA Fasanmade, Odeniyi, IA, Ogbera, AO, Diabetic ketoacidosis: diagnosis and management, in African journal of medicine and medical sciences, vol. 37, n. 2, 2008 Jun, pp. 99–105, PMID 18939392.
- ^ Brian C. Leutholtz, Ignacio Ripoll, Exercise and disease management, 2nd, Boca Raton, CRC Press, 25 aprile 2011, pp. 25, ISBN 978-1-4398-2759-8.
- ^ a b c d e f g h i Leonid Poretsky, editor, Principles of diabetes mellitus, 2nd, New York, Springer, 2009, p. 3, ISBN 978-0-387-09840-1.
- ^ a b c d e f g h i j k l m n o p q Williams textbook of endocrinology., 12th, Philadelphia, Elsevier/Saunders, 2011, pp. 1371–1435, ISBN 978-1-4377-0324-5.
- ^ D Meetoo, McGovern, P, Safadi, R, An epidemiological overview of diabetes across the world, in British journal of nursing (Mark Allen Publishing), vol. 16, n. 16, 13 settembre 2007-27, pp. 1002–7, PMID 18026039.
- ^ Abate N, Chandalia M, Ethnicity and type 2 diabetes: focus on Asian Indians, in J. Diabetes Complicat., vol. 15, n. 6, 2001, pp. 320–7, DOI:10.1016/S1056-8727(01)00161-1, PMID 11711326.
- ^ a b c d e f g h i j k S Vijan, Type 2 diabetes, in Annals of internal medicine, vol. 152, n. 5, 2 marzo 2010, pp. ITC31–15; quiz ITC316, DOI:10.1059/0003-4819-152-5-201003020-01003, PMID 20194231.
- ^ L Carulli, Rondinella, S, Lombardini, S, Canedi, I, Loria, P, Carulli, N, Review article: diabetes, genetics and ethnicity, in Alimentary pharmacology & therapeutics, 22 Suppl 2, 2005 Nov, pp. 16–9, DOI:10.1111/j.1365-2036.2005.02588.x, PMID 16225465.
- ^ a b S Smyth, Heron, A, Diabetes and obesity: the twin epidemics, in Nature Medicine, vol. 12, n. 1, 2006 Jan, pp. 75–80, DOI:10.1038/nm0106-75, PMID 16397575.
- ^ Wild S, Roglic G, Green A, Sicree R, King H, Global prevalence of diabetes: estimates for the year 2000 and projections for 2030, in Diabetes Care, vol. 27, n. 5, maggio 2004, pp. 1047–53, DOI:10.2337/diacare.27.5.1047, PMID 15111519.
- ^ Diabetes Fact sheet N°312, su World Health Organization, agosto 2011. URL consultato il 9 gennaio 2012.
- ^ a b c d e f g h i j Ripsin CM, Kang H, Urban RJ, Management of blood glucose in type 2 diabetes mellitus, in Am Fam Physician, vol. 79, n. 1, gennaio 2009, pp. 29–36, PMID 19145963.
- ^ a b Risérus U, Willett WC, Hu FB, Dietary fats and prevention of type 2 diabetes, in Progress in Lipid Research, vol. 48, n. 1, gennaio 2009, pp. 44–51, DOI:10.1016/j.plipres.2008.10.002, PMC 2654180, PMID 19032965.
- ^ a b C Touma, Pannain, S, Does lack of sleep cause diabetes?, in Cleveland Clinic journal of medicine, vol. 78, n. 8, 2011 Aug, pp. 549–58, DOI:10.3949/ccjm.78a.10165, PMID 21807927.
- ^ P Christian, Stewart, CP, Maternal micronutrient deficiency, fetal development, and the risk of chronic disease, in The Journal of nutrition, vol. 140, n. 3, 2010 Mar, pp. 437–45, DOI:10.3945/jn.109.116327, PMID 20071652.
- ^ a b VS Malik, Popkin, BM, Bray, GA, Després, JP, Hu, FB, Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk, in Circulation, vol. 121, n. 11, 23 marzo 2010, pp. 1356–64, DOI:10.1161/CIRCULATIONAHA.109.876185, PMC 2862465, PMID 20308626.
- ^ VS Malik, Popkin, BM, Bray, GA, Després, JP, Willett, WC, Hu, FB, Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis, in Diabetes Care, vol. 33, n. 11, 2010 Nov, pp. 2477–83, DOI:10.2337/dc10-1079, PMC 2963518, PMID 20693348.
- ^ EA Hu, Pan, A, Malik, V, Sun, Q, White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review, in BMJ (Clinical research ed.), vol. 344, 15 marzo 2012, pp. e1454, DOI:10.1136/bmj.e1454, PMC 3307808, PMID 22422870.
- ^ C Herder, Roden, M, Genetics of type 2 diabetes: pathophysiologic and clinical relevance, in European journal of clinical investigation, vol. 41, n. 6, 2011 Jun, pp. 679–92, DOI:10.1111/j.1365-2362.2010.02454.x, PMID 21198561.
- ^ Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young, in National Diabetes Information Clearinghouse (NDIC), National Institute of Diabetes and Digestive and Kidney Diseases, NIH. URL consultato il 4 agosto 2008 (archiviato dall'url originale il 4 luglio 2008).
- ^ a b edited by Mark N. Feinglos, M. Angelyn Bethel, Type 2 diabetes mellitus: an evidence-based approach to practical management, Totowa, NJ, Humana Press, 2008, pp. 462, ISBN 978-1-58829-794-5.
- ^ H Izzedine, Launay-Vacher, V, Deybach, C, Bourry, E, Barrou, B, Deray, G, Drug-induced diabetes mellitus, in Expert opinion on drug safety, vol. 4, n. 6, 2005 Nov, pp. 1097–109, DOI:10.1517/14740338.4.6.1097, PMID 16255667.
- ^ UK Sampson, Linton, MF, Fazio, S, Are statins diabetogenic?, in Current opinion in cardiology, vol. 26, n. 4, 2011 Jul, pp. 342–7, DOI:10.1097/HCO.0b013e3283470359, PMC 3341610, PMID 21499090.
- ^ Saad F, Gooren L, The role of testosterone in the metabolic syndrome: a review, in The Journal of Steroid Biochemistry and Molecular Biology, vol. 114, 1–2, marzo 2009, pp. 40–3, DOI:10.1016/j.jsbmb.2008.12.022, PMID 19444934.
- ^ Farrell JB, Deshmukh A, Baghaie AA, Low testosterone and the association with type 2 diabetes, in The Diabetes Educator, vol. 34, n. 5, 2008, pp. 799–806, DOI:10.1177/0145721708323100, PMID 18832284.
- ^ Diabetes mellitus a guide to patient care., Philadelphia, Lippincott Williams & Wilkins, 2007, pp. 15, ISBN 978-1-58255-732-8.
- ^ a b Pathogenesis of type 2 diabetes: the... [Int J Clin Pract Suppl. 2000] - PubMed - NCBI
- ^ (EN) Diabetes in the UK 2010: Key statistics on diabetes (PDF), marzo 2010. URL consultato il 20 agosto 2012.
- ^ F Pasquier, Diabetes and cognitive impairment: how to evaluate the cognitive status?, in Diabetes & metabolism, 36 Suppl 3, 2010 Oct, pp. S100–5, DOI:10.1016/S1262-3636(10)70475-4, PMID 21211730.
- ^ (EN) World Health Organization, Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus, su who.int. URL consultato il 29 maggio 2007.
- ^ Definition and Diagnosis of Diabetes Mellitus and Intermediate Hyperglycemia (PDF), su World Health Organization, www.who.int, 2006. URL consultato il 20 febbraio 2011.
- ^ S Vijan, Type 2 diabetes., in Annals of internal medicine, vol. 152, n. 5, 2 marzo 2010, pp. ITC31-15; quiz ITC316, DOI:10.1059/0003-4819-152-5-201003020-01003, PMID 20194231.
- ^ ADA Diabetes Management Guidelines A1C Diagnosis | NDEI, su www.ndei.org. URL consultato il 3 giugno 2018 (archiviato dall'url originale l'11 giugno 2018).
- ^ Association American Diabetes, Diagnosis and classification of diabetes mellitus, in Diabetes Care, 33 Suppl 1, Supplement_1, gennaio 2010, pp. S62–9, DOI:10.2337/dc10-S062, PMC 2797383, PMID 20042775.
- ^ a b Committee International Expert, International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes, in Diabetes Care, vol. 32, n. 7, 2009 Jul, pp. 1327–34, DOI:10.2337/dc09-9033, PMC 2699715, PMID 19502545.
- ^ Association American Diabetes, Diagnosis and classification of diabetes mellitus, in Diabetes Care, 35 Suppl 1, gennaio 2012, pp. S64–71, DOI:10.2337/dc12-s064, PMID 22187472.
- ^ (EN) Large-scale genetic analysis shows microRNAs in human pancreas associated with diabetes, su National Institutes of Health (NIH), 9 febbraio 2023. URL consultato il 10 febbraio 2023.
- ^ Diabetes mellitus a guide to patient care., Philadelphia, Lippincott Williams & Wilkins, 2007, pp. 201, ISBN 978-1-58255-732-8.
- ^ a b Valdez R, Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool, in J Diabetes Sci Technol, vol. 3, n. 4, 2009, pp. 722–6, PMC 2769984, PMID 20144319.
- ^ a b Screening: Type 2 Diabetes Mellitus in Adults, su U.S. Preventive Services Task Force, 2008 (archiviato dall'url originale il 7 febbraio 2014).
- ^ Mannucci, E., Type 2 diabetes mellitus therapy. Guideline by the Società Italiana di Diabetologia (SID) and the Associazione Medici Diabetologi (AMD). Methodology and synthesis (PDF), in The Journal of AMD, vol. 24, n. 3, 2021-10, pp. 232, DOI:10.36171/jamd21.24.3.6. URL consultato il 3 dicembre 2021.
- ^ Clinical Guideline:The management of type 2 diabetes (update), su nice.org.uk. URL consultato il 2 giugno 2012 (archiviato dall'url originale il 16 dicembre 2013).
- ^ AJ Farmer, Perera, R, Ward, A, Heneghan, C, Oke, J, Barnett, AH, Davidson, MB, Guerci, B, Coates, V, Schwedes, U, O'Malley, S, Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes., in BMJ (Clinical research ed.), vol. 344, 27 febbraio 2012, pp. e486, PMID 22371867.
- ^ R Boussageon, Bejan-Angoulvant, T, Saadatian-Elahi, M, Lafont, S, Bergeonneau, C, Kassaï, B, Erpeldinger, S, Wright, JM, Gueyffier, F, Cornu, C, Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials, in BMJ (Clinical research ed.), vol. 343, 26 luglio 2011, pp. d4169, DOI:10.1136/bmj.d4169, PMC 3144314, PMID 21791495.
- ^ MW Webster, Clinical practice and implications of recent diabetes trials, in Current opinion in cardiology, vol. 26, n. 4, 2011 Jul, pp. 288–93, DOI:10.1097/HCO.0b013e328347b139, PMID 21577100.
- ^ a b Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S, Exercise for the management of type 2 diabetes: a review of the evidence, in Acta Diabetol, vol. 47, n. 1, marzo 2010, pp. 15–22, DOI:10.1007/s00592-009-0126-3, PMID 19495557.
- ^ Davis N, Forbes B, Wylie-Rosett J, Nutritional strategies in type 2 diabetes mellitus, in Mt. Sinai J. Med., vol. 76, n. 3, giugno 2009, pp. 257–68, DOI:10.1002/msj.20118, PMID 19421969.
- ^ Thomas D, Elliott EJ, Low glycaemic index, or low glycaemic load, diets for diabetes mellitus, in Diana Thomas (a cura di), Cochrane Database Syst Rev, n. 1, 2009, pp. CD006296, DOI:10.1002/14651858.CD006296.pub2, PMID 19160276.
- ^ Edoardo Mannucci, Andrea Giaccari e Marco Gallo, Self-management in patients with type 2 diabetes: Group-based versus individual education. A systematic review with meta-analysis of randomized trails, in Nutrition, metabolism, and cardiovascular diseases: NMCD, vol. 32, n. 2, 2022-02, pp. 330–336, DOI:10.1016/j.numecd.2021.10.005. URL consultato il 12 febbraio 2022.
- ^ (EN) Peter Dockrill, This Extreme Diet Reversed Type 2 Diabetes in Up to 86% of Patients, in ScienceAlert. URL consultato il 7 dicembre 2017.
- ^ a b Sheri R. Colberg, Ronald J. Sigal e Bo Fernhall, Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association: joint position statement, in Diabetes Care, vol. 33, n. 12, 2010-12, pp. e147–167, DOI:10.2337/dc10-9990. URL consultato il 24 maggio 2023.
- ^ a b c d John P. Kirwan, Jessica Sacks e Stephan Nieuwoudt, The essential role of exercise in the management of type 2 diabetes, in Cleveland Clinic Journal of Medicine, vol. 84, 7 Suppl 1, 2017-07, pp. S15–S21, DOI:10.3949/ccjm.84.s1.03. URL consultato il 24 maggio 2023.
- ^ David W. Dunstan, Robin M. Daly e Neville Owen, High-intensity resistance training improves glycemic control in older patients with type 2 diabetes, in Diabetes Care, vol. 25, n. 10, 2002-10, pp. 1729–1736, DOI:10.2337/diacare.25.10.1729. URL consultato il 24 maggio 2023.
- ^ Ronald J. Sigal, Glen P. Kenny e Normand G. Boulé, Effects of aerobic training, resistance training, or both on glycemic control in type 2 diabetes: a randomized trial, in Annals of Internal Medicine, vol. 147, n. 6, 18 settembre 2007, pp. 357–369, DOI:10.7326/0003-4819-147-6-200709180-00005. URL consultato il 24 maggio 2023.
- ^ Kristin I. Stanford e Laurie J. Goodyear, Exercise and type 2 diabetes: molecular mechanisms regulating glucose uptake in skeletal muscle, in Advances in Physiology Education, vol. 38, n. 4, 2014-12, pp. 308–314, DOI:10.1152/advan.00080.2014. URL consultato il 24 maggio 2023.
- ^ (EN) Jonathan P. Little, Jenna B. Gillen e Michael E. Percival, Low-volume high-intensity interval training reduces hyperglycemia and increases muscle mitochondrial capacity in patients with type 2 diabetes, in Journal of Applied Physiology, vol. 111, n. 6, 2011-12, pp. 1554–1560, DOI:10.1152/japplphysiol.00921.2011. URL consultato il 24 maggio 2023.
- ^ Amir Qaseem, Linda L. Humphrey e Donna E. Sweet, Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians, in Annals of Internal Medicine, vol. 156, n. 3, 7 febbraio 2012, pp. 218–231, DOI:10.7326/0003-4819-156-3-201202070-00011. URL consultato il 27 gennaio 2023.
- ^ (EN) Edoardo Mannucci, Marco Gallo e Basilio Pintaudi, All-cause mortality and cardiovascular events in patients with type 2 diabetes treated with alpha-glucosidase inhibitors: A meta-analysis of randomized controlled trials, in Nutrition, Metabolism and Cardiovascular Diseases, vol. 32, n. 2, 2022-02, pp. 511–514, DOI:10.1016/j.numecd.2021.10.010. URL consultato il 27 gennaio 2023.
- ^ a b Edoardo Mannucci, Marco Gallo e Andrea Giaccari, Effects of glucose-lowering agents on cardiovascular and renal outcomes in subjects with type 2 diabetes: An updated meta-analysis of randomized controlled trials with external adjudication of events, in Diabetes, Obesity & Metabolism, vol. 25, n. 2, 2023-02, pp. 444–453, DOI:10.1111/dom.14888. URL consultato il 28 giugno 2023.
- ^ Cynthia M. Ripsin, Helen Kang e Randall J. Urban, Management of blood glucose in type 2 diabetes mellitus, in American Family Physician, vol. 79, n. 1, 1º gennaio 2009, pp. 29–36. URL consultato il 27 gennaio 2023.
- ^ M. Zitzmann, Testosterone deficiency, insulin resistance and the metabolic syndrome., in Nat Rev Endocrinol, vol. 5, n. 12, dicembre 2009, pp. 673-81, DOI:10.1038/nrendo.2009.212, PMID 19859074.
- ^ D. Kapoor, E. Goodwin; KS. Channer; TH. Jones, Testosterone replacement therapy improves insulin resistance, glycaemic control, visceral adiposity and hypercholesterolaemia in hypogonadal men with type 2 diabetes., in Eur J Endocrinol, vol. 154, n. 6, giugno 2006, pp. 899-906, DOI:10.1530/eje.1.02166, PMID 16728551.
- ^ J Picot, Jones, J, Colquitt, JL, Gospodarevskaya, E, Loveman, E, Baxter, L, Clegg, AJ, The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation, in Health technology assessment (Winchester, England), vol. 13, n. 41, 2009 Sep, pp. 1–190, 215–357, iii–iv, DOI:10.3310/hta13410, PMID 19726018.
- ^ KJ Frachetti, Goldfine, AB, Bariatric surgery for diabetes management, in Current opinion in endocrinology, diabetes, and obesity, vol. 16, n. 2, 2009 Apr, pp. 119–24, DOI:10.1097/MED.0b013e32832912e7, PMID 19276974.
- ^ a b AP Schulman, del Genio, F, Sinha, N, Rubino, F, "Metabolic" surgery for treatment of type 2 diabetes mellitus (RAR), in Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists, vol. 15, n. 6, 2009 Sep-Oct, pp. 624–31, DOI:10.4158/EP09170.RAR, PMID 19625245.
- ^ RA Colucci, Bariatric surgery in patients with type 2 diabetes: a viable option, in Postgraduate Medicine, vol. 123, n. 1, 2011 Jan, pp. 24–33, DOI:10.3810/pgm.2011.01.2242, PMID 21293081.
- ^ Raina Elley C, Kenealy T, Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance, in Evid Based Med, vol. 13, n. 6, dicembre 2008, p. 173, DOI:10.1136/ebm.13.6.173, PMID 19043031.
- ^ Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D, Exercise or exercise and diet for preventing type 2 diabetes mellitus, in Didac Mauricio (a cura di), Cochrane Database Syst Rev, n. 3, 2008, pp. CD003054, DOI:10.1002/14651858.CD003054.pub3, PMID 18646086.
- ^ DJ O'Gorman, Krook, A, Exercise and the treatment of diabetes and obesity, in The Medical clinics of North America, vol. 95, n. 5, 2011 Sep, pp. 953–69, DOI:10.1016/j.mcna.2011.06.007, PMID 21855702.
- ^ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H, Dietary advice for the prevention of type 2 diabetes mellitus in adults, in Lucie Nield (a cura di), Cochrane Database Syst Rev, n. 3, 2008, pp. CD005102, DOI:10.1002/14651858.CD005102.pub2, PMID 18646120.
- ^ P Carter, Gray, LJ, Troughton, J, Khunti, K, Davies, MJ, Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis, in BMJ (Clinical research ed.), vol. 341, 18 agosto 2010, pp. c4229, DOI:10.1136/bmj.c4229, PMC 2924474, PMID 20724400.
- ^ Santaguida PL, Balion C, Hunt D, et al., Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose (PDF), in Evid Rep Technol Assess (Summ), n. 128, agosto 2005, pp. 1–11, PMID 16194123 (archiviato dall'url originale il 10 settembre 2008).
- ^ a b Herbal and Natural Therapies, su diabetes.co.uk. URL consultato il 5 novembre 2020.
- ^ Awanish Pandey, Poonam Tripathi, Rishabh Pandey, Rashmi Srivatava e Shambaditya Goswami, Alternative therapies useful in the management of diabetes: A systematic review, in J Pharm Bioallied Sci., vol. 3, n. 4, Ott-Dic 2011, pp. 504–512, PMC 3249697.
- ^ Wen-Chin Yang, Srinivas Nammi, Per Bendix Jeppesen e William C. S. Cho4, Complementary and Alternative Medicine for Diabetes (PDF), vol. 2013, Article ID 831068, DOI:10.1155/2013/831068.«It is estimated that complementary and alternative medicine (CAM) is used by 80% of the world population for primary health care.»
- ^ Shefali Dham MD, Viral Shah MD, Sondra Hirsch RN e Mary Ann Banerji MD, The role of complementary and alternative medicine in diabetes, in Current Diabetes Reports, vol. 6, maggio 2006, pp. 251–258, DOI:10.1007/s11892-006-0042-7, PMID 16898580.
- ^ Akbar Sheikhrabori, Mahlagha Dehghan, Fateme Ghaedi e Gholam Reza Khademi, Complementary and Alternative Medicine Usage and Its Determinant Factors Among Diabetic Patients: An Iranian Case, DOI:10.1177/2156587216675079, PMC 5871159.
- ^ Hashim Mohamed, Johina Abdin2, Badriya Al lenjawi, ZaidFahim Al Hamadani e Josia Markus Schlogl, Use of Complementary and Alternative Medicine Among Patients with Type 2 Diabetes Mellitus in a Newly Developing Country: a Cross- Sectional Study in Qatar, in International Journal of Clinical Research & Trials, vol. 1, article ID 1:IJCRT-106, 2016, DOI:10.15344/2456-8007/2016/106.
- ^ An update on natural compounds in the remedy of diabetes mellitus: A systematic review, in Journal of Traditional and Complementary Medicine, vol. 8, n. 3, luglio 2018, pp. 361-376, DOI:10.1016/j.jtcme.2017.08.012, PMC 6035310.
- ^ Fengmei Lian, Guangwei Li, Xinyan Chen, Xiuzhi Wang e Chunli Piao, Chinese Herbal Medicine Tianqi Reduces Progression From Impaired Glucose Tolerance to Diabetes: A Double-Blind, Randomized, Placebo-Controlled, Multicenter Trial, in The Journal of Clinical Endocrinology & Metabolism, vol. 99, n. 2, Oxford University Press, 1º febbraio 2014, pp. 648–655, DOI:10.1210/jc.2013-3276, ISSN 1945-7197, OCLC 7007878544, PMID 24432995. URL consultato il 5 novembre 2020. (citato da associazionemediciendocrinologi.it)
Bibliografia[modifica | modifica wikitesto]
- Linea Guida della Società Italiana di Diabetologia (SID) e dell’Associazione dei Medici Diabetologi (AMD). La terapia del diabete mellito di tipo 2. Roma, 26 luglio 2021.
- Carlo M. Rotella, Edoardo Mannucci, Barbara Cresci, Il diabete mellito. Criteri diagnostici e terapia: un aggiornamento, SEE Editrice Firenze, 1999, ISBN 978-88-8465-009-2.
- G. Restori, Il diabete mellito. Fisiopatologia, clinica e terapia: fisiopatologia, clinica e terapia, Piccin, 1991, ISBN 978-88-299-0915-5.
- Jameson J. Larry, Harrison: Endocrinologia clinica, Casarile (Milano), McGraw-Hill, 2007, ISBN 978-88-386-3921-0.
- Research Laboratories Merck, The Merck Manual quinta edizione, Milano, Springer-Verlag, 2008, ISBN 978-88-470-0707-9.
- (EN) Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L., Robbins and Cotran Pathologic Basis of Disease, 7th, Philadelphia, Pa., Saunders, 2005, ISBN 0-7216-0187-1.
- (EN) Diabetes mellitus a guide to patient care, Philadelphia, Lippincott Williams & Wilkins, 2007, ISBN 978-1-58255-732-8.
- (EN) edited by Mark N. Feinglos, M. Angelyn Bethel, Type 2 diabetes mellitus : an evidence-based approach to practical management, Totowa, NJ, Humana Press, 2008, ISBN 978-1-58829-794-5.
- (EN) edited by David G. Gardner, Dolores Shoback, Greenspan's basic & clinical endocrinology, 9th, New York, McGraw-Hill Medical, 2011, ISBN 0-07-162243-8.
- (EN) Brian C. Leutholtz, Ignacio Ripoll, Exercise and disease management, Boca Raton, CRC Press, ISBN 978-1-4398-2759-8.
- (EN) Leonid Poretsky, editor, Principles of diabetes mellitus, 2nd, New York, Springer, 2009, ISBN 978-0-387-09840-1.
- (EN) Williams textbook of endocrinology., 12th, Philadelphia, Elsevier/Saunders, ISBN 978-1-4377-0324-5.
Linee guida e raccomandazioni[modifica | modifica wikitesto]
World Health Organization[modifica | modifica wikitesto]
Diabetes. Type 2 diabetes management
Germania[modifica | modifica wikitesto]
Nationale VersorgungsLeitlinie (NVL) Typ-2-Diabetes – Teilpublikation, 2. Auflage
Italia[modifica | modifica wikitesto]
Mannucci E, Candido R, Monache LD, Gallo M, Giaccari A, Masini ML, Mazzone A, Medea G, Pintaudi B, Targher G, Trento M, Turchetti G, Lorenzoni V, Monami M; for Società Italiana di Diabetologia (SID) and Associazione Medici Diabetologi (AMD). 2023 update on Italian guidelines for the treatment of type 2 diabetes. Acta Diabetol. 2023 Aug;60(8):1119-1151. doi: 10.1007/s00592-023-02107-x. Epub ahead of print. PMID 37233852.
Mannucci E, Candido R, Delle Monache L, et al. Società Italiana di Diabetologia (SID) and Associazione Medici Diabetologi (AMD). Italian guidelines for the treatment of type 2 diabetes. Nutr Metab Cardiovasc Dis. 2022 Apr;32(4):770-814. doi: 10.1016/j.numecd.2022.01.027. Epub ahead of print. PMID 35227550.
Standard italiani per la cura del diabete mellito 2018
Spagna[modifica | modifica wikitesto]
Spanish Society of Endocrinology and Nutrition. Comprehensive approach to people with type 2 diabetes.
Chronic complications of diabetes mellitus 2
Regno Unito[modifica | modifica wikitesto]
NICE. The National Institute for Health and Care Excellence. Type 2 diabetes in adults: management.
Stati Uniti[modifica | modifica wikitesto]
American Diabetes Association (ADA). Type 2 Diabetes Mellitus Guidelines
American Association of Clinical Endocrinology Consensus Statement: Comprehensive Type 2 Diabetes Management Algorithm - 2023 Update
ADA - Standards of Medical Care in Diabetes
AACE - Comprehensive Type 2 Diabetes Management Algorithm (2020) - EXECUTIVE SUMMARY Archiviato il 9 marzo 2022 in Internet Archive.
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikimedia Commons contiene immagini o altri file su diabete mellito di tipo 2
Wikimedia Commons contiene immagini o altri file su diabete mellito di tipo 2
Collegamenti esterni[modifica | modifica wikitesto]
- (EN) non-insulin-dependent diabetes mellitus, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 22879 · LCCN (EN) sh85092226 · J9U (EN, HE) 987007533848605171 |
|---|