Cefalea a grappolo: differenze tra le versioni
m →Nomi: aggiungo info references |
m →Generale: aggiungo link ad articolo completo |
||
| Riga 31: | Riga 31: | ||
== Epidemiologia == |
== Epidemiologia == |
||
===Generale=== |
===Generale=== |
||
L'incidenza è stata calcolata su 0,5-1 caso su 1000.<ref name="Leroux">{{cita pubblicazione | quotes =no | autore =Leroux E, Ducros A. | autorelink = | anno = [[2008]]| mese =luglio | titolo =Cluster headache.| rivista =Orphanet J Rare Dis. | volume = 3| pagine =20| doi = |}}</ref> |
L'incidenza è stata calcolata su 0,5-1 caso su 1000.<ref name="Leroux">{{cita pubblicazione | quotes =no | autore =Leroux E, Ducros A. | autorelink = | anno = [[2008]]| mese =luglio | titolo =Cluster headache.| rivista =Orphanet J Rare Dis. | volume = 3| pagine =20| doi = |id=PMID 18651939 |url=http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=2517059}}</ref> |
||
Ecco l'incidenza calcolata in alcune nazioni: |
Ecco l'incidenza calcolata in alcune nazioni: |
||
Versione delle 13:08, 11 mag 2009
Template:Disclaimer soccorso Template:Infobox Malattia
La cefalea a grappolo (in inglese cluster headache), è una cefalea primaria estremamente dolorosa. Ha carattere periodico, con fasi attive alternate a fasi di remissione spontanea. Tali fasi attive vengono chiamate grappoli. È una cefalea neurovascolare.[1] L’intenso dolore è causato dall’eccessiva dilatazione dei vasi cranici che creano pressione sul nervo trigemino. Solitamente viene diagnosticata in ritardo per la presenza di sintomi come la nausea che indirizzano verso altri disturbi.[2] La causa è tuttora ignota.
Nomi
La cefalea a grappolo è conosciuta anche con molti altri nomi fra cui:
- Cefalea da suicidio[3]
- Cefalea di Horton[4]
- Nevralgia di Sluder, termine utilizzato per la prima volta nel 1908[5]
- Nevralgia migrante: Wilfred Harris, neurologo inglese fu uno dei primi a descriverne le manifestazioni.[6]
- Algie vasculaire de la face,[7] (dolore vascolare del viso) in francese
Cenni storici

Il primo che ha evidenziato i segni caratteristici della cefalea a grappolo è stato il medico tedesco Nicolaes Tulp ( 1593 – 1674) nel 1641 dove evidenziava lo strano intervallare degli episodi.[8] In seguito nel 1745, Gerhard Van Swieten a Vienna aveva descritto con maggiore profondità le manifestazioni (come l'unilaterialità e la precisa localizzazione).[9]
In seguito si era presa la strada per l'individuazione della malattia perdendosi in varie sindromi. Per ritrovare il termine "grappolo" si deve aspettare il XX secolo. Francis Kilvert ( 1840 - 1879), nel suo diario sembra avesse descrittto con perizia di particolari quello che sarebbe stato diagnosticato in seguito come una cafela a grappolo.[10] Nel XX secolo fu Bayard Taylor Horton (1895–1980) nel 1936 a descrivere con particolare precisione un caso di cefalea a grappolo mentre poco prima nel 1947, Ekbom era ritornato sull'argomento e in seguito nel 1952 Kunkle coniò il termine con cui ancora oggi si indica la cefalea.[11] Si racconta che Franz Kafka, grazie alle lettere che scriveva e ai suoi diari[12] soffrisse di tale disturbo.[13]
Epidemiologia
Generale
L'incidenza è stata calcolata su 0,5-1 caso su 1000.[7]
Ecco l'incidenza calcolata in alcune nazioni:
| Nazione | Incidenza |
|---|---|
| 401 ogni 100.000;[14] | |
| 92 ogni 100.000;[13] | |
| 279 ogni 100.000;[3] | |
| 119 ogni 100.000;[15] | |
| 56 ogni 100.000;[16] | |
| 381 ogni 100.000.[17] |
La forma episodica colpisce circa l’80% dei casi: è caratterizzata da una o due periodi in cui si mostra un'elevata frequenza degli attacchi e lunghi periodi, mesi o addirittura anni, di remissione.[18]
La forma cronica, molto più rara,[19] colpisce circa il 20% dei casi: viene considerato cronico un paziente che per un periodo di almeno un anno non presenti periodi di remissione, o con remissioni che durino meno di 1 mese. Un paziente episodico può diventare cronico e viceversa.
Sesso
Si manifesta principalmente nel sesso maschile, anche se studi effettuati hanno dimostrato un aumento di diffusione nel sesso femminile,[20]
Il rapporto tra uomini e donne era nel 2001 6–7:1[21] in costante diminuzione (nel 2003 alcuni studi portavano il rapporto 5:1)[17] e nel 2008 4,3:1,[22] molti studi comunque evidenziano come questa predominanza maschile stia svanendo.[23]
Razza
Per quanto riguarda la razza quella bianca risulta più colpita rispetto alla nera.[21]
Età
L'età media delle manifestazioni è intono ai 25 anni anche se si possono manifestare fino a 50 anni e anche prima dei 20 anni.[24]Si sono registrati dei casi nei minorenni (il più giovane paziente in assoluto aveva 3 anni),[25] e l'età media infantile sui pochi dati epidemiologici si attesta sui 8 anni.[26]
Segni e sintomi
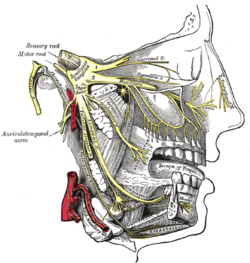
La cefalea a grappolo è caratterizzata da un dolore intenso, di tipo trafittivo, normalmente unilaterale. Ogni singolo attacco può durare in genere dai 15 ai 180 minuti [27][28], ma raramente raggiunge tale limite temporale [29] ma spesso si ripete nell'arco della giornata con diversi episodi[24]
Anche se la cefalea a grappolo ha carattere unilaterale, ci sono anche rari casi di cefalea bilaterale tra un grappolo e l’altro, e ancora più rari, all’interno dello stesso grappolo.
Altri sintomi sono bruciore (a volte il primo sintomo che si manifesta)[29] nausea, fotofobia, senso di agitazione,[30] iperemia (aumento del flusso sanguigno alla testa)[31] ptosi, rinorrea, lacrimazione, miosi, congestazione nasale o congiuntivale, comparsa di edema palpebrale e Sindrome di Horner[4] sudorazione frontale, arrossamento, peristalsi (molto rara), mentre fonofobia e vomito sono più comuni nell'emicrania.[32] Si mostra a volte anche cataratta[33]
La cefalea a grappolo è stata chiamata anche cefalea ad orologeria, a causa della regolarità ciclica sia del periodo del grappolo sia dei singoli attacchi. Questo ha spinto la ricerca verso lo studio dei ritmi circadiani[34] e le funzioni dell’ipotalamo. La cefalea a grappolo ha uno stretto legame con i ritmi sonno-veglia e con l’orario dei pasti. Sono frequenti gli attacchi notturni, correlati alle fasi di sonno REM, e quelli in fase post-prandiale.
Dolore
Il dolore raggiunge il suo apice molto rapidamente, si mantiene costante per tutta la durata dell’attacco per poi, altrettanto rapidamente, sparire. Può tuttavia accadere che il dolore non sparisca in via definitiva, rimanendo in un certo senso "quiescente", cioè molto basso fino a che non aumenta nuovamente di intensità. Questo tipo di dolore viene indicato come "shadow", ossia ombra dolorosa. Le shadows non sussistono necessariamente tra un attacco e l'altro, ma possono, ad esempio, caratterizzare il periodo subito precedente o subito successivo al grappolo, o possono manifestarsi durante un periodo di remissione.
Il livello del dolore nella cefalea a grappolo è devastante. Donne sofferenti l’hanno definito più forte del dolore del parto. Il dolore viene descritto come lancinante, trafittivo. La descrizione più comune è "pugnalate roventi nell'occhio". Infatti il dolore ed è localizzato nell’area peri-oculare e retro-oculare, con interessamento della regione frontale, temporale e mascellare, e colpisce quasi sempre nello stesso punto.[18] Si irradia, a volte, fino al collo e alla spalla.
Il sofferente risulta incapace a stare fermo e non vuole essere toccato o confortato: grida, piange[3] dondola, cammina nervosamente, si contorce, tende letteralmente a sbattere la testa contro il muro. La posizione supina a letto risulta impossibile nella maggioranza dei casi. È chiaro che la qualità della vita del paziente, soprattutto se cronico, è notevolmente compromessa.
Si manifesta maggiormente durante la notte, spesso le persone si svegliano per il dolore.[35]
Clinica
La cefalea a grappolo veniva diagnosticata in precedenza seguendo la classificazione con i criteri suggeriti da Ekbom nel 1970 e successivamente rispettando le linee guida dell' International Headache Society (IHS) del 1988, per cui venivano suddivise a secondo di 4 criteri che si possono riassumere in 3:[36]
- Sensazione di un forte dolore localizzato al area orbitale, sopraorbitale, temporale di durata 15-180 minuti
- Presenza di almeno 1 dei possibili manifestazioni associate più tipici (ptosi, rinorrea, lacrimazione, miosi, congestazione nasale o congiuntivale, edema palpebrale, sudorazione)
- Una frequenza della crisi che arriva sino ad 8 episodi al giorno (minima 1 ogni 2 giorni) di cui almeno 2 manifestazioni che abbiano la prima caratteristica
Successivamente l'International Classification of Headache Disorders pubblica nella loro seconda edizione, (chiamata ICHD-II) nel 2004 una classificazione leggermente diversa:[37]
- Sensazione di un forte dolore unilaterale localizzato all' area orbitale, sopraorbitale e/o temporale di durata 15-180 minuti senza trattamento
- Gli attacchi devono essere associati ad almeno 1 delle manifestazioni (dal lato del dolore devono comparire: ptosi, rinorrea, lacrimazione, miosi, congestazione nasale, iniezione congiuntivale, sudorazione con arrossamento del viso o sensazione di agitazione)
- Una frequenza della crisi che arriva sino ad 8 episodi al giorno (minima 1 ogni 2 giorni) di cui almeno 5 di tali manifestazioni che abbiano anche la prima caratteristica
- Se ogni altra patologia viene esclusa
Inoltre si suddividono in episodica e cronica, la differenza sostanziale è nel periodo di remissione; nella prima deve essere di almeno di un mese (in passato si parlava di 14 giorni), nella seconda non deve superarli o non ci devono essere. Sono state individuate anche altre due forme molto più rare: a priodicità non determinata e quella a periocidità combinata, quest'ultima riscontrata nella pratica medica ma mai classificata ufficialmente.[38]
Un'altra divisione è quella che tiene presente la diffusione del dolore nella persona, in questo caso di parla di sindrome superiore (la più frequente) e quella inferiore[39]
Esami diagnostici
Grazie ai nuovi strumenti diagnostici le possibilità di una corretta diagnosi del disturbo sono aumentate rispetto alla seconda metà del XX secolo:[40]

- Anamnesi, dove il paziente descrive il caratere episodico e l'assenza di sintomi autonomici.
- Risonanza magnetica funzionale, anche se non è ritenuta necessaria ha un'importanza se eseguita durante il manifestarsi degli attacchi in quanto mostra l'interessamento della "sostanza grigia ipotalamica omolaterale".[29]
- Tomografia computerizzata, che si utilizza solo quando la persona non risponde alla terapia per un'indagine supplementare
- Puntura lombare, nel caso si dovesse sospettare altre patologie (meningite - emorragia subaracnoidea)[32]
- Imaging a risonanza magnetica[19] che sta avendo una diffusione maggiore in tempi recenti.[41]
Diagnosi differenziale
In sede di diagnosi bisogna differenziarla da altre manifestazioni simili come:
- Nevralgia del trigemino, per via della continua presenza di cefalee, anche se spesso bilaterali al contrario della cefalea a grappolo.[42]
- Emicrania cronica parossistica, identica distribuzione del dolore e sintomi, ma diversa per durata e intensità degli attacchi, nonché per reazione ai farmaci.[43]
Fattori di rischio
Fra i fattori di rischio, ovvero eventi che facilitano il manifestarsi della malattia ritroviamo:
- Assunzione di alcool, Studi recenti hanno dimostrato una forte incidenza di assunzione di alcool tra i pazienti affetti da cefalea a grappolo, nonostante favorisca l'insorgenza dell'attacco. [45]
- Consumo di fumo,[46]soprattutto nel sesso maschile,[47] che risultano essere quasi l'80% dei malati.[48]
- Istamina
- Nitroglicerina.[49]
Altri fattori sono: alterazioni del ciclo sonno-veglia, alterazione delle abitudini alimentari, sbalzi di temperatura, sbalzi di pressione, cambi di fuso orario, forti emozioni. Alcuni sofferenti riferiscono particolare sensibilità a polifosfati e luci intermittenti. Al contrario stress e cambiamenti ormonali dovuti all'età, non influenzano il rischio.[50]
Anche il manifestarsi degli episodi in famiglia costituisce un fattore di rischio.[51]
Eziologia
Anche se le cause specifiche non sono state individuate è stata invece individuata una correlazione con eventi traumatici,[52] che secondo altri si configurerebbe come un'altra forma, più rara di cefalea a grappolo.[48]
Si è riscontrata anche una familiarità nella cefalea a grappolo, che secondo alcuni studi raggiunge la misura del 20% dei casi,[53] confermata da diversi studi condotti[54] e rintracciata anche in 3 generazioni [55] ponendo le basi su una possibile correlazione genetica.[51]
Altre cause ipotizzate la collegano a qualche malattia cerebrale,[56] a comparsa di forme tumorali,[57] come il meningioma, la cui escissione provoca anche la guarigione del disturbo.[58] Inoltre si stanno studiando anche una possibile correlazione con disfunzioni ormonali, riguardanti il cortisolo, testosterone e soprattutto la melatonina,[59] un ormone prodotto dalla ghiandola pineale la cui produzione risulta alterata negli episodi di cefalea.[60]
Un'ipotesi che ebbe influenza nel passato, posta dallo stesso Horton è quella di un esagerata dilatazione dei vasi del circolo cerebrale, ipotesi avanzata vedendo l'effetto di agenti esterni quali l'istamina o la nitroglicerina portavano nel periodo attivo. Questa teoria si basava sulle conoscenze dell'epoca, in quel periodo l'istamina era infatti l'unico mediatore vasoattivo conosciuto ed Horton volle utilizzare come trattamento a dosi leggermente crescenti. Successivamente si pensò al seno cavernoso, una plica della meninge, come il luogo iniziale dell'attacco, grazie ad una sua infiammazione che porta ad ostacolare il deflusso delle vene.
Un'altra ipotesi si sofferma sul fattore temporale, vista la periodocità degli eventi si suggeriva un interessamento di quello che viene definito l'orologio biologico, l'ipotalamo.[61] le manifestazioni sono dovute al coinvolgimento del nervo trigemino e del sistema parasimpatico
Trattamenti
Una cefalea comune risponde a farmaci quali l’acido acetilsalicilico, il paracetamolo, la nimesulide o l’ibuprofene. La cefalea a grappolo, come le emicranie, necessita di un trattamento specifico. A volte, a causa della rarità della malattia, anche in un pronto soccorso questa patologia può non essere identificata correttamente, ed è stata più volte scambiata per una crisi d'astinenza dalle droghe.
Il trattamento della cefalea a grappolo mira soprattutto a prevenire i successivi attacchi[62] e anche se per la forma cronica risulta meno efficace[63] si può alleviare la sofferenza data dai sintomi che si mostrano (terapia sintomatica).
Terapia farmacologica
Il trattamento un attacco è l’assunzione di triptani, con effetti immediati di sollievo[64] come sumatriptan,[65] nella dose di 6 mg somministrati in via subcutanea[66] o 20 mg in via intranasale. In alternativa vengono utilizzati zolmitriptan, come spray nasale dose di 5 - 10 mg (da uno studio condotto in doppio cieco)[67] e rizatriptan.[68] A causa dell’intenso e improvviso dolore, e per il limite della durata, necessita di un trattamento ad efficacia rapida: è dunque preferibile l’assunzione tramite iniezioni sottocutanee piuttosto che per bocca. Sono disponibili anche formulazioni in spray nasale, sconsigliate nei casi in cui si presentino i tipici sintomi di rinorrea o congestione nasale.
Altri tipi di terapie
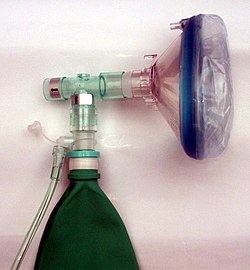
Un altro metodo è l’inalazione di ossigeno puro (8-10 litri al minuto) per 10-15 minuti. L'efficacia si è rivelata maggiore se l'attacco è all'esordio e se la somministrazione avviene per mezzo di una maschera con reservoir non rebreathing. Per questo ci si avvale dell' Ossigenoterapia iperbarica.[69] L'assunzione di ossigeno puro, difatti, provoca ipocapnia con conseguente vasocostrizione del circolo cerebrale.
Altri rimedi non strettamente farmacologici, come bere molta acqua, respirare aria fresca, raffreddare il corpo, vengono riportati dai pazienti come efficaci nel superamento dell'attacco.
Bere caffè, bevande energetiche, fare un vigoroso sforzo fisico, vengono riportati come moderatamente efficaci.
Profilassi
La proflassi è il trattmento che fornisce i maggiori risultati, si somministrano:
- Corticosteroidi,[70] come il prednisone, 60 mg al giorno iniziali, dose da diminuire dopo una settimana e altri
- Verapamil, ad un dosaggio di almeno 240-720 mg al giorno;[71]
- Litio carbonato, 600-900 mg al giorno, per la forma cronica[24], in tali casi si preferisce effettuare un controllo settimanale, per via dei tanti effetti collaterali che possono nscere se i livelli sierici di litio raggiungono i 1,2 mEq/l.[72]
- Topiramato [73]
- Acido valproico
- Diidroergotamina, 1 mg [26] ma controindicato in pazienti affetti da cardiomiopatie
- Indometacina, 25 g 3 volte al giorno,[72] anche se dosi più alte sembrano avere buoni risultati.[74]
Altri farmaci utilizzati sono alcuni antiepilettici (pregabalin, gabapentin), betabloccanti (propranololo, atenololo), pizotifene,amitriptilina. Metisergide ed ergotamina sono utili solo nel periodo breve, non in quello lungo. Alcuni pazienti hanno tratto beneficio dall’integrazione dietetica di magnesio e melatonina.
Trattamenti chirurgici
Solitamente non necessaria, la scelta dell'intervento chirurgico cade soltanto quando il trattamento farmacologico non ha mostrato risultati sperati.[75]
Recentemente, per alcuni casi particolarmente gravi, sono in via di affinamento pratiche chirurgiche. Finora sono state sperimentate le seguenti tecniche, che agiscono:
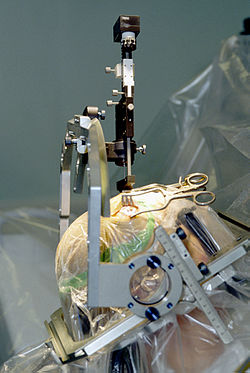
- sul nervo trigemino nella sua componente sensitiva: l'iniezione di anestetici locali, quali la lidocaina (4-6%) la cui validità è limitata[76] o bupivacaina, nel ganglio sfenopalatino o nel ganglio ciliare, la rizotomia con radiofrequenze del ganglio di Gasser (PRFR) e la rizolisi retrogasseriana percutanea con glicerolo (PRGR).
- sul sistema nervoso autonomo parasimpatico: il blocco del ganglio sfenopalatino, del nervo intermedio e del grande nervo petroso.
- direttamente sull'ipotalamo: la DBS - ovvero la stimolazione cerebrale profonda dell'ipotalamo posteriore, la tenica già utilizzata per altre malattie (come la malattia di Parkinson) viene sperimentata anche nella cefalea a grappolo.[77]. La metodica prevede l'impianto permanente di vari elettrodi nella parte centrale del cervello, appunto l'ipotalamo. I risultati si sono visti in alcuni casi,[78] mentre gli effetti collaterali a lungo termine non si sono riscontrati.[79]
- Stimolazione del nervo occipitale[80]
Sono procedure di notevole difficoltà di esecuzione, che comportano rischi di notevole intensità, a volte irreversibili. In conclusione, il trattamento chirurgico della cefalea a grappolo è l’ultima risorsa e dovrebbe essere limitato a casi di cefalea a grappolo cronica, invalidante e resistente alle terapie farmacologiche.
Trattamenti sperimentali alternativi
Sono stati condotti studi clinici sulla possibilità di usare bassi dosaggi di sostanze psicotrope ( come la psilocibina[81] e derivati della LSD) per alleviare le pene dei sofferenti, ma necessitano di ulteriori ricerche prima di comprenderne la possibile utilità.[82]
Note
- ^ Peter Sörös, Oanh Vo, Heinrich Gerding, Ingo W Husstedt, Stefan Evers1, Enucleation and development of cluster headache: a retrospective study, in BMC Neurol., vol. 5, n. 1, 22 marzo 2005, p. 6, DOI:10.1186/1471-2377-5-6, PMID 15784136.
- ^ J A van Vliet, P J E Eekers, J Haan, M D Ferrari, for the Dutch RUSSH study group, Features involved in the diagnostic delay of cluster headache, in J Neurol Neurosurg Psychiatry, vol. 74, agosto 2003, pp. 1123–1125, DOI:10.1136/jnnp.74.8.1123, PMID 12876249.
- ^ a b c Torelli P, Castellini P, Cucurachi L, Devetak M, Lambru G, Manzoni GC., Cluster headache prevalence: methodological considerations. A review of the literature (PDF), in Acta Biomed., vol. 77, aprile 2006, pp. 4-9, PMID 16856701. Errore nelle note: Tag
<ref>non valido; il nome "Torelli" è stato definito più volte con contenuti diversi - ^ a b Per la possibile comparsa della Sindrome di Horner. Tfelt-Hansen P, Jensen RH, Cluster headache (Horton's headache), in Ugeskr Laeger., vol. 168, dicembre 2006, pp. 4417-4422, PMID 17217869.
- ^ Ahamed SH, Jones NS, What is Sluder's neuralgia?, in J Laryngol Otol., vol. 117, giugno 2003, pp. 437-43., PMID 12818050.
- ^ Boes CJ, Capobianco DJ, Matharu MS, Goadsby PJ, Wilfred Harris' early description of cluster headache, in Cephalalgia, vol. 22, maggio 2002, pp. 320-326, DOI:10.1046/j.1468-2982.2002.00360.x, PMID 12100097.
- ^ a b Leroux E, Ducros A., Cluster headache., in Orphanet J Rare Dis., vol. 3, luglio 2008, p. 20, PMID 18651939.
- ^ Norman Gordon, History of Cluster Headache, in Current Pain and Headache Reports., vol. 9, 2004, pp. 132–134.
- ^ J M S Pearce, Gerardi van Swieten: descriptions of episodic cluster headache, in Journal of Neurology, Neurosurgery, and Psychiatry, vol. 78, 2007, pp. 1248-1249;.
- ^ Larner AJ., Francis Kilvert (1840-1879): an early self-report of cluster headache?, in Cephalalgia., vol. 28, luglio 2008, pp. 763-6.
- ^ Kunkle EC, Pfeiffer JB Jr, Wilhoit WM, Hamrick LW Jr., Recurrent brief headache in cluster pattern., in Trans Am Neurol Assoc., vol. 52, 2007, pp. 240-243.
- ^ Ekbom T, Ekbom K., Diaries and letters indicate that Franz Kafka suffered from Horton headache], in Lakartidningen., vol. 100, aprile 2003, pp. 1540-1541.
- ^ a b Ekbom T, Ekbom K., Did Franz Kafka suffer from cluster headache?, in Cephalalgia., vol. 24, aprile 2004, pp. 309-311. Errore nelle note: Tag
<ref>non valido; il nome "Ekbom" è stato definito più volte con contenuti diversi - ^ Swanson JW, Yanagihara T, Stang PE, O'Fallon WM, Beard CM, Melton LJ 3rd, Guess HA., Incidence of cluster headaches: a population-based study in Olmsted County, Minnesota., in Neurology., vol. 44, 1994.
- ^ Katsarava Z, Obermann M, Yoon MS, Dommes P, Kuznetsova J, Weimar C, Diener HC., Prevalence of cluster headache in a population-based sample in Germany., in Cephalalgia., vol. 27, settembre 2007, pp. 1014-1019.
- ^ Tonon C, Guttmann S, Volpini M, Naccarato S, Cortelli P, D'Alessandro R., Prevalence and incidence of cluster headache in the Republic of San Marino, in Neurology., vol. 58, maggio 2002, pp. 1407-1409.
- ^ a b Sjaastad O, Bakketeig LS., Cluster headache prevalence. Vågå study of headache epidemiology., in Cephalalgia, vol. 23, settembre 2003, pp. 528-533.
- ^ a b Bahra A, May A, Goadsby PJ., Cluster headache: a prospective clinical study with diagnostic implications, in Neurology., vol. 58, febbraio 2002, pp. 354-361.
- ^ a b Favier I, Haan J, Ferrari MD., Cluster headache: to scan or not to scan., in Curr Pain Headache Rep., vol. 12, aprile 2008, pp. 128-131.
- ^ Manzoni, GC. Male preponderance of cluster headache is progressively decreasing over the years. Headache. 1997;37:588–589
- ^ a b T D Rozen, R M Niknam, A L Shechter,W B Young, S D Silberstein, Cluster headache in women: clinical characteristics and comparison with cluster headache in men, in J Neurol Neurosurg Psychiatry, vol. 70, 2001, pp. 613–617.
- ^ Fischera M, Marziniak M, Gralow I, Evers S., The incidence and prevalence of cluster headache: a meta-analysis of population-based studies., in Cephalalgia., vol. 28, giugno 2008, pp. 614-8.
- ^ Manzoni GC., Male preponderance of cluster headache is progressively decreasing over the years, in Headache., vol. 37, ottobre 1997, pp. 588-589..
- ^ a b c Stephen L. Hauser, Harrison: Neurologia clinica Pag 69, Casarile (Milano), McGraw-Hill, 2007, ISBN 978-88-386-3923-4.
- ^ Garrido C, Tuna A, Ramos S, Temudo T., Cluster headache in a 3 year old child, in Rev Neurol., vol. 33, ottobre 2001, pp. 732-735..
- ^ a b Majumdar A, Ahmed MA, Benton S., Cluster headache in children - Experience from a specialist headache clinic., in Eur J Paediatr Neurol., 2008.
- ^ Gennaro Bussone, G. Casucci, F. Frediani, G. C. Manzoni, V. Bonavita, Le Cefalee: manuale teorico pratico Pag 65, Milano, Springer, 2001id= ISBN 978-88-470-0753-6.
- ^ Headache Classification Subcommittee of the International Headache Society (IHS), The International Classification of Headache Disorders 2nd Edition, in Cephalalgia, 24 suppl. 1, Maggio 2004, p. 62.
- ^ a b c David A Greenberg, Aminoff Micheal J, Simon Roger P, Neurologia Clinica quinta edizione Pag 97, Milano, McGraw Hill (Lange), 2004, ISBN 88-386-2980-3.
- ^ Finkel AG., Epidemiology of cluster headache, in Curr Pain Headache Rep., vol. 7, aprile 2003, pp. 144-149.
- ^ Barriga FJ, Cuadrado ML, Bueno A, Barón M, Dobato JL, Vela L, Pareja JA., Cluster headache: orbital hemodynamic changes during Valsalva maneuver, in Headache., vol. 46, febbraio 2006, pp. 298-305.
- ^ a b Karl E. Misulis, Head Thomas C, Neurologia di Netter Pag 277, Milano, Elsevier Masson, 2008, ISBN 978-88-214-341-1.
- ^ Benemei S, Nicoletti P, Geppetti P, Bonciani M., Cataract in chronic cluster headache: two case reports and review of the literature., in J Headache Pain. ., vol. 9, dicembre 2008, pp. 401-403.
- ^ Manjit S Matharu, Peter J Goadsby, Trigeminal autonomic cephalgias, in J Neurol Neurosurg Psychiatry, vol. 72, 2002, pp. ii19–ii26.
- ^ Capobianco DJ, Dodick DW., Diagnosis and treatment of cluster headache., in Semin Neurol., vol. 26, aprile 2006, pp. 242-259.
- ^ Carlo Loeb, Neurologia diagnostica p. 15, Springer, 2000, ISBN 9788847000841.
- ^ Gennaro Bussone, Gerardo Casucci, Fabio Frediani, Le Cefalee: Manuale Teorico-Pratico p. 66, Springer, 2007, ISBN 9788847007536.
- ^ Marcello Fanciullacci, Massimo Alessandri, Le cefalee primarie nella pratica clinica pp. 128-129, SEE Editrice Firenze, 2003, ISBN 9788884650351.
- ^ Marcello Fanciullacci, Massimo Alessandri, Le cefalee primarie nella pratica clinica p. 123, SEE Editrice Firenze, 2003, ISBN 9788884650351.
- ^ Bahra A, Goadsby PJ., Diagnostic delays and mis-management in cluster headache, in Acta Neurol Scand., vol. 109, marzo 2004, pp. 175-9.
- ^ Cutrer FM., Functional imaging in primary headache disorders, in Headache., vol. 48, maggio 2008, pp. 704-706.
- ^ Lai TH, Fuh JL, Wang SJ., Cranial Autonomic Symptoms in Migraine: Characteristics and Comparison with Cluster Headache., in J Neurol Neurosurg Psychiatry., 2008.
- ^ N.S. Jones, F. Fuad, Paroxysmal hemicrania and cluster headache: two discrete entities or is there an overlap?, in Clinical Otolaryngology & Allied Sciences, 27 n°6, dicembre 2002, pp. 472-479, DOI:10.1046/j.1365-2273.2002.00615.x.
- ^ Kim H., The characteristics of sinus headache resembling the primary headaches, in Nippon Rinsho.., vol. 63, ottobre 2005, pp. 1771-6..
- ^ Schürks M, Diener HC., Cluster headache and lifestyle habits., in Curr Pain Headache Rep. ., vol. 12, aprile 2008, pp. 115-21.
- ^ Cirillo M, Stellato D, Lombardi C, De Santo NG, Covelli V., Headache and cardiovascular risk factors: positive association with hypertension, in Headache, vol. 39, giugno 1999, pp. 409-16.
- ^ Swanson JW, Yanagihara T, Stang PE, O'Fallon WM, Beard CM, Melton LJ 3rd, Guess HA., Incidence of cluster headaches: a population-based study in Olmsted County, Minnesota., in Neurology., vol. 44, marzo 1994, pp. 433-7..
- ^ a b Manzoni GC., Cluster headache and lifestyle: remarks on a population of 374 male patients, in Cephalalgia., vol. 19, 1999, pp. 88-94. Errore nelle note: Tag
<ref>non valido; il nome "Manzoni" è stato definito più volte con contenuti diversi - ^ Sances G, Tassorelli C, Pucci E, Ghiotto N, Sandrini G, Nappi G., Reliability of the nitroglycerin provocative test in the diagnosis of neurovascular headaches, in Cephalalgia., vol. 24, febbraio 2004, pp. 110-119.
- ^ David Kernick, Cluster headache in primary care: unmissable, underdiagnosed and undertreated, in British Journal of General Practice, vol. 56, 2006, pp. 486–487.
- ^ a b Leone M, Russell MB, Rigamonti A, Attanasio A, Grazzi L, D'Amico D, Usai S, Bussone G., Increased familial risk of cluster headache., in Neurology., vol. 56, maggio 2001, pp. 1233-1236..
- ^ Walker RW., Cluster headache and head trauma: is there an association?, in Curr Pain Headache Rep., vol. 11, aprile 2007, pp. 137-140.
- ^ Andersson PG. Migraine in patients with cluster headache. Cephalalgia 1985;5:11-16.
- ^ Russell MB, Andersson PG, Thomsen LL., [Familial occurrence of cluster headache], in Ugeskr Laeger., vol. 157, 1995, pp. 4937-4939.
- ^ Spierings EL, Vincent AJ, Familial cluster headache: occurrence in three generations, in Neurology, vol. 42, 1992, pp. 1399-400.
- ^ Sörös P, Frese A, Husstedt IW, Evers S., Cluster headache after dental extraction: implications for the pathogenesis of cluster headache?, in Cephalalgia., vol. 21, giugno 2001, pp. 619-622.
- ^ Carter DM., Cluster headache mimics., in Curr Pain Headache Rep., vol. 8, aprile 2004, pp. 133-9.
- ^ Kuritzky A., Cluster headache-like pain caused by an upper cervical meningioma, in Cephalalgia., vol. 4, 1984, pp. 185-186.
- ^ Stillman M., Steroid hormones in cluster headaches., in Curr Pain Headache Rep., vol. 10, aprile 2006, pp. 147-152.
- ^ Pringsheim T, Magnoux E, Dobson CF, Hamel E, Aubé M., Melatonin as adjunctive therapy in the prophylaxis of cluster headache: a pilot study., in Headache., vol. 42, settembre 2002, pp. 787-92..
- ^ William B. Young, Stephen D. Silberstein, Migraine and Other Headaches: An American Academy of Neurology Press Quality of Life Guide pp. 130-131, Demos Medical Publishing, 2004, ISBN 9781932603033.
- ^ Freitag FG., Cluster headache., in Prim Care., vol. 31, giugno 2004, pp. 313-29.
- ^ Lovely TJ, Kotsiakis X, Jannetta PJ, The surgical management of chronic cluster, in Headache, vol. 38, 1998, pp. 590–4.
- ^ Ekbom K, The Sumatriptan Cluster Headache Study Group. Treatment of acute cluster headache with sumatriptan., in N Engl J Med, vol. 325, 1991, pp. 322–6..
- ^ Pradalier A, Baudesson G, Vincent D, Imberty-Campinos C., Treatment of cluster headache, in Rev Med Interne., vol. 22, febbraio 2001, pp. 151-162.
- ^ May A, Leone M, Afra J, Linde M, Sándor PS, Evers S, Goadsby PJ; EFNS Task Force., EFNS guidelines on the treatment of cluster headache and other trigeminal-autonomic cephalalgias, in Eur J Neurol., vol. 13, ottobre 2006, pp. 1066-77.
- ^ Rapoport AM, Mathew NT, Silberstein SD, Dodick D, Tepper SJ, Sheftell FD, Bigal ME., Zolmitriptan nasal spray in the acute treatment of cluster headache: a double-blind study, in Neurology., vol. 69, agosto 2007, pp. 821-826.
- ^ Fulton JA, Kahn J, Nelson LS, Hoffman RS., Renal infarction during the use of rizatriptan and zolmitriptan: two case reports, in Clin Toxicol (Phila)., vol. 44, 2006, pp. 177-180.
- ^ Bennett MH, French C, Schnabel A, Wasiak J, Kranke P., Normobaric and hyperbaric oxygen therapy for migraine and cluster headache., in Cardiol Prat., luglio 2008.
- ^ Antonaci F, Costa A, Candeloro E, Sjaastad O, Nappi G., Single high-dose steroid treatment in episodic cluster headache., in Cephalalgia., vol. 25, aprile 2005, pp. 290-295..
- ^ Stallmach M., Prophylactic treatment of cluster headache with verapamil], in Praxis (Bern 1994)., vol. 92, novembre 2003, pp. 1951-1953.
- ^ a b Stephen L. Hauser, Harrison: Neurologia clinica pag 98, Casarile (Milano), McGraw-Hill, 2007, ISBN 978-88-386-3923-4.
- ^ Lenaerts ME., Update on the therapy of the trigeminal autonomic cephalalgias., in Cardiol Prat., vol. 10, gennaio 2008, pp. 30-5.
- ^ Prakash S, Dholakia SY, Shah KA., A patient with chronic cluster headache responsive to high-dose indomethacin: is there an overlap with chronic paroxysmal hemicrania?, in Cephalalgia., vol. 28, luglio 2008, pp. 778-781.
- ^ Rozen TD., Interventional treatment for cluster headache: a review of the options., in Curr Pain Headache Rep., vol. 6, 2002, pp. 57-64..
- ^ William B. Young, Stephen D. Silberstein, Migraine and Other Headaches: An American Academy of Neurology Press Quality of Life Guide p. 135, Demos Medical Publishing, 2004, ISBN 9781932603033.
- ^ Pinsker MO, Bartsch T, Falk D, Volkmann J, Herzog J, Steigerwald F, Diener HC, Deuschl G, Mehdorn M., Failure of deep brain stimulation of the posterior inferior hypothalamus in chronic cluster headache - report of two cases and review of the literature., in Zentralbl Neurochir., vol. 69, maggio 2008, pp. 76-79.
- ^ Starr PA, Barbaro NM, Raskin NH, Ostrem JL., Chronic stimulation of the posterior hypothalamic region for cluster headache: technique and 1-year results in four patients., in J Neurosurg., vol. 106, 2007, pp. 999-1005.
- ^ Bartsch T, Pinsker MO, Rasche D, Kinfe T, Hertel F, Diener HC, Tronnier V, Mehdorn HM, Volkmann J, Deuschl G, Krauss JK., Hypothalamic deep brain stimulation for cluster headache: experience from a new multicase series, in Cephalalgia., vol. 28, marzo 2008, pp. 285-95.
- ^ Magis D, Schoenen J., Neurostimulation in chronic cluster headache., in Curr Pain Headache Rep., vol. 12, aprile 2008, pp. 145-53..
- ^ Sempere AP, Berenguer-Ruiz L, Almazán F., Chronic cluster headache: Response to psilocybin, in Rev Neurol., vol. 43, novembre 2006, pp. 571-2.
- ^ Sewell RA, Halpern JH, Pope HG Jr., Response of cluster headache to psilocybin and LSD., in Neurology., vol. 66, 2006, pp. 1920-1922..
Bibliografia
Generale
- Stephen L. Hauser, Harrison: Neurologia clinica, Casarile (Milano), McGraw-Hill, 2007, ISBN 978-88-386-3923-4.
- David A Greenberg, Aminoff Micheal J, Simon Roger P, Neurologia Clinica quinta edizione, Milano, McGraw Hill (Lange), 2004, ISBN 88-386-2980-3.
- Karl E. Misulis, Head Thomas C, Neurologia di Netter, Milano, Elsevier Masson, 2008, ISBN 978-88-214-341-1.
Specifica
- Sugli studi epidemiologici Leroux E, Ducros A., Cluster headache., in Orphanet J Rare Dis., vol. 3, luglio 2008.
- Sulla familiarità Russell MB, Andersson PG, Thomsen LL., [Familial occurrence of cluster headache], in Ugeskr Laeger., vol. 157, 1995.
Altro
- IHS Classification ICHD-II 3.1. Cefalea a Grappolo.