Encefalopatia epatica
| Encefalopatia epatica | |
|---|---|
 | |
| Specialità | gastroenterologia, epatologia, infettivologia e medicina d'emergenza-urgenza |
| Eziologia | cirrosi epatica, avvelenamento, epatite B e insufficienza epatica fulminante |
| Classificazione e risorse esterne (EN) | |
| MeSH | D006501 |
| MedlinePlus | 000302 |
| eMedicine | 186101 e 182208 |
| Sinonimi | |
| coma epatico coma hepaticum | |
Per encefalopatia epatica (conosciuta anche come encefalopatia porto-sistemica) in medicina si intende il verificarsi di uno stato di confusione mentale o un alterato livello di coscienza o coma, dovuti a insufficienza epatica. Negli stadi avanzati prende il nome di coma epatico o coma hepaticum e può portare alla morte del paziente affetto.[1]
Tale condizione si riscontra nei casi di insufficienza epatica, quando il fegato non è più in grado di rimuovere efficacemente le sostanze tossiche che si accumulano nel sangue. Episodi di encefalopatia epatica spesso si verificano a seguito di una patologia intercorrente, come infezioni, costipazione, emorragia gastrointestinale, squilibrio elettrolitico. Spesso si riscontra in pazienti sottoposti ad una procedura di shunt portosistemico intraepatico transgiugulare. Solitamente la diagnosi della condizione viene formulata a seguito dell'osservazione dei sintomi, con l'esclusione di una spiegazione alternativa; gli esami del sangue (in particolare i livelli di ammoniaca) o l'imaging biomedico dell'encefalo possono aiutare nella sua formulazione.[1][2]
L'encefalopatia epatica è una situazione reversibile se opportunamente trattata. Il trattamento si basa sulla soppressione della produzione delle sostanze tossiche nell'intestino, il più frequentemente delle volte grazie all'impiego di lassativo lattulosio o con antibiotici non assorbibili. Inoltre, la gestione delle condizioni sottostanti può migliorare i sintomi.
In casi particolari, come nell'insufficienza epatica acuta, l'insorgenza dell'encefalopatia può indicare la necessità di un trapianto di fegato.[1][3]
Storia ed epidemiologia
[modifica | modifica wikitesto]Negli individui che presentano cirrosi, il rischio di sviluppare l'encefalopatia epatica è del 20% all'anno, e in qualsiasi momento circa il 30-45% delle persone con cirrosi mostra segni di encefalopatia conclamata. La prevalenza di encefalopatia epatica minima rilevabile nei test neuropsicologici formali è del 60-80%, il che aumenta la probabilità di sviluppare encefalopatia conclamata in futuro.[4]
Il presentarsi di disturbi comportamentali nelle persone con ittero è stata descritta nell'antichità da Ippocrate di Coo (ca. 460-370 a.C.),[5][6] Celso e Galeno (rispettivamente del primo e del terzo secolo) riconobbero anch'essi tale correlazione. Molte descrizioni moderne del legame tra la patologia epatica e sintomi neuropsichiatrici sono stati effettuati nel XVIII e nel XIX secolo. Per esempio, Giovanni Battista Morgagni (1682-1771) ha dimostrato, nel 1761, che si trattava di una condizione progressiva.[6]
Nel 1950, diverse ricerche elencarono le numerose anomalie segnalate in precedenza e confermarono la teoria secondo cui la compromissione metabolica è il meccanismo scatenante dell'encefalopatia epatica e che i composti ricchi di azoto provengono dall'intestino.[5][7] Molti di questi studi sono stati fatti dalla professoressa Sheila Sherlock (1918-2001), poi sviluppati dalla Royal Postgraduate Medical School di Londra e successivamente dal Royal Free Hospital. Lo stesso gruppo studiò la deplezione proteica e la neomicina.[6][8]
La classificazione detta "di West Haven" è stata formulata professor Harold Conn e colleghi, presso l'Università di Yale, mentre indagavano circa l'efficacia terapeutica del lattulosio.[9][10]
Eziologia
[modifica | modifica wikitesto]È noto che la causa diretta dell'encefalopatia epatica è l'eccessiva presenza nel sangue di sostanze tossiche, in particolare dell'ammoniaca prodotta dalla degradazione degli amminoacidi, per l'impossibilità da parte del fegato di renderle innocue come avviene in condizioni di normalità. Tale situazione si verifica molto spesso per diverse condizioni sottostanti. In una piccola percentuale di casi, l'encefalopatia è causata direttamente dall'insufficienza epatica; ciò si verifica più spesso nei casi di insufficienza epatica acuta. Tuttavia, soprattutto nelle malattie epatiche croniche, l'encefalopatia epatica è dovuta, o si aggrava, per via di un'ulteriore causa, la cui identificazione può essere importante per trattare efficacemente l'episodio.[1]
| Natura della causa | Causa[1][2][11] |
|---|---|
| Eccessive quantità di azoto |
|
| Disturbi metabolici o squilibri elettrolitici |
|
| Droghe e farmaci |
|
| Infezioni |
|
| Altro |
|
L'encefalopatia epatica può verificarsi anche a seguito della creazione di uno shunt portosistemico intraepatico transgiugulare (TIPSS), che viene realizzato nel trattamento di ascite refrattaria, sanguinamento da varici esofagee e sindrome epato-renale.[12][13] L'encefalopatia TIPSS-correlata si verifica in circa il 30% dei casi, con il rischio di essere più frequente nei soggetti con precedenti episodi di encefalopatia, età avanzata, sesso femminile e malattie del fegato dovute a cause diverse dall'alcool.[11]
Patogenesi
[modifica | modifica wikitesto]
Vi sono varie spiegazioni per cui uno shunt porto-sistemico o una disfunzione epatica possano causare encefalopatia.
Nei soggetti sani, i composti contenenti azoto, generati dai microbioti umani nell'intestino, vengono trasportati dalla vena porta al fegato, dove l'80-90% viene metabolizzato attraverso il ciclo dell'urea e/o espulso immediatamente. Questo processo appare ridotto in tutti i sottotipi dell'encefalopatia epatica, sia perché gli epatociti (le cellule del fegato) non sono in grado di metabolizzare i prodotti di scarto o perché il sangue venoso portale bypassa il fegato attraverso una circolazione collaterale o tramite la creazione chirurgica di uno shunt. I prodotti azotati di scarto si accumulano nella circolazione sistemica (da qui il termine più vecchio di "encefalopatia porto-sistemica").[14]
Il prodotto di rifiuto più importante è l'ammoniaca (NH3). Questa piccola molecola attraversa la barriera ematoencefalica e viene assorbita e metabolizzata dagli astrociti, una tipologia di cellule presenti nel cervello e che costituiscono il 30% della corteccia cerebrale. Gli astrociti utilizzano l'ammoniaca quando sintetizzano la glutammina a partire dal glutammato. I livelli aumentati di glutammina comportano un aumento della pressione osmotica negli astrociti che si gonfiano. Vi è inoltre una maggiore attività del sistema acido γ-amminobutirrico (GABA) e la fornitura di energia ad altre cellule cerebrali viene diminuita. Ciò può essere pensato come un esempio di edema cerebrale di tipo "citotossico".[14]
Nonostante i numerosi studi che dimostrano il ruolo centrale dell'ammoniaca, i livelli di essa non sono sempre correlati con la gravità dell'encefalopatia. Si ritiene che gli individui con i sintomi più gravi abbiano già assorbito molta ammoniaca nel cervello e così i suoi livelli sierici appaiono relativamente bassi.[1][2] Altri prodotti di scarto implicati nell'encefalopatia epatica includono i mercaptani, acidi grassi a catena corta e fenolo.[2]
Numerose altre anomalie sono state descritte nell'encefalopatia epatica, sebbene il loro contributo relativo allo stato della malattia sia incerto. Composti simili alle benzodiazepine sono stati trovati a livelli più elevati, nonché anomalie nel sistema di neurotrasmissione GABA. Uno squilibrio tra aminoacidi aromatici (fenilalanina, triptofano e tirosina) e di amminoacidi a catena ramificata (leucina, isoleucina e valina) è stata descritta e ciò comporterebbe la generazione di falsi neurotrasmettitori (quali octopamina e feniletanolamina). È stata inoltre segnalata una disregolazione del sistema della serotonina. Una diminuzione di zinco e l'accumulo di manganese possono inoltre giocare un ruolo causale.[1][2]
La presenza di un'infiammazione in una qualsiasi parte dell'organismo può far peggiorare l'encefalopatia attraverso l'azione delle citochine e dei lipopolisaccaridi batterici sugli astrociti.[11]
Anatomia patologica
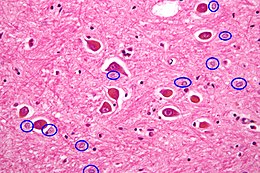
[modifica | modifica wikitesto]L'encefalopatia epatica è caratterizzata da scarse evidenze anatomo-patologiche che tuttavia ne possono rinforzare la diagnosi. Nel caso di eventi acuti si riscontra comunque un importante edema a livello cerebrale, spesso assenti nei casi più lievi o cronici. Gli esami istologici hanno evidenziato alcune alterazioni, tuttavia non specifiche, dei neuroni e delle cellule gliali (sia astrociti che microglia).[15] La caratteristica riscontrata più frequentemente è la presenza nella corteccia cerebrale di astrociti di Alzheimer di tipo II, un tipo di cellule patologiche.[16][17]
Classificazioni
[modifica | modifica wikitesto]Criteri di West Haven
[modifica | modifica wikitesto]La valutazione della gravità della encefalopatia è basata sui criteri di West Haven, che formulano una classificazione semiquantitativa dello stato mentale, riferendosi al livello di diminuita autonomia, ai cambiamenti nello stato di coscienza, alle funzioni intellettuali, al comportamento e alla dipendenza dalla terapia.[1][9][18]
- Grado 1: minima perdita della consapevolezza; euforia od ansia; diminuzione del grado di attenzione; diminuzione della capacità di fare semplici calcoli matematici. Il 67% dei pazienti cirrotici può avere una "minima encefalopatia epatica".[19]
- Grado 2: letargia o grave apatia; disorientamento spaziale e temporale; alterazione della personalità; comportamenti inappropriati.
- Grado 3: sonnolenza o semistupor, ma ancora responsivo agli stimoli verbali; confusione mentale; comportamento bizzarro.
- Grado 4: coma, cioè mancata risposta agli stimoli verbali e dolorosi.
Tipi
[modifica | modifica wikitesto]
L'encefalopatia epatica si divide in:[9]
- tipo A: insorge in corso di insufficienza epatica acuta; è molto rapida (ore);
- tipo B: può insorgere dopo interventi chirurgici di inserimento di shunt portosistemico;
- tipo C: deriva da una cirrosi epatica cronica; è la forma più lenta, può presentarsi anche dopo giorni. Le cause scatenanti possono essere diverse: infezioni (urinarie, polmoniti, peritonite, altre), emorragie gastrointestinali, ipovolemie, iponatriemie, farmaci psicotropi (ad esempio sedativi come le benzodiazepine), carichi proteici. Lo sviluppo di encefalopatia epatica in pazienti cirrotici si ha in circa il 25% dei casi a 5 anni.
Encefalopatia epatica minima
[modifica | modifica wikitesto]Lo stadio di encefalopatia minima (MHE) è definito come un'encefalopatia che non porta a disfunzioni cognitive clinicamente evidenti, ma può essere dimostrata con test neuropsicologici.[9][20] È stato dimostrato che l'encefalopatia minima può peggiorare la qualità della vita e aumentare il rischio di coinvolgimento in incidenti stradali.[4]
Clinica
[modifica | modifica wikitesto]Segni e sintomi
[modifica | modifica wikitesto]La forma più lieve di encefalopatia epatica è difficile da rilevare clinicamente, ma può essere dimostrata in test neuropsicologici. Essa si manifesta come smemoratezza, una lieve confusione e irritabilità.[21]
La prima fase dell'encefalopatia epatica è caratterizzata da disturbi del ritmo circadiano con un modello di sonno-veglia invertito (dormire di giorno ed essere vegli la notte). La seconda fase invece comporta letargia e cambiamenti di personalità. La terza fase da confusione mentale aggravata e la quarta da una progressione verso il coma.[1] Coma e convulsioni costituiscono la fase più avanzata.[21]
Nelle fasi intermedie si osserva un caratteristico tremore "a battito d'ali" degli arti (asterissi), questo scompare mentre peggiora la sonnolenza. Vi è disorientamento e amnesia e si può osservare un comportamento disinibito. Nella terza fase l'esame neurologico può rivelare mioclonie e un segno di Babinski positivo.[1][22] Le più gravi forme di encefalopatia epatica portano ad un peggioramento del livello di coscienza, dalla letargia alla sonnolenza e, infine, al coma.[21]
L'encefalopatia si presenta spesso insieme ad altri sintomi e segni di insufficienza epatica. Questi possono includere ittero (colorazione gialla della pelle e del bianco degli occhi), ascite (accumulo di liquido nella cavità addominale) ed edema periferico (gonfiore delle gambe a causa dell'accumulo dei liquidi nella pelle). I riflessi tendinei possono essere esagerati e il riflesso plantare, in una grave forma di encefalopatia, può essere anormale, cioè con un'estensione invece che di una flessione (segno di Babinski). Un odore particolare (foetor hepaticus) può essere rilevabile.[2]
Diagnostica
[modifica | modifica wikitesto]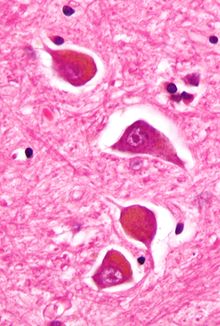
Essendo i suoi sintomi simili a quelli riscontrati in altre encefalopatie, la diagnosi di encefalopatia epatica può essere effettuata solo in presenza di una malattia epatica confermata (tipi A e C) o dalla presenza di uno shunt porto sistemico (tipo B). Per fare la distinzione sono necessarie alterazioni dei test di funzionalità epatica e/o un'ecografia che suggeriscano la presenza di patologie a carico del fegato. Inoltre, idealmente, sarebbe necessaria una biopsia epatica.[1][2]
Una volta che le altre cause di stato confusionale e coma sono state escluse, la diagnosi di encefalopatia epatica è prettamente clinica: nessun test, infatti, è in grado di confermare o escludere completamente una diagnosi. I livelli di ammoniaca nel siero appaiono elevati nel 90% dei pazienti, ma l'iperammoniemia (elevati livelli di ammoniaca) non può essere sempre associata all'encefalopatia.[1][2]
Una tomografia computerizzata del cervello di solito non mostra alcun'anomalia se non nell'encefalopatia di livello IV, quando l'edema cerebrale può rendersi visibile.[2]
Altre modalità di neuroimaging, come la risonanza magnetica (MRI), non sono attualmente (primi anni del XXI secolo) considerate utili, anche se possono mostrare alcune anomalie.[9] L'elettroencefalogramma non mostra alterazioni evidenti nella fase 0, anche se è presente un'encefalopatia epatica minima. Nelle fasi I, II e III, si riscontrano onde trifasiche nei lobi frontali che oscillano a 5 Hz e nello stadio IV non vi è attività ad onde delta lente.[1] Tuttavia, i cambiamenti riscontrabili nell'EEG non sono abbastanza tipici per essere utili per distinguere l'encefalopatia epatica da altre condizioni simili.[9]
Una volta che è stata formulata la diagnosi di encefalopatia, gli sforzi vengono indirizzati ad escludere le cause sottostanti. Ciò richiede l'esecuzione di esami del sangue (urea ed elettroliti, emocromo completo, test di funzionalità epatica), una radiografia del torace e le analisi delle urine.[1]
Se vi è ascite, può rendersi necessaria un'eventuale paracentesi diagnostica (prelievo di un campione di fluido tramite un ago) per identificare un'eventuale peritonite batterica spontanea.[1]
La diagnosi di encefalopatia epatica minima richiede invece l'esecuzione di test neuropsicologici. I test più datati vi sono la "prova di collegamento dei numeri" (che misura la velocità con cui si riesce a collegare dei numeri sparsi casualmente da 1-20),[9] il "test di disegno a blocchi" e il "test cifra-simbolo". Nel 2009, un gruppo di esperti ha concluso che il ricorso ad una serie di test neuropsicologici, volti a misurare più domini della funzione cognitiva, sia generalmente più affidabile rispetto all'esecuzione di test singoli, tendendo, i primi, ad essere maggiormente correlati con lo stato funzionale. Sia le serie ripetibili per la valutazione neuropsicologica di stato (RBANS),[23] che il test PSE possono essere utilizzati per questo scopo.[5][20] Il test PSE, sviluppato in Germania e accettato in diversi altri paesi europei, comprende strumenti di valutazione più antiquati, come il "test di collegamento dei numeri".[4][5][9][20]
Diagnosi differenziale
[modifica | modifica wikitesto]Vi sono alcune patologie che possono essere considerate nella diagnosi differenziale dell'encefalopatia epatica.[24]
Patologie che mimano l'encefalopatia possono essere la meningite, l'encefalite, l'encefalopatia di Wernicke e la malattia di Wilson. Queste possono essere sospettate sulla base clinica e confermate con gli esami strumentali.[2][9]
- Encefalopatie metaboliche: ipoglicemia, iponatremia, ipossia, uremia
- Encefalopatie tossiche: alcool, psicofarmaci, intossicazione da metalli pesanti
- Lesioni intracraniche: emorragia cerebrale, infarto cerebrale, neoplasie cerebrali, ascessi cerebrali, meningite, encefalite, epilessia
- Disordini neuropsichiatrici
I sintomi di encefalopatia epatica possono derivare anche da altre condizioni, come l'emorragia cerebrale e le convulsioni. Un'indagine effettuata tramite tomografia computerizzata (TAC) del cervello può rendersi necessaria al fine di escludere sanguinamenti e se si sospetta un'epilessia può essere indicato un elettroencefalogramma (EEG).[1]
Trattamento
[modifica | modifica wikitesto]
I pazienti con encefalopatia severa (stadio 3 e 4) presentano un concreto rischio di incorrere in un'ostruzione delle vie aeree a causa della diminuzione dei riflessi protettivi, come quello relativo al vomito. Questo può portare fino ad un arresto respiratorio. Il ricovero del paziente in un reparto ospedaliero che possa garantire un elevato livello di assistenza, come ad esempio un reparto di terapia intensiva, è pertanto consigliabile e l'intubazione endotracheale risulta spesso necessaria per evitare complicanze potenzialmente letali (come ad esempio la polmonite ab ingestis o l'insufficienza respiratoria).[2][3] Il posizionamento di un sondino nasogastrico permette una somministrazione sicura di nutrienti e farmaci.[1]
Il trattamento dell'encefalopatia epatica dipende dalla sottostante causa sospettata (tipo A, B o C) o l'assenza di essa.
- Se l'encefalopatia si sviluppa in seguito a insufficienza epatica acuta (tipo A), anche in forma lieve (grado 1-2), potrebbe esservi l'indicazione per un trapianto di fegato e pertanto si consiglia il trasferimento in un centro specializzato.[3]
- L'encefalopatia epatica di tipo B può insorgere in tutti coloro che hanno subito una procedura di shunt portosistemico intraepatico transgiugulare (TIPS), la maggior parte di questi casi si risolve spontaneamente o con i trattamenti qui di seguito esposti, tuttavia per una piccola parte di essi, circa il 5%, è necessario ricorrere a un'occlusione dello shunt per risolvere i sintomi.[11]
- Nel caso di encefalopatia epatica di tipo C, per la gestione iniziale, sono fondamentali l'identificazione e il trattamento delle cause alternative o sottostanti.[1][2][4][11] Data la frequenza delle infezioni come causa di fondo, gli antibiotici vengono spesso somministrati empiricamente (cioè senza conoscere l'esatta origine e natura dell'infezione).[1][11] Una volta che l'episodio di encefalopatia è stato efficacemente trattato, può rendersi necessaria una valutazione sulla necessità di ricorrere ad un trapianto di fegato.[4]
Dieta
[modifica | modifica wikitesto]Tradizionalmente, si è ipotizzato che un eccessivo apporto proteico potesse comportare l'aumento della produzione dello ione ammonio (proveniente dal catabolismo degli aminoacidi) che, se concomitante ad un deficit severo della funzionalità epatica, può accumularsi peggiorando l'encefalopatia. Questo si è poi dimostrato incorretto e, anzi, si è notato che molte persone con malattie epatiche croniche risultano malnutrite e che quindi necessitano di una quantità adeguata di proteine per mantenere un peso corporeo stabile. Si raccomanda quindi un'alimentazione corretta, per quanto riguarda l'apporto sia di proteine sia di calorie.[1][11]
Una supplementazione dietetica con amminoacidi ramificati ha mostrato di portare ad un miglioramento nei casi di encefalopatia e in altre complicanze della cirrosi.[1][11] Alcuni studi hanno dimostrato un certo beneficio dalla somministrazione di probiotici.[11]
Trattamenti farmacologici
[modifica | modifica wikitesto]Lattulosio e lattitolo
[modifica | modifica wikitesto]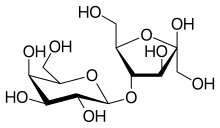
Il lattulosio e il lattitolo sono disaccaridi non assorbiti dal tubo digerente. Grazie ad essi si pensa di poter migliorare la produzione di ammoniaca, rendendola inassorbibile tramite la conversione in ammonio (NH4) e aumentando il transito del contenuto intestinale. Dosi di 15-30 ml vengono somministrati tre volte al giorno. Il risultato è finalizzato a provocare dalle 3 alle 5 defecazioni molli al giorno o (in alcune cure) al raggiungimento di un pH inferiore a 6,0.[1][2][4][11]
Il lattulosio può anche essere somministrato tramite clistere, specialmente se l'encefalopatia è grave.[4] Più comunemente, vengono usati clisteri di fosfato. Ciò può alleviare la costipazione, una delle conseguenze dell'encefalopatia, ed aumentare il transito intestinale.[1]
Una revisione effettuata nel 2004 dalla Cochrane Collaboration ha concluso che non vi erano prove sufficienti per stabilire se il lattulosio e il lattitolo siano di un qualche beneficio per alleviare l'encefalopatia epatica,[25] ma rimangono il trattamento di prima linea per la condizione di tipo C.[1] In caso di insufficienza epatica acuta non è chiaro se l'assunzione di lattulosio comporti un vantaggio. Inoltre, questo può portare al verificarsi di un edema e quindi interferire con un'eventuale procedura di trapianto di fegato.[3]
Antibiotici
[modifica | modifica wikitesto]
In passato, gli antibiotici neomicina e metronidazolo sono stati utilizzati come trattamento nei casi di encefalopatia epatica. Il razionale del loro utilizzo era dato dal fatto che l'ammoniaca e gli altri prodotti di scarto venivano generati e convertiti dai batteri intestinali e, quindi, l'uccisione di questi batteri avrebbe ridotto la produzione. La neomicina è stata scelta per via del suo basso assorbimento intestinale. Tuttavia questa, come gli antibiotici aminoglicosidi-simili, può causare perdita dell'udito e insufficienza renale se viene utilizzata troppo frequentemente. Studi successivi hanno dimostrato che la neomicina veniva assorbita per via enterale, con le complicazioni che ne derivano. Il metronidazolo, allo stesso modo, è stato abbandonato perché il suo uso prolungato poteva causare neuropatia periferica (danni ai nervi) e molti effetti collaterali gastrointestinali.[1]
Un farmaco più sicuro e probabilmente più efficace è la rifaximina, un antibiotico non assorbibile dalla classe delle rifampicine. Questo è pensato per funzionare in modo simile, ma senza le complicazioni correlate alla neomicina e al metronidazolo. L'uso della rifaximina è supportato da migliori prove rispetto a quelle effettuate per il lattulosio.[25] Per via della maggior esperienza con quest'ultimo, la rifaximina viene utilizzata come trattamento di seconda linea, ovvero se il lattulosio non risulta efficace o è scarsamente tollerato, ed è inoltre più costosa del lattulosio, ma ciò può essere compensato dalla riduzione dei ricoveri ospedalieri dovuti all'encefalopatia.[4] Quando aggiunta al lattulosio, la combinazione dei due può essere più efficace dei componenti presi separatamente.[1]
LOLA
[modifica | modifica wikitesto]Una preparazione di L-ornitina e L-aspartato (LOLA) viene utilizzata per aumentare la produzione di urea attraverso il ciclo dell'urea, una via metabolica che rimuove l'ammoniaca trasformandola in urea neutra. Essa può essere combinata con lattulosio e/o con la rifaximina se questi da soli sono inefficaci nel controllare i sintomi.[1]
Prognosi
[modifica | modifica wikitesto]Una volta che l'encefalopatia epatica si è manifestata, la prognosi è determinata in gran parte da alcuni marcatori, come ad esempio i livelli di albumina (una proteina prodotta dal fegato), il tempo di protrombina (un test di coagulazione del sangue, che dipende dai fattori della coagulazione prodotti nel fegato), dalla presenza di ascite e dal livello di bilirubina (un prodotto di degradazione dell'emoglobina, che viene coniugato ed escreto dal fegato).[26][27]
Insieme alla gravità della encefalopatia, questi marcatori sono stati incorporati nella classificazione di Child-Pugh. Questa punteggio determina la probabilità di sopravvivenza a due anni e può aiutare a prendere una decisione circa la possibilità di proporre un trapianto di fegato.[9]
In caso di insufficienza epatica acuta, lo sviluppo di una grave encefalopatia predice seriamente la mortalità a breve termine, ed è un fattore importante quasi quanto la natura della causa di fondo dell'insufficienza epatica nel determinare la prognosi. Storicamente, i criteri utilizzati per decidere se proporre un trapianto di fegato, come i "criteri di King College", sono di uso limitato e le linee guida recenti scoraggiano un eccessivo affidamento su tali criteri.[27][28] L'insorgenza di encefalopatia epatica nei pazienti affetti da malattia di Wilson (una patologia ereditaria che comporta l'accumulo di rame) o da avvelenamento da funghi indica un urgente bisogno di un trapianto di fegato.[3] L'instaurarsi di edema cerebrale porta generalmente alla morte.[1]
Note
[modifica | modifica wikitesto]- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab (EN) Cash WJ, McConville P, McDermott E, McCormick PA, Callender ME, McDougall NI, Current concepts in the assessment and treatment of hepatic encephalopathy, in QJM, vol. 103, n. 1, gennaio 2010, pp. 9–16, DOI:10.1093/qjmed/hcp152, PMID 19903725.
- ^ a b c d e f g h i j k l m (EN) Chung RT, Podolsky DK, Cirrhosis and its complications, in Kasper DL, Braunwald E, Fauci AS, et al. (a cura di), Harrison's Principles of Internal Medicine, 16th, New York, NY, McGraw-Hill, 2005, pp. 1858–69, ISBN 0-07-139140-1.
- ^ a b c d e (EN) Polson J, Lee WM, AASLD position paper: the management of acute liver failure, in Hepatology, vol. 41, n. 5, maggio 2005, pp. 1179–97, DOI:10.1002/hep.20703, PMID 15841455. URL consultato il 2 novembre 2013 (archiviato dall'url originale il 16 dicembre 2012).
- ^ a b c d e f g h (EN) Bajaj JS, Review article: the modern management of hepatic encephalopathy, in Aliment. Pharmacol. Ther., vol. 31, n. 5, marzo 2010, pp. 537–47, DOI:10.1111/j.1365-2036.2009.04211.x, PMID 20002027.
- ^ a b c d (EN) Weissenborn K, Ennen JC, Schomerus H, Rückert N, Hecker H, Neuropsychological characterization of hepatic encephalopathy, in J. Hepatol., vol. 34, n. 5, maggio 2001, pp. 768–73, DOI:10.1016/S0168-8278(01)00026-5, PMID 11434627.
- ^ a b c (EN) Summerskill WH, Davidson EA, Sherlock S, Steiner RE, The neuropsychiatric syndrome associated with hepatic cirrhosis and an extensive portal collateral circulation, in Q. J. Med., vol. 25, n. 98, aprile 1956, pp. 245–66, PMID 13323252.
- ^ (EN) Sherlock S, Summerskill WH, White LP, Phear EA, Portal-systemic encephalopathy; neurological complications of liver disease, in Lancet, vol. 264, n. 6836, settembre 1954, pp. 453–7, DOI:10.1016/S0140-6736(54)91874-7, PMID 13193045.
- ^ (EN) Last PM, Sherlock S, Systemic absorption of orally administered neomycin in liver disease, in N. Engl. J. Med., vol. 262, n. 8, febbraio 1960, pp. 385–9, DOI:10.1056/NEJM196002252620803, PMID 14414396.
- ^ a b c d e f g h i j (EN) Ferenci P, Lockwood A, Mullen K, Tarter R, Weissenborn K, Blei A, Hepatic encephalopathy--definition, nomenclature, diagnosis, and quantification: final report of the working party at the 11th World Congresses of Gastroenterology, Vienna, 1998, in Hepatology, vol. 35, n. 3, 2002, pp. 716–21, DOI:10.1053/jhep.2002.31250, PMID 11870389.
- ^ (EN) Conn HO, Leevy CM, Vlahcevic ZR, et al., Comparison of lactulose and neomycin in the treatment of chronic portal-systemic encephalopathy. A double blind controlled trial, in Gastroenterology, vol. 72, 4 Pt 1, 1977, pp. 573–83, PMID 14049.
- ^ a b c d e f g h i j (EN) Sundaram V, Shaikh OS, Hepatic encephalopathy: pathophysiology and emerging therapies, in Med. Clin. North Am., vol. 93, n. 4, luglio 2009, pp. 819–36, vii, DOI:10.1016/j.mcna.2009.03.009, PMID 19577116.
- ^ (EN) Khan S, Tudur Smith C, Williamson P, Sutton R, Portosystemic shunts versus endoscopic therapy for variceal rebleeding in patients with cirrhosis, in Saboor A Khan (a cura di), Cochrane Database of Systematic Reviews, Cochrane Database Syst Rev, n. 4, 2006, pp. CD000553, DOI:10.1002/14651858.CD000553.pub2, PMID 17054131.
- ^ (EN) Saab S, Nieto JM, Lewis SK, Runyon BA, TIPS versus paracentesis for cirrhotic patients with refractory ascites, in Sammy Saab (a cura di), TIPSS versus paracentesis for cirrhotic patients with refractory ascites, Cochrane Database Syst Rev, n. 4, 2006, pp. CD004889, DOI:10.1002/14651858.CD004889.pub2, PMID 17054221.
- ^ a b (EN) Ryan JM, Shawcross DL, Hepatic encephalopathy, in Medicine, vol. 39, n. 10, 2011, pp. 617–620, DOI:10.1016/j.mpmed.2011.07.008.
- ^ Laffi, 2000, pp. 246-247.
- ^ (EN) Butterworth RF, Neurosteroids in hepatic encephalopathy: Novel insights and new therapeutic opportunities, in J. Steroid Biochem. Mol. Biol., vol. 160, giugno 2016, pp. 94–7, DOI:10.1016/j.jsbmb.2015.11.006, PMID 26589093.
- ^ (EN) Butterworth RF, Hepatic encephalopathy in alcoholic cirrhosis, in Handb Clin Neurol, vol. 125, 2014, pp. 589–602, DOI:10.1016/B978-0-444-62619-6.00034-3, PMID 25307598.
- ^ (EN) Conn HO, Leevy CM, Vlahcevic ZR, Rodgers JB, Maddrey WC, Seeff L, Levy LL, Comparison of lactulose and neomycin in the treatment of chronic portal-systemic encephalopathy. A double blind controlled trial, in Gastroenterology, vol. 72, 4 Pt 1, 1977, pp. 573–83, PMID 14049.
- ^ (EN) Prasad S, Dhiman RK, Duseja A, Chawla YK, Sharma A, Agarwal R, Lactulose improves cognitive functions and health-related quality of life in patients with cirrhosis who have minimal hepatic encephalopathy, in Hepatology, vol. 45, n. 3, 2007, pp. 549-59, DOI:10.1002/hep.21533, PMID 17326150.
- ^ a b c (EN) Randolph C, Hilsabeck R, Kato A, et al., Neuropsychological assessment of hepatic encephalopathy: ISHEN practice guidelines, in Liver Int., vol. 29, n. 5, maggio 2009, pp. 629–35, DOI:10.1111/j.1478-3231.2009.02009.x, PMID 19302444. URL consultato il 2 novembre 2013 (archiviato dall'url originale il 10 dicembre 2012).
- ^ a b c (EN) Cash WJ, McConville P, McDermott E, McCormick PA, Callender ME, McDougall NI, Current concepts in the assessment and treatment of hepatic encephalopathy, in QJM, vol. 103, n. 1, gennaio 2010, pp. 9–16, DOI:10.1093/qjmed/hcp152, PMID 19903725.
- ^ (EN) Weissenborn K, Hepatic Encephalopathy: Definition, Clinical Grading and Diagnostic Principles, in Drugs, vol. 79, Suppl 1, febbraio 2019, pp. 5–9, DOI:10.1007/s40265-018-1018-z, PMC 6416238, PMID 30706420.
- ^ (EN) Randolph C, Tierney MC, Mohr E, Chase TN, The Repeatable Battery for the Assessment of Neuropsychological Status (RBANS): preliminary clinical validity, in J Clin Exp Neuropsychol, vol. 20, n. 3, giugno 1998, pp. 310–9, DOI:10.1076/jcen.20.3.310.823, PMID 9845158.
- ^ Laffi, 2000, p. 250.
- ^ a b (EN) Als-Nielsen B, Gluud L, Gluud C, Nonabsorbable disaccharides for hepatic encephalopathy, in Bodil Als-Nielsen (a cura di), Cochrane Database of Systematic Reviews, Cochrane Database Syst Rev, n. 2, 2004, pp. CD003044, DOI:10.1002/14651858.CD003044.pub2, PMID 15106187.
- ^ (EN) Shalimar, Acharya SK, Management in acute liver failure, in J Clin Exp Hepatol, vol. 5, Suppl 1, marzo 2015, pp. S104–15, DOI:10.1016/j.jceh.2014.11.005, PMC 4442864, PMID 26041950.
- ^ a b (EN) Hadjihambi A, Arias N, Sheikh M, Jalan R, Hepatic encephalopathy: a critical current review, in Hepatol Int, vol. 12, Suppl 1, febbraio 2018, pp. 135–147, DOI:10.1007/s12072-017-9812-3, PMC 5830466, PMID 28770516.
- ^ (EN) Bunchorntavakul C, Reddy KR, Acute Liver Failure, in Clin Liver Dis, vol. 21, n. 4, novembre 2017, pp. 769–792, DOI:10.1016/j.cld.2017.06.002, PMID 28987262.
Bibliografia
[modifica | modifica wikitesto]- (EN) RT Chung, DK Podolsky, Cirrhosis and its complications, in DL Kasper, E Braunwald, AS Fauci, et al. (a cura di), Harrison's Principles of Internal Medicine, 16th, New York, McGraw-Hill, 2005, ISBN 0-07-139140-1.
- Tinsley Randolph Harrison, Harrison. Principi di medicina interna, 19. ed, Casa editrice ambrosiana, 2017, ISBN 978-88-08-18538-9, OCLC 1045955943.
- Giacomo Laffi, La cirrosi epatica nella pratica clinica, SEE Editrice Firenze, 2000, pp. 243-355, ISBN 978-88-8465-010-8.
- Corrado Angelini e Leontino Battistin, Neurologia clinica, 2. ed, Esculapio, 2014, ISBN 978-88-7488-654-8, OCLC 928918222.
Voci correlate
[modifica | modifica wikitesto]Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su encefalopatia epatica
Wikimedia Commons contiene immagini o altri file su encefalopatia epatica
Collegamenti esterni
[modifica | modifica wikitesto]- (EN) hepatic encephalopathy, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 59904 · LCCN (EN) sh87007318 · BNF (FR) cb119937816 (data) · J9U (EN, HE) 987007538990905171 |
|---|
| Classificazione e risorse esterne (EN) |
ICD-9-CM: 572.2; ICD-10-CM: K72; MeSH: D006501; |
